Амбулаторна допомога при ранах. Хірургічна обробка ран
Рана - механічне ушкодження шкіри або слизової оболонки, захоплююче всю їх товщину. Розрізняють прості або поверхневі рани, які проникають до фасції, і складні або глибокі, коли пошкоджені фасція і глубжележащие тканини. Основні ознаки рани - біль, кровотеча і зяяння.
Класифікація ран наступна.
• Через виникнення виділяють хірургічні (операційні), випадкові і бойові рани.
• По механізму дії ранить предмета - різані, колоті, рубані, рвані, забиті, розтрощені, укушені, вогнепальні.
• По пошкодженим тканинам виділяють рани м'яких тканин, рани з ушкодженням кісток (відкриті переломи), суглобів, кровоносних судин, нервів.
• По відношенню до порожнинах тіла - проникаючі і непроникаючі, з пошкодженням внутрішніх органів або без нього.
• В залежності від забруднення виділяють рани асептичні, бактеріально забруднені і інфіковані.
При зборі анамнезу важливо уточнити вік, професію, механізм травми, подальші плани щодо кар'єри і реабілітації. В анамнезі слід звертати увагу на медичні проблеми, супутні захворювання - діабет, хвороби судин, сполучної тканини та ін. В коректній формі необхідно з'ясувати наявність шкідливих звичок.
Клінічний перебіг ранового процесу залежить від характеру рани і особливостей її ведення.
Загоєння рани проходить кілька фаз. За І.В. Давидовського, фази первинного очищення, запалення і регенерації. В. В. Ключевський об'єднує перші дві фази в одну, позначаючи її як фазу ексудації, при якій відбуваються гемостаз, освіту лимфоцитарного вала, що є захисним бар'єром між живими і мертвими тканинами, і їх лізис. Друга фаза - регенерація - починається з розвитку грануляцій. У цей період дозріває рубцева тканина (фіброплазія), яка стягує краї рани (контракция) і сприяє її закриття. Епітелізація настає після досягнення грануляціями росткового шару епітелію. Після операції і первинної хірургічної обробки рани загоєння її відбувається значно швидше - через первинне натяг. Йому перешкоджають диастаз країв рани, наявність елементів загиблих тканин, інфекція, чужорідні тіла, гематома та ін. Загоєння в цих випадках проходить через запалення з утворенням грануляцій - вторинним натягом.
Лікування в повному обсязі необхідно виконати в перші 6 годин після травми для попередження бактеріального забруднення рани.
Мета лікування - закрити рану в максимально короткі терміни для попередження інфекції, фіброзу і вторинних деформацій.
Принципи лікування ран.
• всім постраждалим з відкритими ранами проводять екстрену профілактику правця;
• при показаннях вводять седативні або наркотичні засоби;
• при зупинці кровотечі необхідно уникати порушення магістрального кровопостачання;
• проводять ранню і повноцінну первинну хірургічну обробку рани;
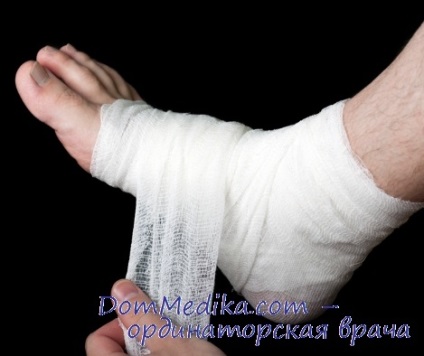
• накладають пов'язку;
• проводять іммобілізацію, що сприяє профілактиці болю і шоку, раннього рецидиву кровотечі.
Первинна хірургічна обробка (ПХО) рани. Розрізняють ранню, відстрочену і пізню ПХО рани.
Ранню і відстрочену ПХО виконують в перші 24-48 год при відсутності в рані ознак запалення, пізню - в термін до 3-4 діб при наявності в рані запалення. Якщо хворий в шоці і не потрібно зупинки зовнішньої або внутрішньої кровотечі, ПХО не проводять до виведення хворого з цього стану. При великих пошкодженнях кінцівки ПХО проводять одночасно з виведенням хворого з шоку. У сприятливих умовах виконують ранню ПХО, якщо по травматичності вона не важче самого поранення. При інфікуванні рани проводять пізню ПХО.
Неодмінна умова ПХО - ефективне знеболювання і ретельне очищення та відмивання рани. За 15-30 хв до операції вводять димедрол 100 мг або інше седативний засіб.
Місцева інфільтраційна анестезія не забезпечує достатньої м'язової релаксації і досягнення широти операційного поля. Під місцевою анестезією 0,25-0,5% розчином новокаїну обробляють рани хворих, котрі мають потреби в подальшому лікуванні в стаціонарі.
Провідникова анестезія забезпечує достатнє знеболювання при операціях на ключиці, верхньої кінцівки, колінному суглобі, гомілки і стопи.
• При операції на ліктьовому суглобі проводять блокаду з пахвовій западини.
• При операції в нижній третині передпліччя і кисті проводять блокаду довгих гілок плечового сплетення на рівні ліктьового згину.
• При втручаннях на кисті і пальцях проводять блокаду на рівні лучезапястного суглоба.
• ПХО ран на гомілки, гомілковостопному суглобі і стопі виконують при провідникової блокаді сідничного і стегнового нервів.
• провідникова блокада в підколінної ямці і в області гомілковостопного суглоба може бути єдиною і як доповнення для підвищення ефективності.
Для блокади застосовують 1-2% розчин новокаїну. Лідокаїн - найбільш поширений анестетик, який в 3 рази ефективніше новокаїну, проте в 1,5 рази більш токсична. При виконанні провідникової анестезії необхідно дотримуватися правил.
• Анестетик необхідно вводити якомога ближче до нерву, але уникати ендоневрального попадання його, що визначають появою болів. В цьому випадку необхідно повільно ввести 3-5 мл препарату, а решту - параневрально.
• Для досягнення ефективної анестезії при можливих варіантах розташування нервів анестетик доцільно вводити віялоподібно.
• Для попередження внутрішньосудинного введення препарату необхідно періодично потягувати поршень шприца, контролюючи поява в ньому крові.
• Важливо суворе дотримання дози препарату.
• Перед блокадою проводять внутрішньошкірну анестезію.
Ускладнення анестезії - неспецифічні (загальні і місцеві, токсичні та алергічні реакції, пошкодження нервів) і специфічні (пневмоторакс при анестезії в підключичної області, блокаді діафрагмального нерва).
При проведенні ПХО рани необхідно дотримуватися певної послідовності.
• Повноцінна анестезія ділянки ураження методом провідникової анестезії та, при необхідності, іншими видами аіалгезіі.
• Промивання рани антисептиками, виключаючи перекис водню і спиртовий розчин йоду, що викликають опік тканин і зрощення сухожиль.
• Очищення рани від згустків крові і некротичних мас, промивання рани теплим фізіологічним розчином натрію хлориду з додаванням антибіотиків.
• Візуальна і інструментальна ревізія рани. При необхідності рану розширюють, враховуючи напрямок ранового каналу і можливу потребу в остеосинтезе. Необхідно оцінити характер ушкодження і ступінь втрати м'яких тканин, судин, нервів, а також збереження шкіри і можливість накладення глухого шва.
• При наявності сторонніх елементів, некротичних і нежиттєздатних ділянок тканин їх видаляють або січуть. Зруйновану жирову підшкірну клітковину висікають у всіх місцях її пошкодження, а м'язи і фасції січуть дуже економно тільки при явних ознаках їх нежиттєздатність.
• Видаляють краю рани, зупиняють кровотечу, виключаючи порушення магістрального кровопостачання.
• Проводять остаточну санацію рани і відновлення структури ушкоджених тканин.
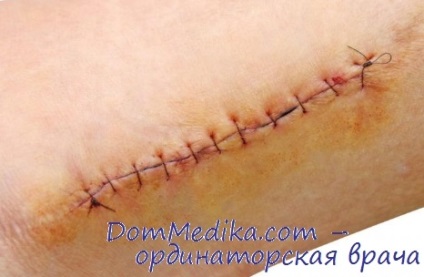
• Первинні шви накладають після хірургічної обробки рани на відстані не більше 1 см один від одного і 0,5 см від краю шкіри.
• Одночасно з ушиванням рани дренують її гумовими смужками і полівінілового або латексними трубками з множинними отворами. Трубки переважно вводити через окремий розріз або прокол шкіри, що зменшує інфікування рани і сприяє кращому загоєнню. Можливо пасивне і активне дренування, яке визначається особливостями рани і можливостями догляду за нею. Дренаж залишають в рані на 2-3 добу після планової операції і більше 5 діб в інших ситуаціях.
Шви на ранах шиї та обличчя знімають на 4-5-у добу, на передній черевній стінці - на 9-10-е, на стопі - на 12-14-ту добу. Вік хворого впливає на терміни загоєння, в зв'язку з цим у людей похилого віку допустимо зняття швів не раніше 15-16-х діб.
Профілактика гнійних ускладнень - систематичний контроль за станом дренажів, пов'язок зі своєчасною їх зміною, іммобілізація зони пошкодження, контроль за заповненням об'єму циркулюючої крові (ОЦК), протизапальне лікування.