Ангіна при вагітності в першому триместрі особливо небезпечна, так як в цей період відбувається закладка і формування основних органів і систем ембріона. Будь-яке захворювання під час вагітності має свої негативні наслідки. У тому числі і ангіна. Не тільки саме захворювання може викликати інтоксикацію плоду, але і ті препарати, якими проводиться лікування.
Види інфекцій і їх вплив

Внутрішньоутробні інфекції, при яких джерелом зараження плода є організм матері, призводять:
- до народження мертвої дитини в 15-17%;
- до проявів ранньої неонатальної захворюваності в 5-27%.
В інших випадках успішний результат обумовлений спільною дією імунної системи плода і матері. Патологію плода, викликану внутрішньоутробної інфекцією, можуть спровокувати близько 30 видів бактерій, вірусів, 6 видів грибків і 4 види найпростіших. Ангіна на ранньому терміні вагітності може бути викликана:
- аденовірусами;
- гріпповірусамі;
- коронавірусами;
- герпесвірусом.
Патогенними агентами стають цвілеві грибки, гриби Кандіда, найпростіші (мікоплазми, хламідії), синьогнійна і кишкова палички та ін. Але більш ніж в половині випадків етіологічна роль у виникненні гострого тонзиліту (ангіна) належить бета-гемолітичного стрептокока групи А. Перераховані інфекційні агенти, в залежності від патогенності і локалізації, можуть викликати різні види ангіни:
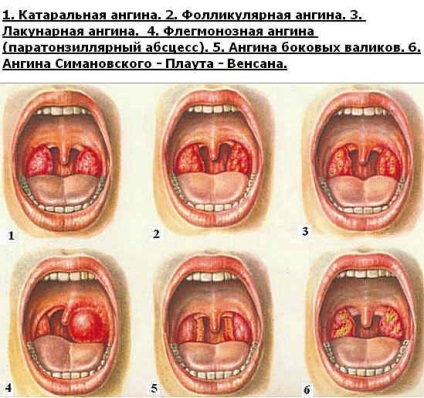
При несвоєчасному або неадекватному лікуванні гострий тонзиліт може викликати важкі ускладнення у жінки, спровокувати завмирання плода і самовільне переривання вагітності.
Механізм впливу патології
В акушерській практиці існує спостереження, що кореляції між тяжкістю проявів патології у матері і плоду не спостерігається. Наприклад, безсимптомна або легка форма перебігу ангіни може негативно вплинути на плід, несумісні з життям. Цей феномен пояснюється різним рівнем сприйнятливості тканин ембріона до різних інфекційних збудників.
Ризик розвитку патології плода на ранніх термінах вагітності пояснюється і тим, що розвиваються тканини володіють підвищеною швидкістю і енергоємністю протікають в них процесів, що для патогенних мікроорганізмів є прекрасним середовищем для життєдіяльності. Крім самих збудників, на плід шкідливу дію надають:
- токсини, що виробляються патогенними мікроорганізмами;
- продукти розпаду при загибелі мікроорганізмів;
- речовини, що синтезуються при порушенні метаболізму в організмі матері;
- гіпертермія, що супроводжує гострий тонзиліт;
- гіпоксія через порушення кровопостачання.
Наслідки захворювання на ангіну залежать від терміну гестації. Однак в 1 триместрі гестації (в періоді ембріогенезу та плацентарного розвитку) може і не відбутися пошкодження плодового яйця, ембріона і раннього плода. Це пояснюється тим, що до 14 тижнів у зародка відсутні структури, які взаємодіють з інфекційним агентом.
Відсутність імунної системи в цей період гестації супроводжується відсутністю імунокомпетентних клітин, ендогенних імуноглобулінів, комплемент-залежного механізму руйнування мікробних тіл. Незважаючи на те, що закладка імунних утворень відбувається на ранніх стадіях ембріогенезу (4-5 тижні), захист організму плода здійснюється в ранньому періоді гестації імунними клітинами і антитілами, які мігрують через плаценту з організму жінки.
Лімфоцити плода в ранній період онтогенезу зайняті придушенням материнських Т-хелперів, що відображає супрессорную спрямованість імунної системи. Тому велике значення має стан імунної системи вагітної на ранніх стадіях гестації. Чим раніше відбувається впровадження інфекційного агента в незахищений плід, тим важче наслідки інфікування.
Наслідки інфікування на різних термінах гестації
Якщо зараження відбулося в період запліднення, то може статися загибель зиготи. На ранніх термінах ембріогенезу і протягом періоду плацентогенеза (від 6 днів до 8 тижнів) ангіна може призвести до виникнення каліцтв, розвитку плацентарної недостатності або загибелі ембріона. На перших тижнях вагітності патогенний вплив інфекційного агента призводить до виникнення так званих псевдоуродств, розвитку склеротичних змін в тканинах і органах плода.
Захворювання вагітної в кінці першого триместру гестації може привести до порушень в уже сформованих органах. У другому триместрі плід реагує на впровадження інфекції своєрідно, а саме виникненням лейкоцитарної інфільтрації, змінами в тканинах і порушенням гуморальної регуляції.
Шляхи проникнення інфекції
При ангіні інфекційний агент потрапляє в організм плода переважно гематогенним шляхом. Гнійно-запальний осередок в організмі матері сприяє проникненню інфекції і токсинів в системний кровотік, звідки вони проникають в навколоплідні води і кровоносну систему плода через плаценту.

Відбувається генерализованное пошкодження систем плода та внутрішньоутробний сепсис. Вражаючи плодову частина плаценти і порушуючи плацентарний бар'єр, інфекційний агент впроваджується в системний кровотік плоду, а потім розноситься в тканини за принципом тропізму. Ангіна у першому триместрі вагітності може призвести до виникнення у плода наступних аномалій:
- мікро- і гідроцефалії;
- внутрішньочерепного кальцинозу;
- аномалій розвитку кінцівок;
- патологій серцево-судинної системи.
Патологія може проявлятися як відразу при народженні, так і мати віддалені наслідки. Виникнення хронічного пієлонефриту або ювенільної форми цукрового діабету пояснюють впровадженням ентеровірусної інфекції.
Вагітний організм зазнає ряд змін, що мають пристосувальний характер. Зниження рівня імунітету в період гестації обумовлена зниженням ризику розвитку аутоімунних процесів і відторгнення плоду як чужорідного організму. У цей період організм жінки беззахисний, проникнення інфекційного агента, що викликає ангіну, може бути як ззовні, від хворої людини, так і зсередини, з вогнища хронічного запалення.
Сприятливі фактори захворювання

Фізіологічний імунодефіцит робить організм жінки дуже сприйнятливим не тільки до інфікування, а й до зовнішніх факторів, таких як переохолодження. Виникненню ангіни сприяють такі чинники:
- наявність хронічних вогнищ інфекції (карієс, риніт, гайморит і ін.);
- порушення цілісності мигдалин;
- викривлення носової перегородки і розвиток на цьому тлі запальних процесів;
- алергічні реакції, що супроводжуються сінну лихоманку;
- переохолодження;
- підвищена сухість вдихуваного повітря;
- проживання в екологічно несприятливих умовах.
Знаючи про можливе зараження, жінка повинна вживати заходів профілактики інфекційних і застудних захворювань, на тлі яких може розвинутися ангіна, своєчасно звертатися за медичною допомогою при виникненні перших симптомів захворювання. Легковажне ставлення до ангіні може привести до серйозних патологій не тільки плода, але і вагітної жінки.
симптоми патології

Для того щоб своєчасно відреагувати на виникнення захворювання, жінка повинна знати, якими симптомами супроводжується дане захворювання. На ранніх стадіях гестації ангіна може протікати в змащеній або безсимптомній формі, що обумовлено фізіологічним імунодефіцитом, так як сили організму спрямовані на збереження вагітності, а не на формування адекватної відповіді на вторгнення інфекційного агента. Безсимптомний початок ангіни може згодом призвести до ускладнення її перебігу, яке супроводжується наступними симптомами:
- різке підвищення температури тіла до субфебрильних значень:
- больові відчуття в горлі, які характеризуються наростанням вираженості;
- утруднення при ковтанні;
- гіперемія і набряк мигдалин з появою на їх поверхні біло-жовтого нальоту;
- загальні прояви гарячкового стану;
- зниження апетиту, нудота;
- хворобливість регіонарних лімфатичних вузлів.
Різні види ангіни розрізняються змінами, що відбуваються в мигдалинах. При фолікулярну ангіну на поверхні мигдалин з'являються окремі плями нальоту, а при лакунарной формі наліт покриває залозу повністю, утворюючи плівку. Некротичний вид патології супроводжується руйнуванням (некротізаціей) тканини мигдалин.
Герпетична ангіна супроводжується висипаннями, диспепсичними порушеннями, болем у м'язах. Найменше симптомів відзначається при виразково-пленчатой формі патології. Незважаючи на всю тяжкість захворювання, воно може проявлятися тільки болем в горлі. Неможливо самостійно визначити вид ангіни і тип інфекційного агента. Тому негайно слід звернутися за лікарською допомогою, щоб провести діагностичні заходи і уточнити діагноз. Розвиваючись у вагітності ангіна має ряд особливостей в проведенні терапії патології.
Особливості системного лікування захворювання

Лікування вагітної при будь-якої патології має бути максимально щадним, так як більшість препаратів надають шкідливу дію на плід. Однак лікування бактеріальної ангіни неможливо без призначення антибіотиків. Тому завдання лікаря - підібрати ліки, які не матиме впливу на плід. Найбільш безпечною групою антибіотиків є:
- Супракс, Цефазолін, Зіннат, Цефепим, Зинацеф;
- Азитроміцин, Кларитроміцин, Хемоцін, Сумамед, еритроміцин, Роваміцин;
- Ампіцилін, Амоксиклав, Флемоклав, Оксациллин.
Дані антибіотики дозволені при вагітності. Але і вони можуть бути призначені тільки лікарем після прийняття рішення, що без них вилікувати ангіну неможливо. При терапії катаральної ангіни лікар може призначити Хлорофіліпт, який не містить синтетичних компонентів і може бути прописаний навіть дітям. Або Мірамістин і Гексорал, які рекомендують при ангіні і болю в горлі для вагітних.
Для зниження температури тіла рекомендуються препарати парацетамолу, так як ліки на основі ацетилсаліцилової кислоти при вагітності протипоказані. Не рекомендується застосовувати БАДи, так як немає даних клінічних досліджень дії препаратів на організм вагітної або плода. Не варто займатися самолікуванням. Так як народні методи теж можуть мати побічні ефекти і часто відсутні дані про вплив трав на плід.
Показано рясне пиття. У першому триместрі ще немає ризику розвитку набряків, а рідина очистить організм від токсинів і поповнить водний баланс під час високої температури. Вагітній слід звернути увагу на харчування. Не варто примушувати їсти під приводом необхідності харчування плоду, якщо жінка не хоче. Їжа і питво повинні бути комфортної температури, не викликати роздратування горла і легко засвоюватися. Необхідно ввести вітамінно-мінеральні комплекси для підтримки сил.
Чи не рекомендують лікарі і гомеопатичне лікування, так як при ангіні воно не завжди ефективно, але може збільшити лікарське навантаження на організм жінки. Також обережно потрібно підходити і до вибору льодяників для розсмоктування. Можна використовувати Фарингосепт, Лізобакт, Хлорофіліпт, ларіпронт, рослинний Травісил, Имудон. Але і їх застосування потрібно узгодити з лікарем. Терапія гнійної ангіни повинна проходити тільки за рекомендацією лікаря, самолікування може призвести до сепсису.
Місцеві види терапії

Місцеве лікування захворювання має включати обробку гланд антисептиками - хлорофіліпт, Стоматодіном, розчином перекису водню. Хлоргексидином. Хороший результат дають полоскання горла. Можна приготувати відвари лікарських трав (ромашки, шавлії, подорожника, календули, гармали, грудниці волохатою, дубової кори і ін.).
Можна приготувати розчин для полоскання з аптечних препаратів (комплексу екстрактів лікарських трав Ротокан або антибактеріального препарату Фурацилін). Можна полоскати готовими засобами для дезінфекції горла Мірамістин і Хлоргексидин. Полоскання на початку захворювання потрібно робити кожні 2 години, а потім можна скоротити процедури до 3 разів на добу до повного одужання.
Перший триместр вагітності - дуже важливий період у формуванні плоду, тому не можна переносити захворювання на ногах і ігнорувати рекомендації лікаря. Потрібно дотримуватися постільного режиму, уникати навантажень, лікування ангіни проводити комплексно, використовуючи системні і місцеві препарати.
Які методи заборонені
При вагітності не можна використовувати не тільки антибіотики з групи фторхінолонів і препаратів тетрациклінового ряду, місцевих йодовмісних розчинів, а й фізіотерапевтичних процедур. Вагітним не можна проводити теплові процедури - гарячі компреси, гірчичники, гарячі ванночки для ніг. Перегрівання, навіть локальне, може викликати поширення інфекції або спровокувати викидень.
Правильно підібрані препарати, дозування та курс лікування гарантують успішний результат. Для цього рекомендується при прояві перших ознак захворювання відразу ж звертатися до лікаря, який, грунтуючись на результатах пройденого діагностичного обстеження, призначить правильне і грамотне лікування.