Механізм дії
β-адреноблокатори протидіють багатьох несприятливих ефектів гіперактивності симпатичної нервової системи, описаним раніше.
клінічна користь
Тривала терапія β-адреноблокаторами спільно з іАПФ, діуретиків і дигоксином сприяє поліпшенню функцій ЛШ, зменшення вираженості ХСН, скорочення кількості госпіталізацій і значному поліпшенню виживаності (рис. 1). β-адреноблокатори рекомендовані всім хворим з симптомной систолічною дисфункцією, незалежно від її етіології та тяжкості. Комбінація β-адреноблокатора і іАПФ - наріжний камінь лікування хворих з СН, що супроводжується клінічними симптомами.
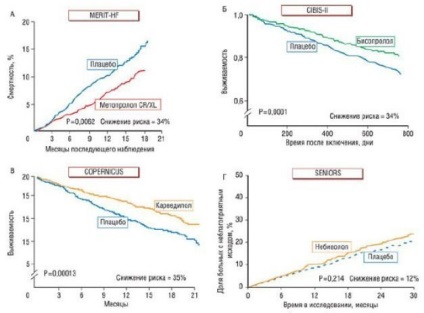
А - дослідження застосування метопрололу уповільненої вивільнення в лікуванні хворих з ХСН (MERIT-HF).
Б - дослідження застосування бісопрололу у хворих з ХСН (CIBIS-II).
В - дослідження застосування карведилолу у хворих з важкою СН (COPERNICUS).
Г - дослідження впливу небівололу на прогноз і кількість повторних госпіталізацій у літніх пацієнтів з СН (SENIORS).
Практичне застосування
Основні протипоказання для використання β-адреноблокаторів при ХСН такі: наявність бронхіальної астми (важливо пам'ятати, що задишка, викликана підвищеним кровонаповненням легеневих судин, може бути помилково розцінена як захворювання дихальних шляхів); наявність АВ-блокади II і III ступеня.
Призначення β-адреноблокаторів під час епізоду гострої декомпенсації СН слід відкласти, поки стан хворого не стабілізується. Рекомендують проявляти обережність у хворих з ЧСС ‹60 в хвилину або систолічним АТ <100 мм рт.ст. Слід використовувати β-адреноблокатори, ефективність яких доведена великими рандомізованими дослідженнями.
β-адреноблокатори, як і іАПФ, необхідно вводити в терапію ХСН якомога раніше, починаючи з низьких доз, поступово збільшуючи їх до цільового рівня ( "тихіше їдеш - далі будеш"). Після кожного збільшення дози необхідно провести огляд для виключення артеріальної гіпотензії і вираженої брадикардії. Ці побічні ефекти рідкісні. Гіпотензію можна коригувати зниженням дози інших препаратів, що знижують тиск, наприклад нітратів і блокаторів повільних кальцієвих каналів (табл. 1).
Брадикардія частіше виникає у хворих, які приймають дигоксин, івабрадін або аміодарон, тому потрібно переглянути необхідність одночасного використання цих препаратів, якщо виникає виражена брадикардія. На тлі початку лікування β-адреноблокаторами або під час підвищення їх дози вираженість симптомів ХСН здатна збільшитися. Це можна усунути тимчасовим збільшенням дози діуретика, не припиняючи терапію β-адреноблокаторами.
Практичний посібник з використання β-адреноблокаторів при хронічній серцевій недостатності, що розвилася внаслідок систолічної дисфункції лівого шлуночка
Для чого β-адреноблокатори призначають хворим з СН?
За результатами кількох великих рандомізованих досліджень (USCP, CIBIS II, MERIT-HF, COPERNICUS) показано, що прийом деяких β-адреноблокаторів при додаванні до стандартної терапії (діуретики, дигоксин і іАПФ) сприяє поліпшенню виживаності, зниження кількості госпіталізацій, зменшення вираженості ХСН і підвищення якості життя у хворих зі стабільною легкої і помірної ХСН, а також у деяких хворих з тяжкою ХСН. У дослідженні SENIORS, яке істотно відрізнялося з організації від вищезазначених досліджень (брали участь хворі старшого віку, деякі мали збережену систолічну функцію ЛШ, термін спостереження був більш тривалим), небіволол надав дещо менший ефект, хоча пряме порівняння цих досліджень провести важко. За даними дослідження BEST, зниження загальної смертності хворих з ХСН на тлі прийому β-адреноблокатора не показано, але все ж продемонстровано зниження серцево-судинної смертності. Дослідження COMET показало, що карведилол значно ефективніший, ніж низька доза метопрололу тартрату * короткої дії (метопрололу сукцинат уповільненої дії використовували з позитивним результатом в дослідженні MERIT-HF)
Яким хворим і коли слід призначати β-адреноблокатори?Показання.
- Потенційно всі пацієнти зі стабільною легкої і помірної ХСН. Хворих з тяжкою СН перед призначенням β-адреноблокаторів необхідно проконсультувати у кардіолога-фахівця з СН.
- Обов'язкові до застосування (поряд з іАПФ) при стабільній СН II-III ФК. Терапію β-адреноблокаторами необхідно починати якомога раніше.
- Бронхіальна астма.
- АВ-блокада II або III ступеня.
- Хворі з тяжкою ХСН (ФК IV).
- Поточний або недавній (<4 тижнів) епізод декомпенсації ХСН, наприклад госпіталізація з приводу декомпенсації ХСН.
- Порушення провідності або брадикардія (ЧСС <60 за хвилину).
- Зберігаються (наростаючі) ознаки затримки рідини, артеріальна гіпотензія (систолічний артеріальний тиск <90 мм рт.ст.), підвищений тиск в яремних венах, асцит, виражені периферичні набряки.
- Верапаміл / дилтіазем (слід припинити прийом цих препаратів) **.
- Дигоксин, аміодарон
Хворі з ХСН в стабільному клінічному стані; хворих з ХСН IV ФК необхідно направити на консультацію до фахівця з ХСН.
Не рекомендується призначати хворим, госпіталізованим в зв'язку з декомпенсацією ХСН.
Інші виключення - див. "Застосовувати з обережністю або консультувати у кардіолога-фахівця з СН"
Необхідно розповісти хворому про очікувані позитивні ефекти терапії β-адреноблокаторами (див. "Для чого β-блокатори призначають хворим з СН?").
Лікування призначають, щоб зменшити вираженість симптомів, запобігти розвитку декомпенсації ХСН, що веде до госпіталізації, і поліпшити виживання.
Симптоми нівелюються повільно - протягом 3-6 міс або довше.
Може статися тимчасове погіршення під час початку лікування або відразу після підвищення дози; в довгостроковому періоді β-адреноблокатори покращують клінічний стан і якість життя хворого.
Порадьте пацієнту повідомляти про погіршення (див. "Рішення проблем") і поясніть, що погіршення (швидка стомлюваність, задишка) зазвичай легко виправляється коригуванням доз інших ліків; хворим потрібно порекомендувати не припиняти терапію β-адреноблокаторами без консультації з лікарем.
Для раннього виявлення декомпенсації ХСН і своєчасного початку лікування пацієнти повинні щодня зважуватися (після пробудження, до одягання, після відвідування туалету, перед їжею), слід збільшувати дозу діуретика в разі стійкого збільшення маси тіла (> 2 днів) більш ніж на 1,5 2,0 кг ***
набряків, збільшення маси тіла).
- При наростанні ознак застою рідини збільшуйте дозу діуретика та / або зменшіть наполовину дозу β-адреноблокатора (якщо збільшення дози діуретика не допомагає).
- У разі появи у хворого вираженої стомлюваності (і / або брадикардії - див. Нижче) зменшіть наполовину дозу β-адреноблокатора (потрібно рідко).
- Слід проконтролювати стан пацієнта через 1-2 тижні; якщо поліпшення немає, необхідно звернутися за порадою до фахівця по СН.
- При серйозному погіршенні зменшите наполовину дозу β-адреноблокатора або припиніть лікування препаратом цієї групи (потрібно рідко); зверніться за порадою до кардіолога-фахівця з СН.
- При зменшенні ЧСС <50 в хвилину і появі симптомів декомпенсації ХСН слід наполовину зменшити дозу β-адреноблокатора або, при вираженому погіршенні, скасувати β-адреноблокатор (потрібно рідко).
- Оцініть необхідність продовження прийому хворим інших ліків, що уповільнюють ЧСС, наприклад дигоксину, аміодарону, дилтіазему / верапамілу **.
- Необхідний контроль даних ЕКГ для виключення розвитку блокади.
- Зверніться за порадою до кардіолога-фахівця з СН
- Зазвичай не вимагає зміни лікування.
- При появі запаморочення, неясності і / або сплутаність свідомості і зниженні АТ переглянете необхідність продовження прийому нітратів, блокаторів повільних кальцієвих каналів ** та інших судинорозширювальних препаратів.
- Якщо немає ознак і симптомів застою, розгляньте можливість зниження дози діуретика або іАПФ.
- Якщо ці заходи не вирішують проблему, зверніться за порадою до кардіолога-фахівця з СН
Примітки. NB! β-адреноблокатори не слід скасовувати різко, якщо тільки це не є абсолютною необхідністю (існує ризик "у відповідь" посилення ішемії / ІМ і аритмій). В ідеалі слід проконсультуватися з кардіолгом-фахівцем з СН перед припиненням лікування.
* Метопролола тартрат не слід використовувати замість метопрололу сукцинату або іншого β-адреноблокатора, рекомендованого для лікування хворих ХСН.
** Блокатори повільних кальцієвих каналів слід скасувати, якщо тільки вони не є абсолютно необхідними, а дилтіазем і верапаміл протипоказані при систолічною ХСН.
*** Це рекомендація для всіх хворих з СН.
Дослідження. BEST (Beta-Blocker Evaluation Survival Trial) - Дослідження щодо застосування β-адреноблокаторів в лікуванні пацієнтів з ХСН;
CIBIS (Cardiac Insufficiency Bisoprolol Study) - Дослідження щодо застосування бісопрололу у хворих з ХСН;
COMET (Carvedilol or Metoprolol European Trial) - Порівняльне дослідження щодо застосування карведилолу та метопрололу у хворих після ІМ;
COPERNICUS (Carvedilol Prospective Randomized Cumulative Survival) - Дослідження щодо застосування карведилолу у хворих з важкою СН;
MERIT-HF (Metoprolol CR / XL Randomized Intervention Trial in congestive heart failure) - Дослідження щодо застосування форми метопрололу уповільненої вивільнення в лікуванні хворих з ХСН;
SENIORS (Study of the Effects of Nebivolol on Outcomes and Rehospitalisation in Seniors with heart failure) - Дослідження впливу прийому небівололу на ризик несприятливого результату і повторної госпіталізації літніх хворих з СН;
USCP (US Carvedilol heart failure Program) - Американська програма по застосуванню карведилолу у хворих з ХСН.
β-адреноблокатори при ХСН призначають довічно. Зменшення дози або тимчасове припинення їх прийому можливо при гострій декомпенсації, якщо у хворого є ознаки зниженого кровопостачання органів або рефрактерність до діуретичної терапії.
John McMurray, Mark Petrie, Karl Swedberg, Michel Komajda, Stefan Anker і Roy Gardner
Лікувальна фізкультура при хронічній серцевій недостатності
Традиційно будь-який вид енергійних фізичних навантажень не вітався при ХСН через побоювання, що додаткова гемодинамическая навантаження призведе до подальшого погіршення функції міокарда. Однак дана думка була спростована відсутністю кореляції між функцією ЛШ і работоспос.
Медикаментозне лікування СН з низькою фракцією викиду лівого шлуночка
Висока ефективність ЛЗ, які є основою терапії хворих з ХСН, підтверджена результатами великих рандомізованих досліджень. Постійно зростає і роль хірургічних методів лікування таких хворих. Велике значення має організація амбулаторного спостереження. Хоча заходи, пов'язані зі способом життя.
Основні цілі лікування хворих міокардитом, на досягнення яких повинна бути спрямована терапія: запобігання формуванню незворотною дилатації камер серця; запобігання розвитку ХСН; попередження виникнення загрозливих для життя хворого станів (важкі порушення ритму і провідності).