УЗД органів малого тазу у жінок - в гінекологічній практиці це широко поширений метод діагностики.
УЗД характеризується абсолютною безболезненностью і безпекою для здоров'я, а також відрізняється високою інформативністю в області дослідження і виявлення захворювань органів репродуктивної та сечовидільної систем жінки.
На УЗД малого таза у жінок дивляться:
- Tрансабдомінальное УЗД. Маленьким портативний пристроєм, який називається перетворювач, робляться руху вперед-назад в області нижньої частини живота. Трансабдомінальне УЗД часто робиться жінкам з метою визначення розміру фібром матки і при інших проблемах.
- Tрансректальное УЗД. Перетворювач своєю формою нагадує пряму кишку. Трансректальне УЗД проводиться для дослідження чоловічих репродуктивних органів, таких як передміхурова залоза і насіннєвий пляшечку. Іноді під час трансректального УЗД за допомогою маленьких інструментів, які вводяться через пряму кишку, береться невеликий зразок тканини (біопсія).
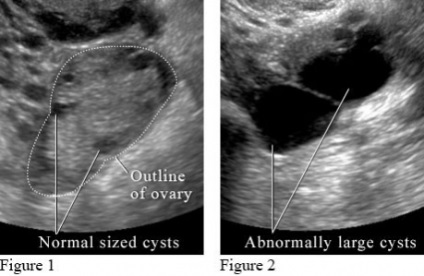
- Tрансвагінальное УЗД. Перетворювач своєю формою нагадує піхву. Жінкам можуть робити і трансабдоминальное, і трансректальное УЗД для дослідження органів малого таза. Трансвагинальное УЗД проводиться для перевірки наявності проблем з фертильністю. У рідкісних випадках проводиться гістеросонограмма для огляду порожнини матки шляхом наповнення матки рідиною під час трансвагінального УЗД. Іноді можуть братися зразки тканини (біопсія) з допомогою невеликих інструментів, які вводяться через піхву під час трансвагінального УЗД. Подивіться зображення УЗД кісти яєчника.

Навіщо це робиться
Чоловікам і жінкам УЗД органів малого таза робиться з метою:
- Знайти причину появи крові в сечі (гематурія). Також може робитися УЗД нирок.
- Знайти причину проблем із сечовипусканням.
- Подивитися на розмір сечового міхура перед і після сечовипускання. Це допоможе встановити, спорожняється чи сечовий міхур повністю під час сечовипускання.
- Перевірити наявність новоутворень в органах малого таза.
- Направляти введення голки під час біопсії або при викачуванні рідини з кісти або гнійника.
- Перевірити наявність раку прямої кишки і як він реагує на лікування.
Жінкам УЗД органів малого таза робиться з метою:
- Знайти причину болю в животі.
- Знайти причину вагінального кровотечі.
- Знайти запальне захворювання органів малого таза.
- Знайти внутрішньоматкову спіраль (ВМС).
- Подивитися на розмір і форму матки і товщину вистилання матки (ендометрія).
- Подивитися на розмір і форму яєчників.
- Перевірити стан і форму яєчників під час лікування безпліддя.
- Підтвердити вагітність або виключити позаматкову вагітність. УЗД органів малого тазу може використовуватися для раннього встановлення терміну вагітності, перевірки наявності трубної вагітність (позаматкової вагітності) або багатоплідної вагітності.
- Перевірити довжину каналу шийки матки у вагітної жінки при ризику передчасних пологів.
- Перевірити припухлість, виявлену під час гінекологічного огляду.
- Перевірити фіброми матки, виявлені при гінекологічному огляді. УЗД органів малого тазу може проводитися з метою перевірки зростання фібром матки.
- Супроводити процедуру вилучення оваріального фолікула для екстракорпорального запліднення.
Чоловікам УЗД органів малого таза робиться з метою:
- За допомогою УЗД матки можлива діагностика вагітності на ранніх термінах.
- УЗД малого таза у жінок необхідно проводити при порушеннях менструального циклу (затримка менструації, початок менструації раніше терміну, кровотечі в середині циклу), при рясних або мізерних менструаціях, при відсутності менструації, при різних виділеннях з піхви, при болях внизу живота, при появі виділень в період менопаузи.
- За допомогою гінекологічного УЗД виявляються різні захворювання: від запальних гінекологічних захворювань до доброякісних і злоякісних утворень матки і яєчників (в тому числі ендометріоз, сальпінгоофорит, кісти яєчників, ендометрит та ін.).
- УЗД матки дає можливість ранньої діагностики міоми матки.
- УЗД малого таза широко застосовується для моніторування фолікулярного апарату яєчників при лікуванні безпліддя і плануванні вагітності.
- Ультразвукове дослідження малого таза призначається при прийомі протизаплідних і гормональних препаратів, при наявності внутрішньоматкового контрацептиву ( «спіраль») для контролю і запобігання ускладнень.
- УЗД при вагітності (акушерське УЗД) дозволяє спостерігати за нормальним розвитком плоду і своєчасно виявляти патологію.
- В урології УЗД малого таза необхідно для виявлення причин розладів сечовипускання, нетримання сечі і патології уретри (сечовипускального каналу).
Протипоказання до УЗД органів малого таза
Протипоказань до ультразвукового дослідження не існує
Підготовка до УЗД органів малого таза
У протоколі ультразвукового дослідження відображається інформація про величину комірцевої зони в 1 триместрі вагітності. Якщо при дослідженні внутрішніх органів не виявляють ніякої патології, то це можуть відзначити окремої фразою або-таки не відбити, проте в разі виявлення тих чи інших неполадок дані обов'язково вносяться до протоколу дослідження.
У більшості випадків під час ультразвукового дослідження, проведеного в 12, 22 тижні, можна визначити стать дитини. Ці дані не вносять до протоколу дослідження.
Вже починаючи з першого дослідження можна визначити серцебиття плоду. У документації записують наявність серцебиття (з / б +), ЧСС - число серцевих скорочень (в нормі ЧСС складає 120-160 ударів в хвилину). Відхилення показників ЧСС при першому дослідженні - збільшення або зменшення числа серцевих скорочень - може служити ознакою того, що у недавно зародився плода є порок серця. Пізніше, у 2 і 3 триместрі. є можливість докладно, детально розрізнити і вивчити серцеві клапани і камери. Зміна числа серцевих скорочень у 2 і 3 триместрі може говорити про страждання плода, нестачі кисню і поживних речовин.
розміри плода
При миомах кровотік наголошується в переважній більшості спостережень. Встановлено певна залежність між локалізацією міоми і частотою виявлення кровотоку: при субсерозних миомах кровотік визначається в 58% спостережень, в інтерстиціальних вузлах - в 85%, а субмукозних - 89% випадків. Величина ІР варіює в межах 0,34-0,59. При цьому низькі значення ІР (<0,45) регистрируются в основном при пролиферирующей миоме, а больше этой величины — при простой миоме. Отмечено, что в пролиферирующей миоме в большинстве случаев наблюдается мозаичность кровотока и высокое Vc (14–25 см/с).
Ліпома матки рідкісне доброякісна пухлина. В основному вона виникає у віці 50-60 років. На сканограммах ліпому визначають як утворення однорідної структури, круглої форми, гіперехогенное, розташоване в міометрії. Ультразвукова діагностика ліпоми досить важка, що обумовлено як рідкістю даної пухлини, так і складністю її диференціації з міомою з жирової дегенерацією. Кровотік при ліпома не визначається. Саркома матки є рідкісним захворюванням. Частота її виникнення становить 2% від числа всіх злоякісних новоутворень матки. Розрізняють дифузні та вузлові форми пухлини. Ультразвукова діагностика саркоми важка. Про наявність саркоми може свідчити швидке зростання освіти, поява в пухлини кістозних включень в постменопаузальному періоді. При саркомі кровотік реєструється в 100% спостережень, причому у всіх випадках він буває мозаїчним. Величина IR становить становить <0,40, а Vc превышает 45 см/с. Чувствительность данного метода составляет 100%, специфичность — 90%.
Хоріокарцинома - злоякісна пухлина жіночих статевих органів. В основному (50% спостережень) вона виникає після міхура занесення, рідше (в 30%) - після абортів або пологів (20%). Пухлина рано дає метастази. Найбільш часто вражаються легені (80%), піхву (40%), головний мозок (20%), печінку і нирки (4-10%), що слід враховувати при УЗД. Внутрішня структура невеликої пухлини (до 2,5 см в діаметрі) в основному однорідна. У пухлинах, що досягають в діаметрі 2,5-3,5 см, виявляють різних розмірів ділянки підвищеної ехогенності. У пухлинах, що досягають великих розмірів, виявляють поодинокі і множинні рідинні включення, виникнення яких обумовлено крововиливами і некрозом пухлини.
Ендометріоз являє собою доброякісне захворювання, що виявляється появою ендометріоїдних гетеротопій за межами ендометрія. Розрізняють внутрішній ендометріоз (ендометріоз тіла матки) і зовнішній.
Згідно Б.І. Желєзнову і А.Н. Стрижакова (1985), розрізняють 3 стадії внутрішнього ендометріозу:
● стадія I - ендометріодной гетеротопии виявляють в безпосередній близькості від порожнини матки;
● стадія II - в патологічний процес залучено до половини товщини стінки матки;
● стадія III - вражена велика частина стінки матки аж до серозного покриву. Розрізняють також осередкову і вузлову форму ендометріозу. Для вузлової форми характерна наявність досить чітко відмежованих від навколишнього міометрія вузлів, в той час як при осередкової формі цього не спостерігають.
При проведенні ехографії за стадію I ендометріозу приймають поразку міометрія в глибину, що не перевищує 0,5 см. Для цієї стадії характерні наступні ехографічні ознаки:
● поява невеликих (діаметром близько 1 мм) анехогенних трубчастих структур, що йдуть від ендометрія у напрямку до міометрію;
● наявність в області базального шару ендометрія невеликих круглої або овальної форми анехогенних включень діаметром 1-3 мм;
● локальне збільшення товщини базального шару ендометрія;
● локальна деформація ендометрія;
● зазубренность базального шару ендометрія;
● поява невеликих дефектів (ділянок зникнення) ендометрія;
● наявність в міометрії, безпосередньо примикає до ендометрію, окремих невеликих ділянок підвищеної ехогенності.
При ендометріозі стадії II крім зазначених вище ознак спостерігають:
● в значній кількості випадків збільшення товщини матки;
● асиметрію товщини стінок матки;
● поява в міометрії різної товщини ділянок підвищеної неоднорідної ехогенності;
● наявність в цій зоні невеликих округлої форми анехогенних включень діаметром 2-5 мм.
Ультразвукове дослідження органів МАЛОГО ТАЗА
(Трансабдоминальное, трансвагінальне) - протокол
ПІБ _________
вік ___
Дата обстеження _________
День менструального циклу: ____
Час проведення обстеження органів малого таза
У жінки репродуктивного віку під час всього менструального циклу матка і яєчники постійно змінюються. Це необхідно для того, щоб жінка змогла безперешкодно час проведення ипзачать дитини. В яєчнику в цей час дозріває один фолікул, в якому міститься яйцеклітина, а слизова оболонка матки значно збільшується і виробляє речовини, які підтримують розвиток плода на початкових стадіях.
Час проведення УЗД органів малого таза визначається безпосередньо лікуючим лікарем. Залежить це від переслідуваних цілей, які передбачає протокол. У більшості випадків обстеження проводиться в період між п'ятим і сьомим днем менструального циклу. Для оцінки правильного дозрівання фолікул фахівець може рекомендувати проходження УЗД органів малого таза кілька разів протягом менструального циклу.
Принципи розшифровки результатів УЗД матки
При проведенні УЗД органів малого таза фахівець повинен оцінити безліч параметрів. Розглянемо детальніше кожен з них. В першу чергу необхідно встановити позицію матки. У нормальному стані вона відхилена в передньому напрямку. Якщо матка відхилена в будь-яку іншу сторону, то це трактується як ненормальне становище, що може стати причиною виникнення складнощів при вагітності.
У нормальному стані матка відрізняється рівними і чіткими зовнішніми контурами. Якщо контури відображаються нерівно, то можна припускати наявність міоми або пухлин органів. Розумієте контурів вказує на запалення тканин, які її оточують.
У нормальному стані габарити матки такі:
Ультразвукова діагностика в гінекології
- виняток солоних, гострих, жирних страв;
- газовані напої неприпустимі перед УЗД;
- випічка, солодощі виключаються з меню за 2-3 дня до УЗД;
- утримання від куріння.
Для психологів, коучів, і людей, що займаються саморозвитком. ІПЕР-1КР дозволяє проводити діагностику особисто.
Приходити в медичний центр урології і гінекології потрібно відразу, при появі тривожних симптомів. Але інформативність ультразвукового сканування залежить від стадії менструального циклу. Для ретельного дослідження ендометрію жінці проводять УЗД на 5-7 день після початку менструації. У другій половині циклу слизова зазнає анатомічні зміни, які вплинуть на трактування результатів. А дрібні поліпи і новоутворення в потовщеному ендометрії будуть просто непомітні. Виняток - діагностика ендометріозу. Її проводять саме в другій половині циклу.
Функціональна оцінка репродуктивної системи також починається з 5 дня після початку менструації. За допомогою трансвагінального УЗД гінеколог може простежити фолікулогенез жінки, що допомагає в лікуванні безпліддя. Сканування яєчників проводять на 5 день, 11-14 день і 22-24 день. Отримані результати дають уявлення про протікання овуляції.
Правильно проведене трансвагінальне УЗД матки не приносить жінці дискомфорту. Процедура абсолютно безболісна і не має побічних ефектів.