Діагностика і лікування періхондріта вуха. Екзема вушної раковини
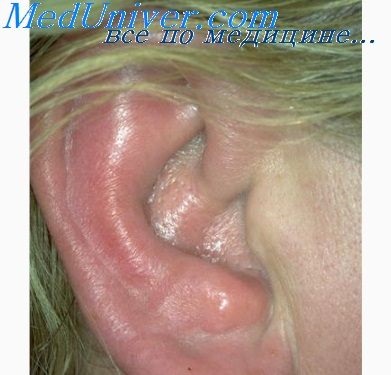
Діагноз. Діагноз періхондріта неважкий, але його легко змішати на початку захворювання з пикою, флегмоною і отгематомой. Рожа розпізнається за характерною почервоніння, температурі і динамічному поширенню за межі раковини. Флегмона рано дає флюктуацию; розкриттям гнійника попереджається подальше її поширення.
Отгематома при диафаноскопии або при просвічуванні електричною лампочкою на початку захворювання через наявність крові дає червоне просвічування, при серозному перихондрит - світло-жовте, а при гнійному - повне затемнення.
Прогноз. Прогноз є серйозним в сенсі збереження хряща і, отже, форми вушної раковини, так як навіть при своєчасному втручанні рідко вдається уникнути зморщування раковини.
Профілактика. При будь-яких механічних пошкодженнях (садна, поранення, укуси, удари) слід строго дотримуватися правил асептики. При гнійних запаленнях середнього вуха і перед радикальною операцією вуха необхідно визначити флору і застосувати при передопераційної обробки рани відповідний антибіотик, особливо в разі наявності синьогнійної палички.
У таких випадках добре діє левоміцетин, синтоміцин, стрептоміцин, а з колишніх засобів -борная кислота у вигляді присипки з порошковдувателя.
Лікування. На початку захворювання добре діють компреси з розчину борної кислоти, рідини Бурова і спирту. Іноді хороший результат дає холод (лід), а також змазування йодом (В. Н. Окунєв, 1913). Б. С. Преображенський (1946) рекомендує опромінення ультрафіолетовими променями. При появі флуктуації, що вказує на нагноєння, необхідна зробити широкі розрізи, гострої ложкою видалити грануляції і некротизовані ділянки хряща.
Денкер (Denker) рекомендує проводити розрізи в вертикальному напрямку, т. Е. Паралельно контурам раковини; щоб уникнути великих рубців, великі розрізи слід робити на задній поверхні, а малі - на передній. Проте спостереження показують, що паралельні розрізи в разі розплавлення хряща сприяють сморщиванию і спотворення вушної раковини. Навпаки, кілька паралельних один одному розрізів, перпендикулярних контурам, сприяють утворенню складових опору для шкіри рубців, що перешкоджають надалі сморщиванию і спотворення раковини. В рану вводять тампони, просочені розчином пеніциліну.
Н. А. Преображенський і ін. Застосовували малі дози променів Рентгена. Н, А. Преображенський (1956) описує спостереження успішного застосування рентгенотерапії на область вушної раковини (разова доза 75 г); одночасно проводилося відсмоктування гною (при появі флуктуації) і проводилися впорскування стрептоміцину: настав вилікування зі збереженням форми вушної раковини. А. М. Савельєва (1954) з успіхом застосовують новокаїнову блокаду по периферії вушної раковини.
Екзема вушної раковини
Серед інших шкірних захворювань вушної раковини часто зустрічається екзема, що розповсюджується іноді і на шкіру по сусідству з раковиною, в тому числі і на зовнішній слуховий прохід. Якщо екзема переходить з навколишнього раковину області на шкіру вушної раковини, то це вважається Екзема вушної раковини - захворювання переважно дитячого віку.
Виникненню екземи у дітей сприяє: ексудативний діатез, недокрів'я, рахіт, туберкульоз, інтоксикація кишкового походження, діабет і ін. Частою причиною розвитку екземи служить хронічне генетично з середнього вуха; гнійні виділення мацерують і розм'якшують шкіру і викликають її запалення, що в подальшому дає поштовх до розвитку екземи.
Рідше зустрічається екзема у дорослих, у яких причиною її теж бувають фактори місцевого та загального характеру. Дратівливим моментом є нерідко гнійні виділення з середнього вуха, а також (у осіб з алергічною конституцією) такі медикаменти, як йодоформ, йод, скипидар, камфора, стрептоцид і т. П.