клінічне обстеження
Безсимптомний дивертикулез ободової кишки не має клінічних проявів, його виявляють випадково при діагностиці будь-яких інших захворювань. Клінічно виражений дивертикулез (дивертикулез з клінічними проявами) часто супроводжується спастичними болями (кишкової колькою) в лівій клубової області, утрудненням дефекації (запорами). Після дефекації больовий синдром зазвичай зменшується. Частина хворих відзначають в період між спазмами тупий ниючий біль в тих же відділах. При пальпації живота годі й визначити локалізації хворобливого вогнища, що говорить про відсутність органічної причини больового синдрому, який пов'язаний в цьому випадку з дискоординацией моторики кишки. Тривалість больового синдрому варіює від декількох днів і тижнів до постійних болів протягом тривалого часу. Порушення стільця зазвичай проявляється у вигляді закрепів, крім того, хворі скаржаться на відчуття неповного випорожнення кишки і здуття живота. У частини хворих виникає чергування запорів з появою рідкого стільця.
Ускладнений дивертикулез все частіше стає об'єктом ургентної хірургії. Найбільш часте ускладнення дивертикулярной хвороби - гострий дивертикуліт (запалення одного або декількох дивертикулів в ободової кишці).
Запалення дивертикула виникає внаслідок дистрофії стінки кишки, втрати бар'єрних властивостей епітелію і дії патогенної кишкової мікрофлори. Пусковими моментами можуть бути або застій кишкового вмісту в дивертикулах на тлі, наприклад, запорів, або, навпаки, запалення в слизовій оболонці дивертикулу або поруч розташованої кишкової стінки, обумовлене патогенної кишкової флорою.
За рахунок гіперемії і набряку дивертикул з ділянкою прилеглої стінки збільшується, серозна оболонка кишки нерідко покривається фібрином - виникає локальний місцевий перитоніт.
Запальні зміни в дивертикулі можуть бути виражені настільки, що зменшується внутрішній просвіт ураженого сегмента товстої кишки, порушується пасаж кишкового вмісту, клінічно проявляється явищами порушення кишкової прохідності (часткова кишкова непрохідність).
Дивертикулит супроводжується постійними болями в животі, підвищенням температури тіла до субфебрильних значень. Залучення в осередок запалення брижі сигмовидної кишки, великого сальника і навколишніх органів формує околокішечной інфільтрат, який пальпується у вигляді запальної пухлини частіше в лівій половині живота. Слід зазначити, що всі запальні ускладнення зазвичай локалізовані в дивертикулах, розташованих в сигмовидної кишці.
Розвиток запалення в черевній порожнині, порушення цілісності стінки дивертикула призводять до утворення околокішечной інфільтрату або абсцесу. Запальна пухлина (псевдоопухоль) може бути розташована в лівій клубової області, над лобком або в проекції лівого латерального каналу.
Пальпуються інфільтрат (пухлина), як правило, буває малорухливим або зовсім нерухомим і болючим. Поєднання пальпируемого пухлиноподібного утворення з літнім віком пацієнтів дає лікарям привід запідозрити наявність злоякісного процесу. Диференціальна діагностика нерідко надзвичайно ускладнена, і це служить підставою активної хірургічної тактики.
Формування абсцесу змінює інтенсивність і характер болів, відзначають лихоманку, нерідко набуває гектической розмахи у вечірні години. На тлі інфільтрату відбувається звуження просвіту кишки, що призводить до затримки стільця, з'являються здуття живота, нудота і блювота - виникає картина кишкової непрохідності.
Найбільш грізне і небезпечне ускладнення дивертикулярной хвороби - перфорація дивертикула. тобто його розрив. Більш ніж у 80% хворих перфорація дивертикулу настає раптово і стає першим проявом дивертикулярной хвороби. Ця обставина служить причиною частих діагностичних помилок. Важливо відзначити, що перфорацію у вільну черевну порожнину відзначають лише у 18% хворих. У решти виникнення розлитого перитоніту передує період формування паракішечного абсцесу, запальний процес спочатку протікає як місцевий перитоніт.
Ретельний опитування хворого дозволяє отримати важливу інформацію для визначення точного діагнозу. Скарги на дискомфорт в животі, спастичний біль і періодичну затримку стільця, а також наявність в анамнезі епізодів підвищення температури, пов'язаних з інтенсивним больовим синдромом в лівій клубової області, свідчать про можливість дивертикулярной хвороби.
Пальпація живота дозволяє виявити хворобливі зони. Зазвичай це ліва клубова і ліва мезогастральной області. У разі розвитку дивертикулита можна знайти болючий інфільтрат з нечіткими контурами, який також займає зазначені анатомічні зони. Симптоми подразнення очеревини свідчать про більш небезпечних ускладненнях: параколіческом инфильтрате або паракішечном абсцесі. При наростанні явищ порушення кишкової прохідності можна виявити здуття і асиметрію живота. Перкуторно визначають збільшені в обсязі ободочную кишку і петлі тонкої, перистальтика посилена.
інструментальні методи
Найбільш інформативний метод виявлення дивертикулез товстої кишки - іригоскопія (дослідження товстої кишки за допомогою барієвої клізми). При неускладненому дивертикулез кишкова стінка має нерівний контур і утворює мішкоподібні випинання по її контуру, мають звужене підставу (гирло). Розміри цих випинань коливаються від 0,2-0,3 до 1-2 см, частіше їх виявляють в сигмовидної і низхідній кишці (рис. 54-3).
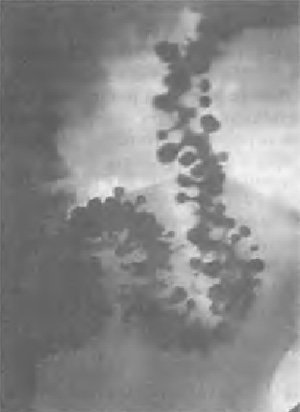
Мал. 54-3. Дивертикулез лівих відділів ободової кишки (іррігограмма).
Для виявлення дивертикулів іноді необхідні знімки в бічній проекції. Звертають увагу на тонус кишки, глибину межгаустральних складок, а також розтяжність і еластичність кишкової стінки. Іригоскопія дозволяє визначити смещаемость різних відділів ободової кишки або, навпаки, їх фіксацію внаслідок паракішечного запального процесу.
Крім того, за допомогою рентгенологічного методу можна виявити звуження просвіту сигмовидної кишки в разі утворення інфільтрату, а також заповнити контрастом Свищева ходи (фістулографія). Розрізняють 3 типи морфофункціональних змін, що виявляються рентгенологічно при дивертикулярной хвороби.- Перший тип - просвіт кишки 3,5-4 см, гіпертонус не виражений, межгаустральние складки згладжені, еластичність стінки збережена.
- Другий тип - просвіт 2,5-3,5 см, гаустральний малюнок деформований, високі межгаустральние складки, еластичність збережена.
- Третій тип - просвіт менше 2,5 см, стійкий гіпертонус, гаустрація хаотична, «пилкоподібний» контур, еластичність знижена, кишка фіксована.
Вельми інформативний метод виявлення дивертикулез, дивертикулита і паракішечного інфільтрату - УЗД черевної порожнини. При цьому добре визначаються самі дивертикули, їх локалізація, наявність в них запальних ускладнень.
При дивертикулите використання такого поширеного в колопроктологии діагностичного методу, як колоноскопія, небажано в зв'язку з загрозою перфорації запаленого дивертикулу. Між просвітом кишки і черевною порожниною в подібних випадках знаходиться лише запалена слизова оболонка, покрита перерастянутой вісцеральної очеревиною. Колоноскопію краще виконувати після стихання гострого процесу.
У випадках перфорації дивертикулу в ряді випадків вдаються до лапароскопії. за допомогою якої виявляють ознаки місцевого перитоніту і запальний інфільтрат в зоні ураження.
Диференціальна діагностика
Достовірно підтвердити у хворого дівертікулярная хвороба часто буває нелегким завданням, особливо якщо перша маніфестація захворювання була пов'язана із запальними ускладненнями.
Дивертикулит і рак диференціюють за такими критеріями: при злоякісному процесі більш тривалий анамнез, поступовий розвиток захворювання, нерідко присутні «малі» симптоми раку, анемія. За допомогою клізми з барієм можна виявити протяжну стриктуру в зоні дивертикулів з досить чіткими кордонами, для раку більш характерно супрастенотіческое розширення кишки, пов'язане з довгостроково розвиваються порушенням кишкової прохідності. Ендоскопічне дослідження при підозрі на дивертикуліт необхідно проводити з обережністю через небезпеку перфорації, однак візуальний огляд дозволяє встановити запальні зміни слизової оболонки дистальніше звуження, що більш характерно для дивертикулез. Вирішальним є виявлення в біоптаті кишки пухлинної тканини. хоча і її відсутність не дає змоги заперечувати наявність злоякісного ураження. У деяких випадках може бути використана ультразвукова колоноскопія. Однак нерідко остаточне встановлення діагнозу можливе лише після морфологічного вивчення віддаленого під час операції ураженої ділянки ободової кишки.
Хвороба Крона також може мати подібну до дивертикулитом клінічну картину. Для постановки правильного діагнозу допомагає анамнез з характерною для хвороби Крона діареєю і домішками слизу і крові в калі, а також ректальний огляд і ректороманоскопія. При дослідженні прямої кишки виявляють запальні зміни, поздовжні виразки-тріщини, а також сліди періанальних поразок, часто виникають при хворобі Крона.
Диференціювати дивертикулез і ішемічний коліт допомагають: характер больового синдрому, тривалий анамнез болів і менша їх інтенсивність, часті позиви на дефекацію, локалізація процесу в лівому згині ободової кишки.
У всіх випадках будь-якого місцевого инфильтративного процесу на тлі дивертикулів в ободової кишці слід обов'язково виконувати морфологічне дослідження. При неможливості такого дослідження показано хірургічне лікування, так як жоден з диференціальних критеріїв не є абсолютним для виключення злоякісного процесу. При цьому необхідно пам'ятати, що рак товстої кишки на тлі дивертикулярной хвороби зустрічається в 2-3 рази частіше, ніж у осіб без дивертикулів в ободової кишці.