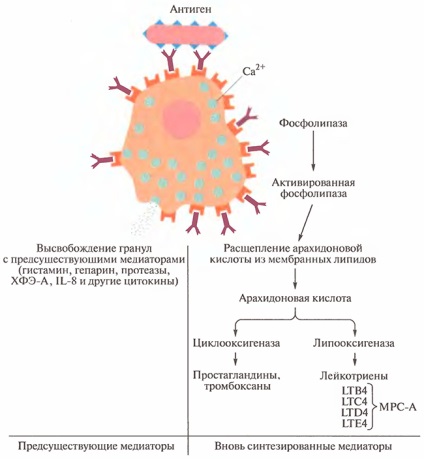
Мал. 14.4. Медіатори, що вивільняються при активації огрядних клітин
Предсуществующие медіатори Гістамін
Гістамін формується в клітинах шляхом декарбоксилювання амінокислоти гістидину та утримується шляхом електростатичного взаємодії з кислим матричних білком гепарином. При вивільненні гістамін швидко зв'язується з двома основними типами рецепторів (Н1 і Н2), які представлені на клітинах різних типів і визначають розвиток різних ефектів. При зв'язуванні з Н1-рецепторами гладких м'язів гістамін викликає їх скорочення; коли гістамін зв'язується з Н1-рецепторами ендотеліальних клітин, він призводить до їх роз'єднання в місцях контактів, що збільшує судинну проникність. Н2-рецептори залучені в стимуляцію секреції слизу і збільшення судинної проникності, а також виділення кислоти слизової оболонки шлунка.
Всі ці ефекти відповідають за деякі основні симптоми системної анафілаксії: утруднення дихання (астма) або асфіксію, що викликаються скороченням гладкої мускулатури бронхів, і падіння кров'яного тиску, що виникає через вихід рідини з судин в тканинні простору, оскільки проникність кровоносних судин збільшується. Н1-рецептори блокуються антигістамінними препаратами, такими як Бенадріл, прямо конкурують з гістаміном.
Коли ці препарати по ступають досить швидко, вони здатні протидіяти ефектам гістаміну. Для блокади Н2-рецепторів застосовують інші лікарські засоби, наприклад циметидин. Однак практика використання антигістамінних препаратів показала, що вони не запобігають скорочення гладких м'язів, яке настає пізніше і є більш стійким, ніж викликається гістаміном. Це спостереження привело до відкриття повільно реагують субстанцій анафілаксії (ПРС-А). в даний час званих лейкотриенами.
Серотонін присутній в огрядних клітках тільки у певних тварин, таких як гризуни. Його дія схожа з дією гістаміну, тобто він викликає скорочення гладкої мускулатури і підвищує проникність судин
Цитокіни і фактори хемотаксису
Після дегрануляції тучних клітин вивільняється багато цитокінів і факторів хемотаксису, наприклад такі цитокіни, як ГМ-КСФ, IL-5 і TNFа. Вивільняються також пептиди з низькою молекулярною масою, звані хемотаксичними факторами еозинофілів (ХФЕ). При цьому виникає хемотаксичний градієнт, здатний залучати до даного місця еозинофіли. Крім того, хемотаксис клітин в зоні запалення підсилюють медіатори пізньої фази: фактор активації тромбоцитів (ФАТ) та лейкотрієни.
Іншими важливими клітинами, що залучаються до місця запалення, є нейтрофіли. Хемотаксис цих ПМЯ-гранулоцитів відбувається у відповідь на вивільнення IL-8 з активованих огрядних клітин. Гранулоцити грають важливу роль в пізній фазі гіперчутливості, опосередкованої IgE. Іншими клітинами, що залучаються до місця запалення у відповідь на виділення огрядними клітинами хемотаксичних чинників, є базофіли, макрофаги, тромбоцити і лімфоцити.
При алергічних реакціях еозинофіли є індикатором IgE-опосередкованих реакцій, особливо реакцій пізньої фази, обговорюваних далі. Вони також можуть вивільняти арилсульфатазу і гистаминазу, які руйнують деякі медіатори реакції гіперчутливості, будучи, таким чином, одним з механізмів обмеження цієї реакції. Еозинофіли виконують також захисну функцію при паразитарних інфекціях.
Гепарин є кислим протеогліканів, що становить матрицю гранул, до якої прикріплюються основні медіатори, такі як гістамін і серотонін. Його кислотна природа обумовлює метахроматичні властивості (інтенсивне фарбування) гладкої клітини при лужному фарбуванні, наприклад, толуїдиновим синім. Вивільнення гепарину призводить до придушення коагуляції, що може мати значення при наступному відновленні гладкої клітини або для подальшого надходження антигену в область реакції; проте гепарин безпосередньо не визначає появу симптомів анафілаксії.
Знову синтезовані медіатори
лейкотрієни
При обробці гистамином препарату гладкою м'язи з рогу матки морської свинки відзначається швидке скорочення. Як зазначено раніше, цей феномен спочатку відносили на рахунок МРС-А. Тепер відомо, що МРС-А складається з ряду пептидів, об'єднаних з метаболітом арахідонової кислоти і званих лейкотриенами (LT). Лейкотрієнів дали назву LTB4, LTC4, LTD4 і LTE4. У незначних кількостях вони викликають тривале скорочення гладких м'язів. Вважається, що у людини лейкотрієни визначають основні прояви астми, резистентної до антигістамінних препаратів.
Тромбоксани і простагландини
Лейкотрієни складають лише малу частину складної системи речовин, що виробляються з арахідонової кислоти за допомогою фосфоліпаз з ліпідів клітинної мембрани при активації стовбурових клітин. Арахідонова кислота є поліненасичених довголанцюжкових углеводом, який може окислюватися двома різними способами (див. Рис. 14.4): за допомогою ліпоксигенази з утворенням описаних раніше лейкотрієнів і за допомогою циклооксигенази з утворенням простагландинів і тромбоксанов. Багато тромбоксани є вазоактивними речовинами, які також викликають звуження бронхів і мають хемотаксичними властивостями по відношенню до багатьох типів лейкоцитів, таких як нейтрофіли, еозинофіли, базофіли і моноцити.
Фактор активації тромбоцитів
Фактор активації тромбоцитів викликає агрегацію тромбоцитів і вивільнення містяться в них медіаторів, таких як гісталшн, а у деяких видів і серотонін. Активація тромбоцитів також може призводити до вивільнення метаболітів арахідонової кислоти, посилюючи таким чином ефект, вироблений огрядними клітинами. Само по собі дію ФАТ вважається однією з основних причин звуження бронхів і розширення судин. Він швидко і в дуже малих дозах викликає симптоми, що нагадують шок.
Реакція пізньої фази
Як зазначалося раніше, багато речовин, що вивільняються при активації огрядних клітин і їх дегрануляції, відповідальні за виражену запальну реакцію з інфільтрацією і накопиченням еозинофілів, нейтрофілів, базофілів, лімфоцитів і макрофагів. Переважають серед цих клітин еозинофіли і нейтрофіли. Ці найважливіші клітини активуються і підсилюють запалення. Така реакція часто виникає протягом 48 год і може тривати кілька днів. Вона називається реакцією пізньої фази і показана на рис. 14.5.
Огрядна клітина дегранулюють при перехресному зв'язуванні IgE антигеном на її поверхні, вивільняє хемотаксичний фактор еозинофілів А (ХФЕ-А). який привертає еозинофіли до місця реакції. Їх переходу, як і переходу інших лейкоцитів з кровотоку в тканини, сприяє підвищена проникність судин, викликана гістаміном і іншими медіаторами. Різні цитокіни, такі як ГМ-КСФ, IL-3, IL-4, IL-5 і IL-13, важливі як чинники зростання і диференціювання еозинофілів, а також для адгезії клітин певних типів.
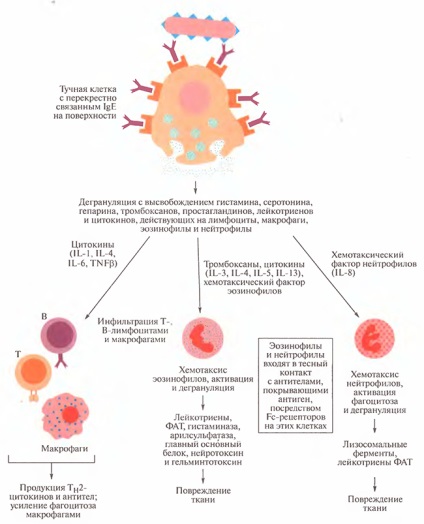
Мал. 14.5. Реакція пізньої фази IgE опосередкованої гіперчутливості I типу і деякі беруть участь в ній медіатори
Разом ці запальні медіатори призводять до появи тривалого зберігається набряку і викликають другу хвилю скорочення гладких м'язів, яка, однак, менш виражена, ніж при негайної реакції. У осіб, що страждають алергічною астмою, реакція пізньої фази призводить до розвитку одного з кардинальних ознак цього типу астми, а саме гіперреактивності бронхів у відповідь на неспецифічні стимули, такі як гістамін і метахоліном.
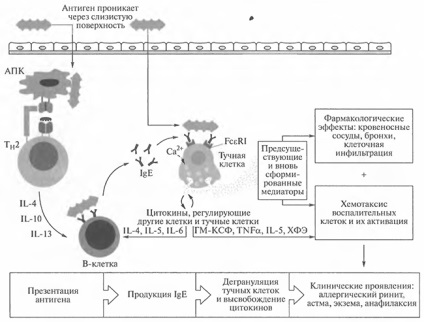
Мал. 14.6. Загальне уявлення про індукційних іефекторних механізмах при гіперчутливості I типу
Еозинофіли можуть пов'язувати IgE також завдяки експресії нізкоаффінние Fc-рецепторів для IgE (FceRII або CD23). Вони також експресують Fc-рецептори до Fc-фрагменту IgG. Таким чином, антигени, пов'язані з IgE і IgG, будуть з'єднуватися з відповідними Fc-рецеп-торами на еозинофілів, викликаючи активацію цих клітин. Як і у огрядних клітин, у еозинофілів після активації відбуваються дегрануляция і вивільнення лейкотрієнів, що викликають скорочення гладких м'язів.
Еозинофіли також вивільняють ФАТ і головний основний білок (ГОБ). Цей білок знищує різних паразитів (таких як цістосоми), порушуючи їх здатність до руху і пошкоджуючи поверхню Крім того, ГОБ надає токсичну дію на епітелій респіраторного тракту ссавців. Нарешті, при дегрануляції еозинофілів вивільняється катіонний білок еозинофілів - активний нейротоксин і гельмінтотоксін. Все ця біологічно активні субстанції, ефективні при боротьбі з чужорідними мікроорганізмами, можуть викликати і пошкодження власних тканин.
Нейтрофіли, залучені до місця реакції хемотаксичними факторами, входять в близький контакт з антигеном, покритим антитілами, за допомогою Fc-рецепторів для IgG, які експресуються на цих клітинах. Відповідно, ці клітини активуються для фагоцитозу імунних комплексів антиген-антитіло. При цьому з них вивільняються активні лізосомальніферменти, які викликають пошкодження тканин. Подібно продуктам дегрануляции еозинофілів продуктами дегрануляції нейтрофілів також є лейкотрієни і ФАТ. Пізніше в зону реакції проникають лімфоцити (і Т-, і В-), а також макрофаги, які здійснюють подальшу захист організму від чужорідних антигенів або мікроорганізмів.
На рис. 14.6 показаний основний механізм розвитку алергічних реакцій. Такі ж події, що викликаються і опосередковувані IgE, відбуваються і при усуненні паразитів. На жаль, ці ж події відбуваються у деяких людей в тому випадку, коли антигеном є нешкідлива субстанція, така як пилок, шерсть тварин або кліщі домашнього пилу, що призводить до пошкодження власних тканин організму.
Клінічні аспекти алергічних реакцій
Клінічні наслідки алергічних реакцій можуть бути як локалізованими (алергічний риніт, астма, атопічний дерматит і харчова алергія), так і важкими системними реакціями, які загрожують життю (анафілаксія). Важливо відзначити, однак, що астматичні реакція, навіть віднесена до локалізованим, може бути смертельною. Дегрануляція огрядних клітин є центральною ланкою кожної з цих реакцій.
Алергічний риніт
Алергічний риніт (часто званий сінну лихоманку) є найбільш поширеним на атопічний розладом. Він викликається знаходяться в повітрі алергенами, які реагують з огрядними клітинами, сенсибілізованими IgE, в носових ходах і кон'юнктиві. Медіатори, що вивільняються огрядними клітинами, збільшують проникність капілярів і викликають місцеве розширення судин, що веде до появи типових симптомів, таких як чхання і кашель.
Харчова алергія
Харчова алергія є ще одним поширеним атопічний розладом, яке викликається певним продуктом (наприклад, арахісом, рисом, яйцями). Якщо люди, у яких є алергія, вживають продукти-алергени, відбувається перехресне зв'язування аллергенспеціфічних IgE, розташованих на огрядних клітках в верхньому і нижньому відділах шлунково-кишкового тракту. Дегрануляція огрядних клітин і вивільнення медіаторів веде до локального скорочення гладких м'язів і розширення судин, що часто викликає блювоту і діарею.
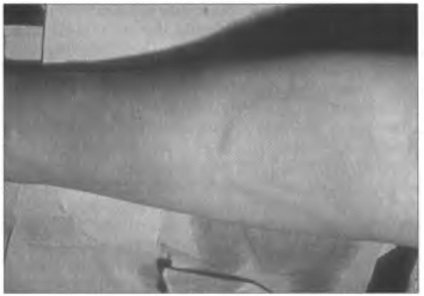
Мал. 14.7. Шкірна реакція у вигляді пухирів і ділянок гіперемії (атопічна кропив'янка)
У деяких випадках через збільшення проникності слизових оболонок алерген всмоктується і надходить у кров циркулює алерген може викликати активацію огрядних клітин, що знаходяться в шкірі, що призводить до виникнення шкірних реакцій у вигляді пухирів і ділянок гіперемії, зазвичай званих кропив'янкою (атопічна кропив'янка, рис. 14.7).
Атопічний дерматит
У дітей в ранньому віці найбільш часто спостерігається така форма алергічної реакції, як алергічний дерматит. Це клінічне розлад обумовлено розвитком запального ушкодження шкіри, індукованого цитокінами, які вивільняються огрядними клітинами при дегрануляції. Ці активні запальні цитокіни, що вивільняються в безпосередній близькості від місця контакту з алергеном, стимулюють хемотаксис великої кількості клітин в зони запалення, особливо еозинофілів. Для з'являються шкірних ушкоджень характерні почервоніння і гнійники (лейкоцити).
Астма є ще однією поширеною формою локалізованої анафілаксії. Це хронічне обструктивне захворювання нижніх дихальних шляхів, що протікає з періодичними загостреннями, при яких зменшується надходження повітря і які є оборотними (по крайней мере, частково). Вважається, що клінічні прояви астми є результатом трьох основних патофізіологічних змін бронхів: 1) оборотного звуження; 2) підвищеної чутливості до різних фізичних і хімічних стимулів (гіперреактивність); 3) запалення.
За останні роки захворюваність астмою в США і тяжкість перебігу захворювання надзвичайно зросли. Найбільша смертність відзначається у дітей, що живуть у великих містах. Епідеміологічні дослідження вказують, що основним алергеном, що викликає астму у цих дітей, є каликс таргана. Алергічну астму можуть викликати і багато інших алергени, такі як пилок, пил, вірусні антигени і різні хімікати. Крім цього прояву астми можуть викликатися фізичними навантаженнями або низькою температурою незалежно від присутності алергену - феномен, відомий як внутрішня астма (в Росії прийнято термін інфекційно-запальна, прим. Ред.).
Як вважають, запалення дихальних шляхів грає основну роль в патогенезі цього розладу, а його усунення є основною метою фармакологічного впливу. Залучення цитокінами великої кількості клітин, особливо еозинофілів, в зони запалення призводить до значного пошкодження тканин. Це пошкодження опосередковано великою кількістю токсичних речовин, що вивільняються клітинами, серед яких вільні радикали кисню, окис азоту і цитокіни. Все це призводить до виділення слизу, накопичення білків і рідини (набряк), а також до пошкодження епітелію. Всі разом ці події викликають звуження просвіту бронхів.
Адгезійні молекули відіграють ключову роль на ранніх етапах запалення, після того як залучені запальні клітини. Різні цитокіни, що вивільняються ТН2-клітинами і огрядними клітинами (наприклад, IL-4, IL-13 і TNFa), підсилюють експресію молекул адгезії на лейкоцитах і ендотелії, включаючи межклеточную молекулу адгезії 1 (ICAM-1). селектин Е, адгезионную молекулу судинної клітини 1 (VCAM-1) і функціонально-пов'язаний антиген лейкоцитів 1 (LFA-1).
Адгезія еозинофілів до ендотелію, індукована одиничним стимулом, починає посилюватися, сприяючи міграції еозинофілів через ендотелій і їх тривалому знаходженню в тканинах легенів. В якості можливого способу лікування астми досліджували застосування антагоністів адгезійних молекул (наприклад, моноклональних антитіл до ICAM-1). Обнадійливі результати використання таких иммунотерапевтических препаратів у тварин підвищують інтерес до створення антагоністів, які можна було б безпечно застосовувати при лікуванні людини.
Р.Койко, Д.Саншайн, Е.Бенджаміні