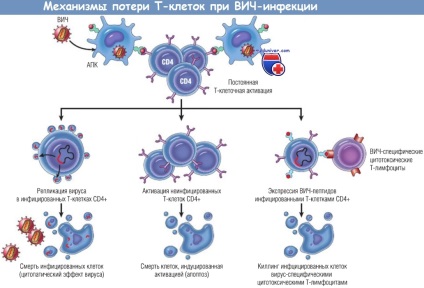
Фактори що призводять до імунодефіциту при ВІЛ
1. Потенційно зацікавлені процеси. У різних розділах цієї книги порівнювався потенційний вплив R5-вірусів в порівнянні з Х4-вірусами на клінічний перебіг ВІЛ-інфекції. Однак необхідно звернути увагу на той факт, що патогенез може більшою мірою залежати від властивостей популяції вірусу, ніж окремого ізоляту ВІЛ.
Дослідження вірусної РНК поліовірусов показало, що група вірусів з подібними послідовностями нуклеотидів (тобто квазівидів) володіє більшою можливістю для еволюційного розвитку і адаптації в нових навколишніх умов. Таким чином, дослідження окремих ізолятів ВІЛ можуть не дозволити зробити правильні висновки щодо патогенезу інфекційного процесу in vivo.
Процеси, що призводять до пригнічення імунної відповіді на ВІЛ. що виражається в загибелі CD4 + -клітин і втрати активності CD8 + -клітин, до сих пір чітко не описані. Швидше за все, загибель CD4 + -клітин пов'язана з дією безлічі чинників і не існує одного домінуючого фактора, що є основною причиною зменшення їх кількості.
Деякі дослідження дозволили припустити, що необхідно розглядати потенційний вплив прямого інфікування CD4 + -клітин ВІЛ, порушення імунологічного рівноваги і цитотоксичних реакцій CD8 + -клітин. У деяких ранніх дослідженнях було показано швидке оновлення ВІЛ-інфікованих CD4 + -клітин. Це не узгоджується з сучасними уявленнями про те, що такі клітини можуть жити довше.
Однак в даний час доведено, що інфікування піддається більшу кількість CD4 + -лімфоцитів, ніж передбачалося раніше, тому частково загибель CD4 + -клітин може пояснюватися прямим впливом ВІЛ, незважаючи на те, що лише в невеликому числі клітин активність реплікації вірусу досить висока для того, щоб викликати загибель клітини. Крім того, концентрація CD4 + -клітин периферичної крові, яка є маркером прогресування захворювання, може не відображати інтенсивну загибель CD4 + -клітин, яка відбувається при ВІЛ-інфекції в шлунково-кишковому тракті.
Іншою причиною зниження функціональної активності CD4 + -клітин може бути збільшення експресії молекули CTLA-4 на CD4 + -клітинах при ВІЛ-інфекції (швидше за все, за рахунок активації імунітету), що здатне привести до зменшення числа клітин і анергии. У непогібшіх інфікованих вірусом клітин може порушуватися функціональна активність, в тому числі здатність до вироблення цитокінів (наприклад, IL-2), необхідна для здійснення нормальних імунних функцій.
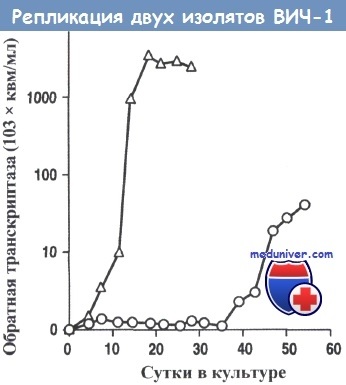
ВІЛ-1SF2 (О), виділений на ранній стадії інфекції, реплицируется повільно і утворює низькі титри в культурі Т-клітин HUT 78.
Навпаки, ВІЛ-1SF13 (Д), виділений у пацієнта зі СНІДом, швидко розмножується і присутній у високих титрах в тій же культурі клітин.
Ці та інші біологічні відмінності між двома ізолятів вірусу використовують для підрозділу вірусів в культурі на невірулентние і вірулентні штами,
а також на повільно зростаючі / с низьким титром і швидко зростаючі / с високим титром штами.
Деякі дослідження вказують на те, що при пригніченні активності CD8 + -клітин щодо ВІЛ може відновлюватися висока інтенсивність реплікації і посилюються порушення імунних функцій, що призводить до загибелі CD4 + -клітин. Співвідношення продукції цитокінів 1 і 2 типу може впливати на кількість CD4 + -клітин, домінантний фенотип вірусу і імунна відповідь. Вироблення цитокінів 1 типу спостерігається на тлі великої кількості CD4 + -клітин, присутності вірусу R5 і вираженого CD8 + клеточноопосредованного відповіді.
Високе співвідношення IL-2 до IL-10 було показано у пацієнтів з хорошим прогнозом. Переважання імунних реакцій 2 типу пов'язано з прогресуванням захворювання. У разі CD8 + -клеточних НЕ-цитотоксичних реакцій проти ВІЛ вироблення IL-2 грає дуже важливу роль. Таким чином, посилення реакцій 1 типу може допомогти в боротьбі з ВІЛ-інфекцією.
Вони можуть бути основною причиною активації імунітету і загибелі CD4 + -клітин шляхом апоптозу. Гіперактивація ЦТЛ-реакцій у ВІЛ-інфікованих осіб також може викликати порушення імунітету, що призводять в результаті до розвитку СНІДу. ЦТЛ-реакції можуть призводити до руйнування антігенпредставляющіх клітин (АПК) і пригнічувати нормальну активність клітинного імунітету, необхідну для підтримання безсимптомного стану. Інфільтрація лімфатичних вузлів ЦТЛ, яка спостерігається при ВІЛ-інфекції, може бути причиною руйнування цієї тканини in vivo. Схожі процеси, особливо зачіпають кістковий мозок і тимус, можуть впливати на кількість інших клітин імунної системи і їх функції.
Нарешті, в разі клітинних імунних реакцій деякі ЦТЛ можуть реагувати проти В-клітин, які виробляють нейтралізуючі антитіла, як це спостерігається при зараженні вірусом лімфоцитарного хоріоменінгіту (LCMV) у мишей. Інфікування В-клітин нецітопатіческім LCMV призводить до імунної руйнування клітин і розвитку персистуючої інфекції цими штамами вірусу. Подібний механізм може існувати для вірусу R5-фенотипу. Наприклад, у інфікованого пацієнта можуть вироблятися нейтралізуючі антитіла проти вірусу Х4, що призводить до перемикання на вироблення вірусу R5 незабаром після сероконверсії.

Можливі причини зменшення кількості CD4 + -клітин і зниження їх активності.
а) Прямий вплив вірусу.
• Пряме інфікування CD4 + -клітин
• Пряме інфікування CD4 + -клітин в шлунково-кишковому тракті
• Загибель клітин-попередників (наприклад, в тимусі) внаслідок інфікування
• Руйнування строми кровотворних органів, необхідної для підтримки гемопоезу
• Посилення експресії CTLA-4 на CD4 + -клітин
б) Непрямий вплив ВІЛ-інфекції.
• Порушення цитокинового рівноваги: зниження вироблення IL-2 і IL-10 (тобто імунних реакцій 2 типу)
• АЗКЦ; знищення СВ4 + -клітин, що несуть gp120
• Активність ЦТЛ щодо нормальних CD4 + -клітин, АПК і В-клітин
• Вироблення аутоантитіл
• Активація імунітету: апоптоз клітин
• Опортуністичні інфекції кісткового мозку (наприклад, ЦМВ або Mycobacterium avium -М. Intracellulare)
• Інфільтруючі пухлини
• мієлотоксичні дію лікарських препаратів
• Нестача поживних речовин
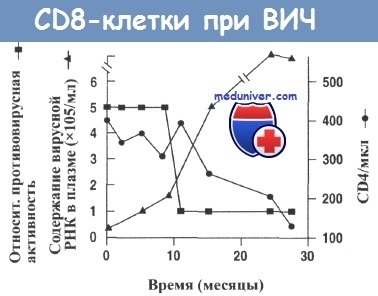
У даного пацієнта зменшення активності CD8 + -клітин, що відбивається в здатності пригнічувати реплікацію вірусу (вісь у, зліва), відбувалося раніше, ніж загибель CD4 + -клітин (вісь у, праворуч).
Продукція вірусу (^) поновлювалася після зменшення противірусної активності CD8 + -клітин.
2. Участь імунодефіциту в патогенезі ВІЛ. Загальний висновок полягає в тому, що придушення реплікації ВІЛ в організмі господаря є найбільш важливим фактором для запобігання прогресування захворювання. Придушення як нецітопатогенних штамів (які можуть викликати повільне знищення CD4 + -клітин за рахунок непрямого впливу), так і вірусів з більш вираженими вірулентними властивостями (які викликають пряме знищення клітин і швидке прогресування захворювання) залежить від виражених противірусних клітинно-опосередкованих реакцій. Пригнічення таких реакцій, мабуть, є основною причиною прогресування захворювання.
Важливо відзначити, що підтримка такої противірусної активності пов'язано з дією цитокінів (наприклад, IL-2), що виробляються основними клітинами, схильними до ВІЛ-інфікування, тобто CD4 + -лімфоцитів. Ці особливості ВІЛ-інфекції вказують на те, що для контролю за ВІЛ-інфекцією з боку захисних систем організму необхідно рівновагу в імунній системі, пов'язане з підтриманням достатнього рівня активності як CD4 + -, так і CD8 + -клітин. У разі нецітотоксіческого противірусного відповіді CD8 + -клітин припинення вироблення IL-2 або противірусного фактора CD8 + -клітин (CAF) може привести до виходу вірусу з «латентного» стану і прогресуванню захворювання.
Підтримка безсимптомної стадії інфекції. мабуть, залежить від адекватної вироблення CD4 + клітинами цитокінів 1 типу, зокрема IL-2, які необхідні для нормальної противірусної активності CD8 + -лімфоцитів. CD8 + -клітини забезпечують придушення реплікації як вірулентних, так і невірулентних штамів ВІЛ і, таким чином, забезпечують нормальну роботу CD4 + -клітин і підтримання безсимптомного перебігу інфекції. Пригнічення такий противірусної активності CD8 + -клітин в результаті зменшення вироблення цитокінів 1 типу може призводити до активації ВІЛ з відносно латентного стану і прогресуванню захворювання.
Причина зниження вироблення IL-2 невідома. Оскільки АПК, в першу чергу дендритні клітини, грають важливу роль в індукції і підтримці реакцій як CD4 + -, так і CD8 + -лімфоцитів, це може бути пов'язано з порушеннями функцій клітин цього типу.
Деякі дослідження показали, що спільне стимулювання CD8 + -клітин або їх поєднаної культури зі зрілими дендритними клітинами за допомогою взаємодії CD28-B7 викликає ефективну противірусну реакцію CD8 + -клітин.
Значення реакцій гуморального імунітету в запобіганні розвитку імунодефіциту та прогресування захворювання невідомо. Розвиток ВІЛ-інфекції супроводжується зменшенням кількості В-клітин пам'яті. При тестуванні аутологічних штамів було показано, що нейтралізуючі антитіла можуть вироблятися на всьому протязі інфекції, хоча зазвичай і в невеликих кількостях, і проти раніше вірусів, що циркулювали в організмі господаря.
Роль таких антитіл, мабуть, найбільш значима на ранніх стадіях ВІЛ-інфекції. коли нейтралізація вірусу і руйнування інфікованих вірусом клітин за допомогою механізмів АЗКЦ може ефективно запобігати поширенню вірусу в організмі господаря. Пізніше гуморальні імунні реакції, мабуть, не беруть участі в захисті проти ВІЛ і можуть чинити негативний вплив через АЗКЦ або за рахунок вироблення підсилюють антитіл.
Таким чином, етапи розвитку ВІЛ-інфекції та прогресування захворювання залежать від безлічі факторів. Кожен з них детально розглянуто в даній книзі. Основним чинником, що діє з боку організму-господаря, є спадкові генетичні особливості організму, які визначають як чутливість клітин до реплікації ВІЛ, так і ефективність противірусного клітинної імунної відповіді. Молодий вік також є сприятливим фактором, швидше за все, у зв'язку з більш сильним імунною відповіддю.
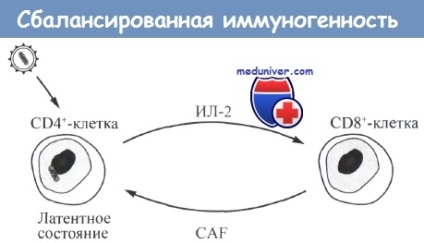
У цій моделі присутні неінфіковані або що не виділяють вірус CD4 + -клітини в достатній кількості для вироблення інтерлейкіну-2 (IL-2),
який підтримує вироблення CD8 + клітинами противірусного фактора (CAF).
У свою чергу CAF пригнічує вироблення ВІЛ і запобігає загибелі CD4 + -клітин і зниження їх активності.
Етапи ВІЛ-інфікування та патогенезу захворювання.
• Приєднання вірусу до рецепторів клітини, злиття і потрапляння в клітину нуклеокапсида
• Реплікація вірусу в клітинах (вплив внутрішньоклітинних факторів)
• Гостре інфікування вірусом з поширенням переважно в лімфоїдні тканини (особливо в шлунково-кишковому тракті) і мононуклеарние клітини периферичної крові
• Реплікація вірусу під контролем з боку клітинної імунної відповіді (противірусна реакція CD8 + -клітин)
• Переважання реакцій 1 типу, що підсилюють клеточноопосредованний імунну відповідь
• Більшість інфікованих вірусом клітин переходять в латентний стан
• Поступове зниження активності CD4 + -клітин і їх кількості (вплив нецітопатогенних штамів ВІЛ, що мають спорідненість до макрофагів?)
• Перемикання вироблення цитокінів від 1 типу до 2 типу (прямий вплив ВІЛ?)
• Пригнічення противірусних реакцій CD8 + -клітин
• Виділення інфекційного вірусу і збільшення кількості інфікованих вірусом клітин (в лімфоїдної тканини і периферичної крові)
• Посилення реплікації вірусу
• Поява цитопатичних ізолятів
• Подальша загибель CD4 + -клітин і зниження їх активності
• Поява симптомів і розвиток СНІДу
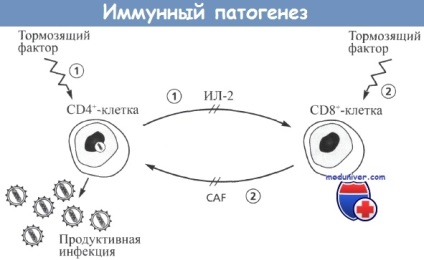
який сприяє виробленню CD8 + клітинами противірусного фактора (CAF).
CAF пригнічує вивільнення ВІЛ CD4 + клітинами.
Якщо під дією якого-небудь гальмуючого фактора припиниться вироблення IL-2 CD4 + клітинами (шлях 1)
або припиниться вироблення CAF CD8 + клітинами (шлях 2), відбудеться активація продукції ВІЛ.
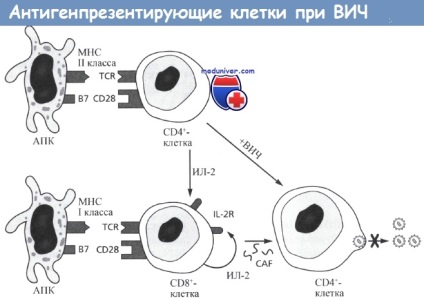
В результаті цього відбувається збільшення вироблення інтерлейкіну-2 (IL-2) і експресії рецептора для IL-2 (IL-2R).
У разі ВІЛ-інфекції така додаткова активація може привести до збільшення нецітотоксіческіх противірусних імунних реакцій з боку CD8 + -клітин і вироблення CAF і,
отже, до обмеження реплікації вірусу.