Фето-фетальний трансфузійний синдром або синдром фето-фетальної трансфузії (ФФТС або ТТТS) є серйозним відхиленням, яке виникає при багатоплідній монохоріальний вагітності, коли плоди мають одну загальну плаценту, при цьому виникає гемодинамічний дисбаланс. Частота захворювання 10-15% всіх монохоріальних, а значить і монозиготних вагітностей.
Без лікування захворювання пов'язане з підвищеним ризиком смертності (до 80%) і захворюваності.
ФФТС (морфологічний субстрат його - анастомозирующие судини між двома фетальними системами кровообігу) - специфічне ускладнення (10-15%) монозиготних двійні з монохоріальний типом плацентації (рисунок 1), яка спостерігається в 63-74% випадків однояйцевих багатоплідної вагітності. Імовірність виникнення анастомозів у монозиготних двійнят з біхоріальною типом плацентації дорівнює нулю.
Численні поверхневі анастомози компенсують перерозподіл крові при монохоріальних вагітностях і грають захисну роль при фето-фетальний трансфузійної синдромі.
Для виникнення ФФТС грають провідну роль «глибокі» артеріо-венозні анастомози, розташовані не на поверхні, а в товщі плаценти, після того, як поверхневі судини «пірнають» в товщу плаценти (малюнок 2). Виразність ФФТС (5 ступенів) залежить від ступеня перерозподілу крові через ці анастомози, які варіюють в розмірах, зокрема і напрямку, а також компенсації плодів.
Основним пусковим фактором розвитку ФФТС служить декомпенсація при перерозподілі крові між близнюками.
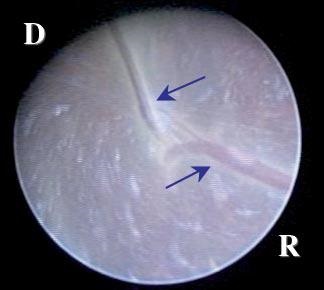
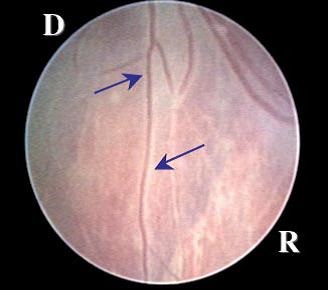
Малюнок 2: А - глибокий артеріо-венозний анастомоз. Судини «пірнають» в товщу плаценти і анастомозируют в котіледони. У цьому місці проводиться лазерна коагуляція анастомозу.
В - Поверхневий АА анастомоз.
Протягом багатьох років діагноз ФФТС ставили ретроспективно в неонатальному періоді на підставі різниці у змісті гемоглобіну в периферичної крові близнюків і відмінності в масі новонароджених (20% і більше). Однак значна різниця в рівні гемоглобіну і масі новонароджених характерна для деяких біхоріальною двійнят, в зв'язку з чим, в останні роки ці показники перестали розглядати як ознаки ФФТС.
При фето-фетальний трансфузійної синдромі з'являється багатоводдя, у реципієнта розвиваються гиперволемия, кардіомегалія, трикуспидальная регургітація і в деяких випадках обструкція легеневого стовбура.
У плазмі реципієнта, також як і в навколоплідних водах знаходять багаторазове підвищення ANP (atrial natriuretic peptide) - передсердного натрійуретичного пептиду, hBNP (humane brain natriuretic peptide) - людського мозкового натрійуретичного пептиду та концентрації ендотеліна- 1.
Гіповолемія донора через перерозподіл крові через анастомози в реципієнта призводить до надекспресія реніну.
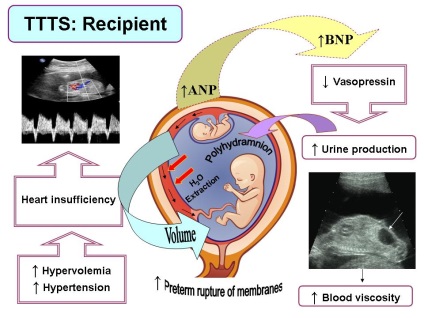
Малюнок 3: А Патогенез ФФТС
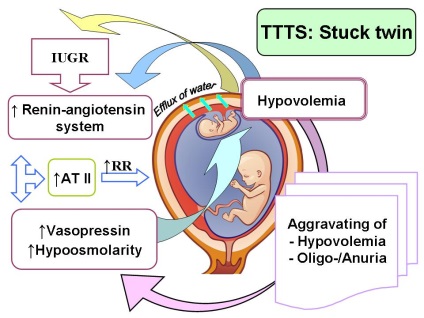
Малюнок 4: Патогенез ФФТС
Так у реципієнта виявляється мінімальна або взагалі не виявляється ніякої експресії реніну в нирках з великими геморрагическими інфарктами і супрессия освіти вазопресину, яка веде до поліурії з гемоконцентрацией і ретенцией електролітів і білків плазми (Малюнок 9А). Реципієнт отримує ренін, АТ-II і AVP (аргінін-вазопресин) по плацентарних анастомозам від донора, чим пояснюється разом з гиперволемией гіпертонус реципієнта. Підвищена осмолярність є причиною збільшення виділення води через плаценту від матері і призводить до драматичного погіршення гиперволемии реципієнта.
- У першій стадії у реципієнта полігідрамніон, а у донора олиго / ангідрамніон;
- Подальше прогресування хвороби проявляється в другій стадії відсутністю наповнення сечового міхура донора;
- На третій стадії плоди з фето-фетальний трансфузійним синдромом реагують кардіоваскулярними змінами, які можна ясно розпізнати по патологічним допплер-профілів в пупкової артерії і венозній протоці;
- На четвертій стадії розвивається фетальний гідропс;
- П'ята стадія характеризується внутрішньоутробної смертю плоду.
Патогномонічною ехографіческім ознакою важкого ФФТС служать: наявність великого сечового міхура у плода-реципієнта з поліурією на тлі вираженого маловоддя і «відсутність» сечового міхура у плода-донора з анурією, для якого характерне зниження рухової активності на тлі вираженого маловоддя.
Метод вибору в лікуванні ФФТС тяжкого ступеня - лазерна коагуляція анастомозирующих судин плаценти під ехографіческім контролем.
Показання до лазерної терапії при фето-фетальний трансфузійної синдромі ставиться при:
- полігідрамніон реципієнта з вертикальним депо навколоплідних вод> 8cm до 20 + 0 тижні вагітності або> 10cm з 21-го тижня вагітності;
- олиго- / ангідрамніон донора; "Stuck twin" ( «застряг близнюк») з вертикальним депо навколоплідних вод <2cm;
- життєздатності обох близнюків; гестаційний термін між 17 до 25 + 0 тижні вагітності.
У Міжнародному навчальному центрі мікроінвазивній фетальної хірургії (Prenatal International GmbH, Німеччина) застосування 1,0 / 1,2 міліметрової оптики і зменшення діаметра троакара з 3,8 / 4,3 (13 F, 11.27 мм 2) до 2,3 мм ( 7F, 2.65 мм 2) призвело до значного поліпшення результатів для новонароджених.
Після маленької насічки шкіри (рисунок 5) максимум 2-3 мм (7 F троакаром і 1 мм оптики) фетоскоп вводиться в порожнину амніону реципієнта під ультразвуковим контролем (рисунок 6).
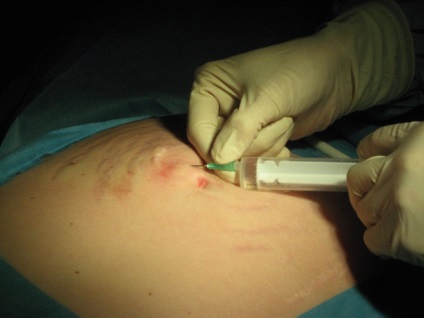
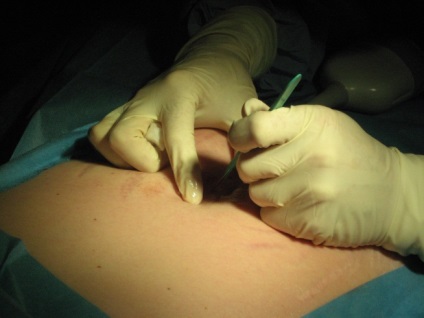
Малюнок 5: Анестезія та шкірний надріз
Локалізують анастомози і виконують коагуляцію лазером Nd: YAG при 50-60 Вт за допомогою лазерного провідника 0,6 мм (рисунок 7).
В кінці операції необхідно ретельно перевірити, чи всі анастомози закриті, і виконати амніоредукцію через троакар.
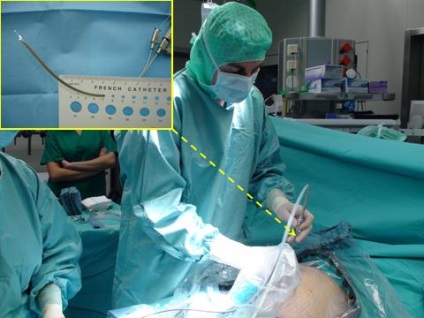
Малюнок 6: Введення фетоскопа в матку
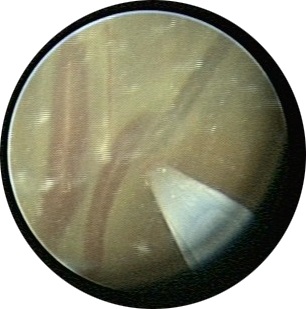
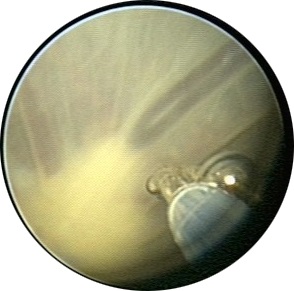
Малюнок 7: Артеріо-венозні анастомози і кінчик лазерного провідника - А: до коагуляції і В: після коагуляції анастомозів
Результати для новонародженого в неонатальному періоді залежать також від стадії синдрому. На ранній стадії післяопераційні результати істотно краще. Крім того, на результат для плодів впливає розташування плаценти.
Після лазерної коагуляції є ймовірність розвитку синдрому TAPS (анемія-полицитемия близнюків) до 13%. У подібних випадках колишні реципієнти після операції анемічні, а близнюки-донори поліцітемічни (22). Серед пацієнтів, які отримали лікування в Центрі Перинатальної діагностики і мікроінвазивній фетальної хірургії Prenatal International GmbH, Німеччина до теперішнього часу TAPS що невиявлений так як велике значення приділяється 100% закриття анастомозів. Якщо пропустити один анастомоз під час операції, результати для плодів можуть бути ще гірше, ніж без операції!
У деяких країнах як і раніше практикують септостомію, що іноді призводить до виникнення синдрому амниотических перетяжок з ампутацією кінцівок і пуповини.
Ситуація при монохоріальний двуплодних вагітності значно відрізняється від діхоріальной вагітності, оскільки внутрішньоутробна загибель плода відстає в зростанні близнюки різко збільшує ризик загибелі, а також захворюваність другого близнюка. Якщо ВГП близнюка в другому триместрі після 24 тижня вагітності не можна уникнути, і вона очікується за результатами допплер-сонографії, перед лікарем постає дилема - індукувати передчасні пологи з вельми сумнівним прогнозом для обох близнюків або вибрати вичікувальну тактику з ризиком 26% летальності і підвищеної захворюваності для здорового близнюка. У деяких клініках виконують виборче усунення плода за допомогою лазерної коагуляції місця прикріплення пуповини за допомогою біполярних щипців або радіоабляціі пупкових судин, що може привести до поліпшення неонатального результату для здорового близнюка.
За допомогою ендоскопічної лазерної коагуляції можливо пролонгування вагітності в середньому на 14 тижнів, що призводить до зниження внутрішньоутробної загибелі плодів.
Показання до внутрішньоутробної операції в разі ОАП синдрому: