
Карельська лихоманка - гостра природно-осередкова вірусна інфекція (збудник - вірус Edsbyn 5/82) з трансмісивним механізмом передачі. Клінічний перебіг карельської лихоманки характеризується гарячково-інтоксикаційним синдромом, артралгіями, поліартритом, шкірними висипаннями. При діагностиці карельської лихоманки спираються на дані епіданамнезу і серологічного дослідження, що демонструє 4-кратне наростання титрів антитіл. З метою лікування карельської лихоманки застосовуються противірусні препарати, імуностимулятори, антигістамінні засоби, нестероїдні протизапальні засоби, глюкокортикостероїди.
Карельська лихоманка
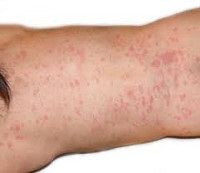
Карельська лихоманка - арбовирусная інфекція, що протікає з явищами помірної лихоманки та інтоксикації, артралгіями і висип. Карельська лихоманка належить до групи трансмісивних комариних лихоманок. Епідемічні спалахи захворювань з подібними симптомами в 1980-1982 р.р. були зареєстровані в скандинавських країнах: на території Швеції (хвороба Окельбо) і Фінляндії (хвороба цвинтаря), а також в Карелії (карельська лихоманка), що дозволило говорити про їх природно-очаговом характер. Найбільшому ризику зараження карельської лихоманкою схильні жителі сільських районів. Інфекція реєструється в літній сезон, в період високої активності комарів. Незважаючи на не різко виражену клінічну картину, практична відсутність важких форм і летальних випадків, сприйнятливість до інфекції висока; можливе поширення вірусу з міграцією птахів, а також виникнення суглобових ускладнень. Дані обставини роблять проблему захворюваності карельської лихоманкою актуальною для інфекційних хвороб і ревматології.
Причини карельської лихоманки
Карельська лихоманка викликається РНК-геномних вірусом Edsbyn 5/82, що належить до сімейства Togaviridae (тогавирусов), роду Alphavirus (альфавірусов) групи А. Вірус слабоустойчів у зовнішньому середовищі, швидко гине при нагріванні, зміну рН, дії дезінфектантів і детергентів, органічних розчинників, УФ-випромінювання.
Природним резервуаром вірусного збудника є птахи, переносниками - комарі роду Culex. Зараження реалізується через трансмісивний механізм передачі при укусі людини інфікованим комаром. Патогенез карельської лихоманки вивчений недостатньо. Вхідними воротами інфекції служать шкірні покриви в місці укусу комара. В організмі людини вірус поширюється гематогенним шляхом, викликаючи ураження суглобів і розвиток генералізованої екзантеми. Захворювання виникає переважно у осіб у віці 30-60 років, діти хворіють рідко.
Окремі клінічні прояви карельської лихоманки можуть зберігатися до 2-х років, а антитіла класу IgM виявляються протягом 4-х і більше років, що вказує на тривалий персистирование вірусу в організмі. Після перенесеної карельської лихоманки формується стійкий імунітет; повторні випадки захворювання не розвиваються.
Симптоми карельської лихоманки
Тривалість інкубаційного періоду становить від 3 до 14 днів (в середньому один тиждень). Карельська лихоманка маніфестує гостро, з субфебрилитета (приблизно в 30% випадків з фебрильною температури), артралгії та екзантематозних висипань. Гарячково-інтоксикаційний синдром (слабкість, міалгії, головний біль) вираженийпомірно або слабо, проте з перших днів захворювання хворі скаржаться на суглобові болі. Нерідко розвивається клінічна картина мігруючого поліартриту переважно великих суглобів (променезап'ясткових, ліктьових, гомілковостопних. Колінних. Тазостегнових. Рідше плечових. Пальців рук і ніг). Артралгія і артрит носять пролонгована протягом, нерідко зберігаючись від 3-4 місяців до 2-х років. У більшості випадків хворобливість, припухлість і обмеження рухливості суглобів не супроводжуються їх структурними змінами.
На 2-3 добу перебігу карельської лихоманки клінічна симптоматика доповнюється розеолезно-папульозний висип - рясної дрібної поліморфним висипом. Спочатку на шкірі утворюються окремі плями діаметром близько 1 см, з яких потім формуються папули і частково везикули. Свербіння і злиття висипки не відзначається. Висип локалізується на тулубі і кінцівках, шкодуючи особа. Шкірні висипання зберігаються протягом 5-10 днів; після їх зникнення видимих слідів на шкірі не залишається.
У типових випадках карельська лихоманка протікає в легкій формі і закінчується одужанням через 7-14 днів. Однак при переході інфекції в хронічну течію можливі інвалідизуючих наслідки і втрата працездатності через порушення функції суглобів.
Діагностика і лікування карельської лихоманки
При діагностиці карельської лихоманки слід звертати увагу на епідеміологічні дані (перебування хворого в ендемічної місцевості, сезонність захворювання, укуси комарів), а також клінічні критерії (ураження суглобів, наявність висипу). Правомочність передбачуваного діагнозу підтверджується після проведення серологічного дослідження (ІФА крові), при якому визначається 4-х кратне наростання титру антитіл.
Питання про розробку специфічного лікування карельської лихоманки залишається актуальним. Як етіотропних засобів можливе використання противірусних препаратів (інозин пранобекс, арбідол), імуностимуляторів (альфа інтерферону), імуномодуляторів (інтерферону). Крім цього, проводиться симптоматична терапія, спрямована на купірування провідних симптомів, із застосуванням жарознижувальних, антигістамінних, нестероїдних протизапальних засобів. При виражених суглобових і шкірних проявах показаний прийом глюкокортикостероїдів. Пацієнти, які перенесли карельську лихоманку, повинні перебувати на диспансерному спостереженні у терапевта або ревматолога.
У зв'язку з нерозробленістю специфічної імунопрофілактики карельської лихоманки, з метою попередження захворюваності рекомендується використовувати засоби індивідуального захисту від комарів під час перебування в ендемічних районах.