Килевидная деформація грудної клітини
клінічна картина
Деформація грудної клітки зазвичай стає помітною незабаром після народження. Виступаюча вперед грудина і западають по її краях ребра (частіше з IV по VIII) надають грудній клітці характерну кілевідную форму (рис. 30). Дугоподібне викривлення грудини може бути щось більш гострим, то похилим. Добре видно виступаючий вперед мечоподібний відросток. Краї ребрових дуг трохи підняті.
Мал. 30. Симпатична деформація грудної клітки у дитини 5 років.
Значно збільшено передньо-задній розмір грудної клітки, який при вдиху помітно не змінюється. У дітей дошкільного віку відзначається западання при вдиху втягнутих частин ребер. Зміни постави спостерігаються нечасто. У перші роки життя деформація мало турбує дитину. Збільшуючись з ростом дитини, вона стає косметичним недоліком.
Порушення з боку серця і легенів зустрічаються рідко і в основному у дітей старшого (12-14 років) віку. Зазвичай вони скаржаться на швидку стомлюваність, поява задишки і серцебиття при фізичних зусиллях (біг, ігри і т. Д.). Різких ступенів, як правило, ці зміни не досягають.
Рентгенологічно відзначається різке збільшення ретростернального простору. Серце часто має крапельну форму. Пневматизація легких кілька посилена. У бічній проекції грудина добре простежується на всьому протязі і представлена у вигляді окремих чітко відмежованих сегментів.
хірургічне лікування
Показанням до операції є наявність килевидной грудної клітини з вираженим косметичним недоліком або порушенням функції органів грудної порожнини. Операцію проводять у віці 5-6 років. Передопераційна підготовка включає хірургічний заходи і курс лікувальної гімнастики.
Оперативне усунення килевидной деформації не має ще широкого поширення. Запропоновано лише кілька способів хірургічної корекції. Chin січуть по обидва боки поруч з грудиною частина хрящів VI і VII ребер, відсікає мечоподібний відросток з прямими м'язами живота. З нижнього відділу грудини резецируют П-подібний сегмент і вшивається в пего мечоподібний відросток і прямі м'язи.
Ravitch резецируется по обидва боки вдавлені ділянки ребер -на виттям протязі і стягує їх кінці, доповнюючи це частковим поздовжнім розтином хрящів ребер в області грудини. Застосовувана в клініці Ленінградського педіатричного медичного інституту методика відрізняється від запропонованих раніше.
Техніка операції по Баірова і маршові. Поперечний хвилеподібний розріз 10-15 см проводять над середнім відділом деформації. Мобілізують шкіру і підшкірну клітковину в обидві сторони від розрізу, широко звільняючи кілевіднимі виступає відділ ребер і грудини. Відсікають мечоподібний відросток і частково прямі м'язи живота, відтягуючи їх донизу.
За грудину вводять 10-20 мл 0,25% розчину новокаїну і отслаивают плевральні листки і перикард від внутрішньої грудини і ребер. Потім поднадхрящнічно (поднадкостнічпо) з обох сторін січуть ребра (1 -1,5 см) у вершини западання. Надлишкову частину надхрящніци (окістя) видаляють. Під контролем пальця грудину резецируют на вершині кілевіднимі викривлення протягом 1,5-2 см (рис. 31).
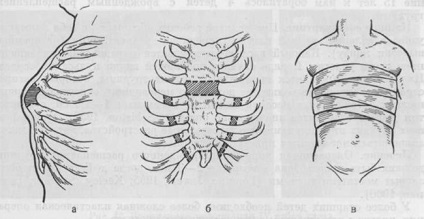
Мал. 31. Операція при миловидної деформації грудної клітки.
а, б - ділянки грудини і ребер, що підлягають видаленню (заштриховані); в - давить Лейкопластирна пов'язка
Пересічені грудину і ребра зшивають окремими капроновими швами, рану пошарово вшивають. Накладають що давить ленкопластирную пов'язку. Після операції проводять рентгенологічне дослідження грудної клітини. При наявності пневмотораксу порожнину плеври пунктируют і відсмоктують повітря.
Післяопераційне лікування. У перші дні після операції проводять лікувальні заходи, наведені вище (див. Оперативне лікування лійкоподібної грудей). Шви знімають на 10-12-й день. Давить лейкопластирного пов'язку залишають у дітей 5-8 років на 14-17 днів, а у більш старших - на 24 дня. Деякі хворі при сприятливому перебігу післяопераційного періоду після зняття шкірних швів можуть бути виписані на амбулаторне лікування.
Вроджена розщеплення грудини
клінічна картина
При огляді дитини звертає на себе увагу вузьке в тиск грудної клітки спереду по середній лінії (від яремної вирізки донизу). Кожен вдих супроводжується парадоксальним западением цієї ділянки.
У ряді випадків під шкірою видно пульсація серця. Пальпаторно виявляється щельовідні дефект грудини, який поширюється донизу, дещо не доходячи до мечоподібного відростка. Ширина щілини у дітей перших місяців життя не перевищує 1-1,5 см, з віком дефект стає значно більше (Sabiston, 1959). У дітей у всіх випадках є помітні дихальні розлади, які можуть закінчитися раптовими нападами задухи.
Лікування. Оперативна корекція вродженого розщеплення грудини повинна бути проведена у віці 2-3 міс, коли дефект може бути закритий місцевими тканинами (Longino, Jewett, 1955; Keeley, Scheirer, Brosnan, I960).
У більш старших дітей необхідна більш складна пластична операція, іноді із застосуванням аллопластических протезів.
Техніка операції. Розріз шкіри виробляють по зовнішньому краю грудини від яремної вирізки донизу до кінця ущелини. Шкіру з підшкірної клітковиною і фасцією обережно отсепаровивают, звільняючи дефект грудини. Краї її з обох сторін ретельно «освіжають», соскабливания гострої ложечкою, і зшивають декількома капроновими швами, зближуючи до зіткнення. Отриманий при цьому надлишок шкіри січуть і рану пошарово зашивають наглухо.
Післяопераційне лікування звичайне для дітей грудного віку після торакальної операції. Шкірні шви знімають на 10-12-й день. Виписують додому до кінця 3-го тижня. Необхідно тривале диспансерне спостереження для своєчасного виявлення можливого ускладнення - деформації грудини.
А.В. Глуткін, В.І. Ковальчук