Показання до оперативного лікування: повна опікова стриктура стравоходу; неможливість провести буж розміром більше № 28-30 через щільних рубців; вкорочення стравоходу з розвитком вторинної кардіальної грижі стравохідного отвору діафрагми і рефлюкс-езофагіту; швидко виникають після повторних курсів бужирования рецидиви стриктури (через 3-6 міс), поєднання опікової стриктури стравоходу, глотки і шлунка; опікові стриктури, ускладнені стравохідними свищами. Хірургічне лікування проводять також у випадках, коли бужирование протипоказано.
Вибір методу езофагопластікі залежить від багатьох умов: ступеня, локалізації і протяжності стриктури; наявності ускладнень (стравоходу свищі); супутніх опікових поразок глотки і шлунка; попередніх операцій (гастростомія, гастроентеростомія, резекція шлунка, спроби езофагопластікі); віку і загального стану хворого. Езофагопластика в силу різних причин може бути одномоментною і багатоетапної. Так, наприклад, у виснажених пацієнтів виправдано спочатку створення гастроетоми для повноцінного харчування з метою ефективної підготовки до езофагопластіке, при опіковому стенозі вихідного відділу шлунка - пілоропластика, гастродуоденостомія або економна резекція шлунка в поєднанні з гастростомії.
Саме формування штучного стравоходу також іноді доводиться розчленовувати на кілька етапів: наприклад, спочатку формувати трансплантат, укладаючи його в підшкірний тунель через сумніви в адекватності кровопостачання або через недостатню довжини, а потім проводити ремобілізації і з'єднувати трансплантат з стравоходом на шиї або в плевральної порожнини. Кращими, безумовно, є одномоментні операції.
Залежно від протяжності і локалізації стриктури, довжини викроювати трансплантата виробляють місцеву, сегментарну, суб-- і тотальну пластику стравоходу.
При короткій (не більше 1,5-3 см) стриктуре необхідно спробувати застосувати місцеву пластику. Можуть бути використані різні варіанти операцій, наприклад циркулярна резекція стриктури з езофагоезофагоанасгомозом «кінець в кінець» або поздовжнє розсічення з ушиванням рани стравоходу в поперечному напрямку (рис. 19).
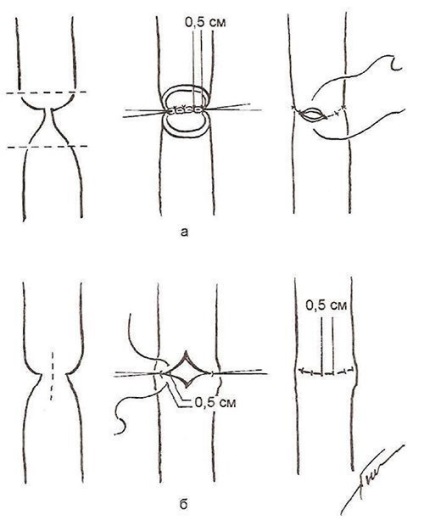
Мал. 19. Основні види місцевої езофагопластікі при коротких опікових стриктурах, а - резекція стриктури з анастомозом «кінець в кінець»; б - подовжній розтин з поперечним ушиванням.
При протяжної рубцевої стриктури показано заміщення або шунтування обпаленої стравоходу. Як трансплантата в даний час використовують як шлунок, так і різні сегменти тонкої і товстої кишки. Методика шкірної пластики стравоходу по Бірхер давно залишена на увазі її очевидною порочності.
Залежно від локалізації і протяжності стриктури анастомоз стравоходу з трансплантатом може бути сформований в грудній порожнині або на шиї. Трансплеврального резекція стриктури або обхідний її шунтування небезпечні через легенево-серцевих ускладнень і майже неминучих фатальних наслідків в разі неспроможності швів анастомозу. Суб-і тотальна підшкірна або загрудинний пластика вимагає формування довгого трансплантата, що робить актуальною проблему його кровопостачання (небезпека некрозу).
Анатомо-фізіологічні особливості тонкої кишки багато в чому сприяють створенню з неї штучного стравоходу. Вона має достатній діаметр і велику довжину, має гарну перистальтической активністю. При стриктуре стравоходу і тотальному звуженні шлунка доцільно сформувати для харчування ентерит, виводячи її якомога вище на передню грудну стінку. Якщо вдається сформувати трансплантат достатньої довжини, його укладають в підшкірний тунель, виводячи верхній кінець на шкіру грудей у вигляді ентеростоми. В подальшому (через 3-4 міс) можливі ремобілізації трансплантата з підшкірного тунелю (шкіру розсікають поздовжньо по всій довжині трансплантата) і накладення анастомозу на шиї по одному з методів (рис. 20).
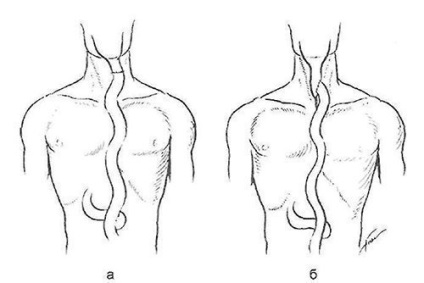
Мал. 20. Субтотальная езофагопластика тонкою кишкою з езофагоеюноанастомо-зом на шиї. а - «кінець в кінець»; б - «пліч в кінець».
Залежно від протяжності стриктури можливий варіант формування анастомозу в плевральній порожнині, куди кишковий трансплантат проводять через розріз в діафрагмі. За методикою А.Г.Савіних обпалений сегмент стравоходу резецируют в задньому середостінні через розширене стравоходу отвір діафрагми і там же формують анастомоз.
У ряді випадків при стриктурах шийного відділу стравоходу застосовують пластику коротким сегментом тонкої кишки на довгій судинної ніжці. При цьому трансплантат викроюють за тими ж принципами, але надлишок кишки видаляють, перев'язуючи і перетинаючи прямі судини безпосередньо по брижових краю. Найбільш прогресивним методом сегментарного заміщення стравоходу є вільна пересадка ділянки кишки на мікросудинних анастомозах, яку зазвичай здійснюють на шиї, рідше - в грудній порожнині. При цьому артерію і вену трансплантата анастомозируют з відповідними по діаметру прилеглими судинами (рис. 21).
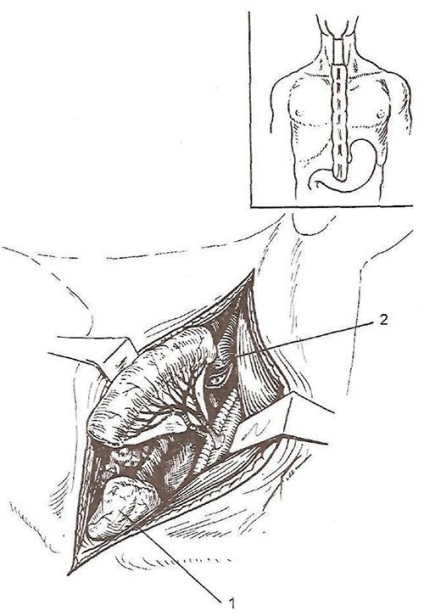
Мал. 21. Вільна пересадка сегмента тонкої-кишки на шию при недостатній довжині загрудинної толстокишечного трансплантата. 1 - трансплантат; 2 - косо розсічена глотка.
Найбільш широко при протяжних післяопікових стриктурах стравоходу в даний час використовується толстокишечная пластика стравоходу. Переваги товстої кишки, особливо лівої її половини, складаються в магістральному типі кровопостачання, що дозволяє сформувати трансплантат необхідної довжини для суб-і тотальної пластики стравоходу. Трансплантат може бути сформований в ізо- або антіперістальтіческіе позиції в залежності від вибору основного живильного судини, який здійснюють під час операції шляхом пробного стискання і візуальної оцінки пульсації коротких артерій в області майбутнього орального кінця трансплантата.
Товстокишковий трансплантат разом з живильною ніжкою проводять за шлунком, а потім на шию, найчастіше в загрудинном тунелі, нижній кінець анастомозируют зі шлунком або його куксою, а також з худою або дванадцятипалої кишки, верхній - з шийним відділом стравоходу або горлом. Залишки товстої кишки з'єднують між собою анастомозом «кінець в кінець», провівши їх через вікно в корені брижі тонкої кишки, щоб уникнути натягу анастомозу (рис. 22).
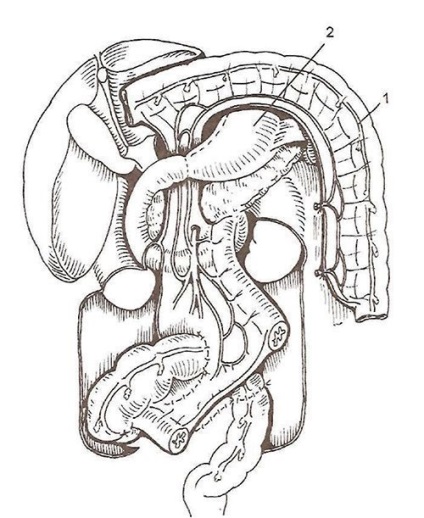
Мал. 22. Топографія черевних органів після формування антіперістальтіческіе толстокишечного трансплантата на середньої та правої товстокишковій артеріях. Трансплантат проведено за куксою шлунка, залишки товстої кишки з'єднані між собою анастомозом «кінець в кінець» після проведення їх через вікно в корені брижі тонкої кишки. 1 - трансплантат; 2 - кукса шлунка.
Нарешті, при опікових стриктурах стравоходу все частіше в даний час створюють штучний стравохід зі шлунка, використовуючи як цілий шлунок, так і сформовані з нього трубчасті трансплантати. Шлункова езофагопластика може бути, так само як і кишкова, сегментарної (внутрішньоплеврально) і тотальною. Шлунок має низку значних переваг: гарне стійке кровопостачання дозволяє, використовуючи ряд прийомів, спеціальні інструменти і зшивають апарати, сформувати з великої кривизни з- або антіперістальтіческіе трубчастий трансплантат необхідної довжини (рис. 23, 24).
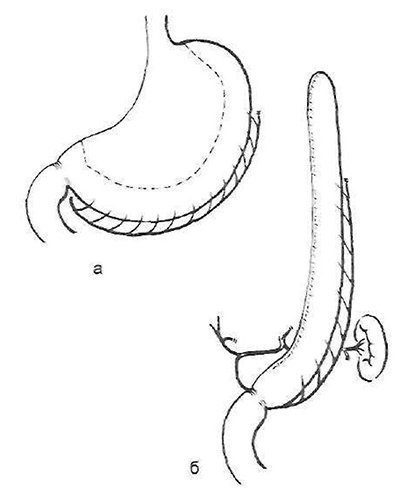
Мал. 23. Формування штучного стравоходу з великої кривизни шлунка (а). Ізоперістальтіческім трубка з харчуванням за рахунок правої желуд очно -сальніковой артерії (б).
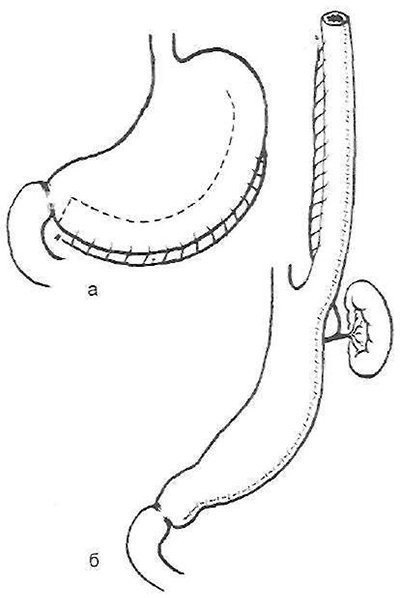
Мал. 24. Формування антіперістальтіческіе трубчастого трансплантата з великої кривизни шлунка по Гаврилов (а) з харчуванням за рахунок селезінкової артерії (б).
Пасаж їжі після цього виду пластики буває більш фізіологічним; забезпечується участь в акті травлення всіх відділів кишечника. Крім того, формується тільки один анастомоз з стравоходом - тим самим усувається небезпека багатьох ускладнень. Трансплантат проводять на шию в ложі віддаленого стравоходу. Іноді використовують також і ретростернального шлях. Всю операцію зазвичай виконують з трансдіафрагмальное (трансхіатального) і шийного доступів - без торакотомії. На жаль, використовувати шлунок для езофагопластікі вдається не завжди через передували операцій, таких як гастроентеростомія або резекція шлунка.
Грубо сформована гастростома на великій кривизні з пошкодженням судинної аркади також може з'явитися нездоланною перешкодою до шлункової езофагопластіке. Для уникнення подібних ситуацій ми запропонували формувати гастростому по Вітцель (якщо вона необхідна в якості першого етапу у виснаженого хворого) на передній стінці тіла шлунка, ближче до малої кривизни, після попередньої її мобілізації по типу селективної проксимальної ваготомії.
Мобілізовану таким чином малу кривизну можна легко підтягнути і підшити до передньої черевної стінки (рис. 25). При наступної операції - езофагопластіке - сформувати ізоперістальтіческім трансплантат з повністю збереженою великої кривизни не складає великих труднощів, при цьому гастростома разом з малою кривизною і кард відходить в препарат.
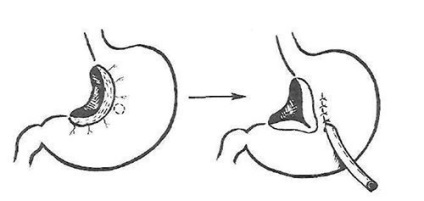
Мал. 25. Гастростомія в модифікаціях РНЦХ РАМН.
Результати езофагопластікі ізоперістальтіческім шлункової трубкою з анастомозом на шиї в більшості випадків хороші.
А.Ф. Черноусов, П.М. Богопольський, Ф.С. Курбанов