Серед найбільш поширених причин смертності третє місце займає інсульт. Приблизно в 25% випадків всіх інсультів джерелом емболії служить серце, частіше передсердя. Лікування гострого інсульту слід проводити в спеціалізованих інсультних відділеннях. Системна тромболітична терапія з застосуванням тканинного рекомбінантного активатора плазміногену (в межах терапевтичного вікна 4,5 ч) або ендоваскулярна реканализация (до 6 год) дозволяють знизити частоту інвалідизації після ішемічного інсульту. Вторинну профілактику інсульту після кардіогенний транзиторної ішемічної атаки або інсульту доцільно проводити антикоагулянтами для прийому всередину, які краще ацетилсаліцилової кислоти (аспірину).
Антиагрегантная терапія показана пацієнтам з ішемічним інсультом при відсутності кардіологічних джерел емболії. Як монотерапія клопідогрелем, так і комбінація клопідогрелю з повільно вивільняються дипиридамолом краще монотерапії аспірином. У пацієнтів з клінічними проявами стенозу внутрішньої сонної артерії високого ступеня ендартеректомія рідше, ніж стентування і балонна ангіопластика, супроводжується ускладненнями при порівнянних віддалених результатах.
У пацієнтів з гострим ішемічним інсультом раптово виникає вогнищева неврологічна симптоматика, що зберігається більше 24 ч. Смертність після ішемічного інсульту в 20-30% випадків обумовлена набряком головного мозку і вторинними ускладненнями, такими як аспіраційна пневмонія, тромбоз глибоких вен і ТЕЛА, сепсис або СН. Прогностичними ознаками несприятливого результату вважають:
- втрату свідомості на початку захворювання;
- вік старше 70 років;
- геміплегію з насильницької девіацій очей;
- наявність інсульту в анамнезі;
- супутню ІХС.
Зниження кровотоку призводить до загибелі нейронів і гліальних клітин в ядрі інфаркту. Ядро оточене так званою зоною пенумбри, в якій відмічається зниження мозкового кровотоку і відбуваються потенційно оборотні функціональні порушення нейронів і глії. Найкращою стратегією для відновлення життєздатності даної тканини вважають реканализацию. Ішемія запускає складний каскад вивільнення збуджуючих амінокислот, приплив і вивільнення внутрішньоклітинного Ca2 + і продукцію вільних радикалів. Нейропротектівная терапія з метою переривання цих процесів до теперішнього часу не показала свою ефективність в лікуванні інсульту у людини.
Перша діагностична процедура після фізикального і неврологічного огляду - КТ або МРТ головного мозку для виключення внутрішньомозкового крововиливу. Непрямі ознаки ішемії мозку можуть бути видні при КТ через 2-3 ч. МРТ в дифузійно-зваженому режимі виявляє ішемію відразу (рис. 1), навіть в зонах, візуалізація які утруднена при проведенні КТ, наприклад задня черепна ямка. За допомогою КТ або МРТ-ангіографії або ультразвукової доплерографії можна виявити значущий стеноз або оклюзію церебральних і прецеребральних артерій. Дифузійно і перфузійному-зважена МРТ дозволяє виявити зону пенумбри і відібрати пацієнтів для проведення системного або місцевого тромболізису в межах терапевтичного вікна 4,5 ч.
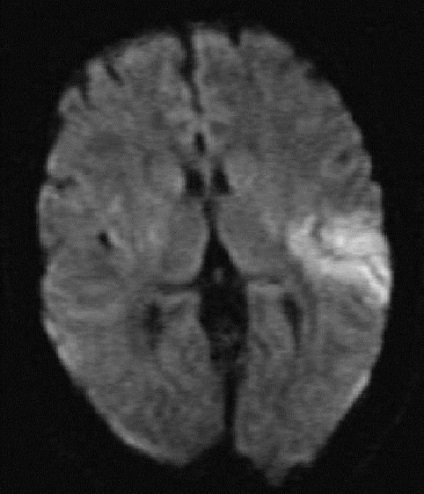
Мал. 1. Дифузійно-зважена МРТ гострого інфаркту в басейні лівої середньої мозкової артерії через 1,5 години після появи симптомів. Білим кольором показана зона мозку з відсутністю кровотоку.