Єдиним сухожиллям гомілки, пошкодження якого зустрічаються дуже часто, є сухожилля. Як правило, відбуваються підшкірні розриви в зоні сухожильно-м'язового переходу, рідше - відрив сухожилля від п'яткової бугра.
Ці ушкодження бувають тільки повними і зазвичай відбуваються на тлі дегенеративно-дистрофічних змін тканин. При цьому кінці сухожилля розволокняються на значному протязі. Травми легко діагностуються і, як правило, підлягають оперативному лікуванню. В іншому випадку сила підошовного згинання стопи значно зменшується, що погіршує біомеханіку ходьби, а біг робить практично неможливим.
Лікування хворих з первинними ушкодженнями сухожилля
Найкращі результати лікування дає накладення первинного шва на сухожилля. У зв'язку з тим, що амплітуда рухів сухожилля відносно невелика і воно оточене рухливими тканинами, до первинного шву пред'являють 2 основних вимоги:
- кінці сухожилля повинні бути з'єднані з максимальною міцністю;
- повинно бути збережено достатнє кровопостачання країв шкірної рани, що забезпечує її неосложнеіное загоєння.
Вибір доступу. Як відомо, кровообіг в шкірі, що покриває сухожилля, забезпечується з двох сторін: з латеральної сторони - за рахунок зовнішньої п'яткової артерії (гілка малогомілкової артерії), і з медіальної - за рахунок гілок заднього великогомілкової судинного пучка (рис. 32.1.1).
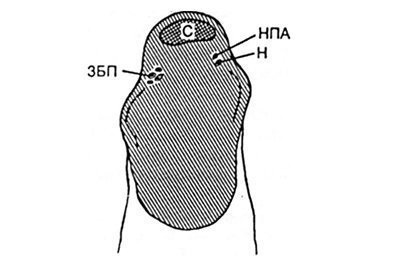
Мал. 32.1.1. Поперечний зріз тканин на рівні сухожилля.
ЗБП - задній великогомілкової судинно-нервовий пучок; НПА - зовнішня п'яткова артерія; З - сухожилля; Н - литкових нерв (об'ясіС1те в тексті).
Це дозволяє формувати при доступі шкірні клапті, підстава яких може бути звернено і латерально, і медіально. У той же час домінуючим джерелом харчування є задній більше судинний пучок, і медіально звернене підставу клаптя найбільш прийнятний. Однак довжина клаптів повинна бути мінімальною через наявного в цій зоні природного натягу тканин, яке виникає при зшиванні країв рани шкіри над сухожиллям.
При зшиванні сухожилля можуть бути використані два доступу: 1) лінійний околосухожільний і 2) хвилеподібний (рис. 32.1.2).
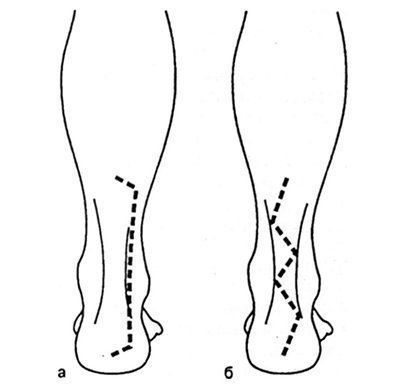
Мал. 32.1.2. Околосухожільний (а) і хвилеподібний (б) доступи до п'яткової сухожилля (пояснення в тексті).
Лінійний доступ. Поздовжній доступ проходить назовні від сухожилля в 0,5 см від його краю (рис. 32.1.2, а). Його перевагами є збереження неушкодженої шкіри, безпосередньо покриває сухожилля, більш висока косметичность рубця, а також збереження кровопостачання країв рани шкіри при правильній техніці операції.
Хвилеподібний доступ. У зв'язку з тим, що шкірні складки проходять поперечно по відношенню до п'яткової сухожилля, використання хвилеподібного доступу, в принципі, можливо (див. Рис. 32.1.2, б). Однак його недоліком є розташування післяопераційного рубця на задній поверхні гомілки, яка відчуває безпосередній тиск взуття і до того ж є відкритою частиною тіла. Якщо вершини «хвиль» доступу заходять за край сухожилля, то кровопостачання їх країв може виявитися нижче критичного рівня.
Техніка операції. Шкіру розсікають з тонким шаром підшкірної жирової клітковини, глибокої фасцією і paratenon, після чого виділяють кінці сухожилля на достатній відстані і накладають міцний сухожильний шов обвівним характеру в поєднанні з вузловими швами (рис. 32.1.3). Рану пошарово зашивають наглухо.
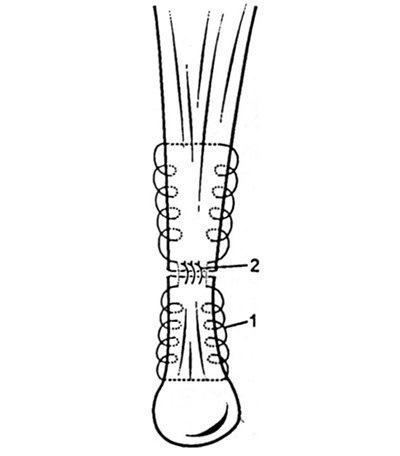
Мал. 32.1.3. Схема накладення шва на сухожилля. 1 - основний обвівной шов; 2 - додаткові вузлові шви.
В післяопераційному періоді стопу фіксують гіпсовою пов'язкою в положенні підошовного згинання, що розслабляє сухожилля і зменшує натяг шкіри на лінії швів. Через 6 тижнів, після утворення досить міцного рубця, гіпсову пов'язку знімають і дозволяють хворому руху в гомілковостопному суглобі, а ще через 2 тижні -дозірованную навантаження на кінцівку.
Застарілі пошкодження сухожилля
При застарілих пошкодженнях сухожилля техніка операції відрізняється тим, що кінці сухожилля виділяють разом з їх Рубцовим продовженням, що дозволяє за рахунок рубцевої тканини усунути наявний диастаз між кінцями сухожилля, утворення якого пов'язано з вторинним укороченням триголовий м'язи. Усунення діастаза сприяє і більш широке виділення центрального кінця сухожилля в проксимальному напрямку.
Використання цих прийомів в поєднанні з підошовним згинанням стопи і згинанням кінцівки в колінному суглобі дозволяє хірургу зблизити кінці сухожилля і накласти шов.
При необхідності зона сухожильного анастомозу може бути додатково укріплена апоневротичної платівкою або іншим пластичним матеріалом. Техніка цієї операції полягає в тому, що з апоневроза триголовий м'язи гомілки викроюють клапоть на дистально розташованому підставі, переміщують його на дистальний кінець сухожилля і підшивають поверхнево або впроваджуючи в надсеченную поверхню сухожилля (рис. 32.1.4).
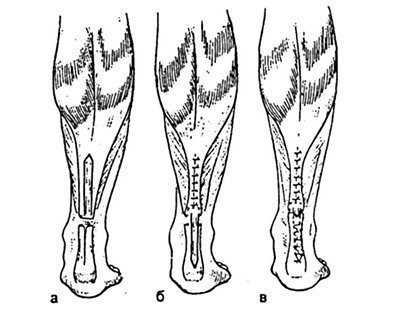
Мал. 32.1.4. Схема пластики сухожилля по Чернавського.
а - поверхня дистального кінця сухожилля надсечь; б - викроєний апоневротический клапоть переміщений на дистальний кінець сухожилля; в - в кінці операції.
Передня поверхня сухожилля може бути додатково укріплена сухожиллям підошовної м'язи.
При виконанні цього втручання важливо не допустити утворення значного потовщення в зоні сухожильного шва, що при необхідності досягається шляхом додаткового висічення рубцевої тканини на кінцях сухожилля.
Винятково важливим моментом після закриття рани є оцінка ступеня натягу шкіри, що покриває сухожилля. Якщо навіть при згинанні стопи (і згинанні в колінному суглобі) на краях шкірної рани зберігаються ділянки шкіри, позбавлені припливу крові, то хірург повинен знову розкрити рану і спробувати зменшити обсяг відновленого сухожилля. Якщо ж це не вдається, то виходом з положення є виконання однієї з пластичних операцій, які передбачають пересадку добре крово- яке забезпечується шкірно-фасциального клаптя в зону дефекту.
Післяопераційні ускладнення: етіологія і патогенез
Найбільш частими видами післяопераційних ускладнень є:
1) нагноєння рани і некроз сухожилля;
2) некроз країв шкірної рани з подальшим некрозом сухожилля і утворенням дефекту тканин;
3) освіту на покриває сухожилля шкірі гіпертрофічних, часто покривається виразками і нестійких до навантаження рубців.
Некроз країв шкірної рани є при накладенні первинного сухожильного шва наслідком помилок, які здійснюють некваліфіковані хірурги (грубе поводження з тканинами, відшарування шкіри від фасциального шару тканин, неправильне розташування доступу з утворенням занадто довгих клаптів).
Однак при застарілих пошкодженнях виникають вторинні зміни тканин, які створюють об'єктивну основу для розвитку ускладнень. У зв'язку з тим, що центральний кінець сухожилля зміщується в проксимальному напрямку, шкіра на рівні діастазу між кінцями сухожилля розслабляється і в м'яких тканинах утворюється поглиблення (рис. 32.1.5).
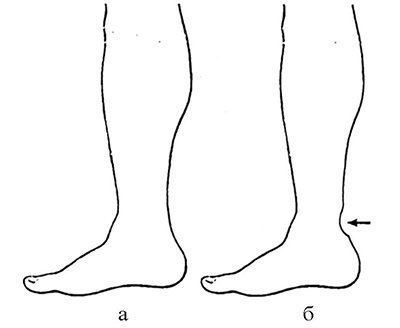
Мал. 32.1.5. Задній контур гомілки в нормі (а) і при застарілому ушкодженні сухожилля (б) (пояснення в тексті).
При тривалому існуванні згаданих змін (кілька місяців) шкіра на рівні поглиблення скорочується і при відновленні нормальних контурів сухожилля натягується, результатом чого може стати некроз країв рани, а потім і некроз позбавленого нормального покриву сухожилля. Після некректомії утворюється дефект м'яких тканин, який можна усунути лише шляхом складної операції.
Освіта гіпертрофічних рубців. При розташуванні лінійного доступу не по околосухожільной лінії, а над його поверхнею може утворитися гипертрофический шкірний рубець, який постійно травмується при натягу шкіри (при тильному згинанні стопи) і при тиску взуття. Розміри рубця можуть значно зрости при крайовому некрозі країв рани.
При невеликих розмірах рубця його висічення і Z-пластика країв рани шкіри можуть вирішити проблему.
Однак можливості цього методу мінімальні через малу розтяжності і рухливості шкіри. Тому, плануючи таку операцію, хірург повинен бути готовий до виконання інших, більш складних варіантів пластики дефектів тканин, а пацієнт - попереджений про таку можливість.
Лікування хворих з післяопераційними ускладненнями
Можливі два основні варіанти пластики дефекту сухожилля, що сполучається з дефектом шкіри: з пересадкою некровоснабжаемих і кровозабезпечується сухожильних трансплантатів.
Пластика дефекту сухожилля некровоснабжаемимі сухожильних (фасціальними) трансплантатами з закриттям дефекту шкіри шкірно-фасциальні клаптем.
Після висічення рубцево-змінених тканин в зоні дефекту виділяють кінці сухожиль. Центральний кінець сухожилля мобілізують в проксимальному напрямку до рівня незмінених тканин.
Для заміщення дефекту сухожилля можуть бути використані наступні види пластичного матеріалу:
- ділянку широкої фасції стегна (багатошаровий трансплантат);
- сухожилля довгих розгиначів пальців стопи;
- універсальна стрічка.
Залежно від розмірів дефекту кінці трансплантата можуть бути фіксовані до кінців сухожилля або (в дистальної частини) до п'яткової бугра.
Після відновлення сухожилля хірург визначає межі дефекту шкіри при тильному згинанні стопи під кутом 10 °.
Вибір шкірного клаптя. Шматки на широкій основі. У чоловіків і у літніх людей можуть бути використані шкірно-фасциальні клапті на дистально розташованому підставі, що локалізуються вище дефекту на задненаружной і задневнутренней поверхнях гомілки. Харчування цих клаптів забезпечується перфорує гілками заднього великогомілкової або малогомілкової судинних пучків. Однак ці операції призводять до появи значних косметичних дефектів і прийнятні далеко не для кожного хворого.
Острівкові і вільні клапті. Зона сухожилля може бути перекрита тильним клаптем стопи, виділеним на центральній судинної ніжці. Для збільшення довжини клаптя він може бути розширений на область I міжплеснових проміжку (з включенням з клапоть 1-й тильної плеснової артерії). У багатьох випадках цей спосіб є найбільш прийнятним, особливо при невеликих дефектах.
При відсутності тильного артерії стопи або при значних дефектах м'яких тканин можуть бути використані острівкові клапті (на периферичної судинної ніжці), виділені в басейні передньоговеликогомілкової або малогомілкової судинних пучків. Однак це також веде до утворення значного косметичного дефекту. Крім того, дане втручання є досить травматичним і технічно складним.
Оптимальним вирішенням проблеми може бути пересадка вільного шкірно-фасциального клаптя, що має відносно невелику і рівномірну товщину. Їм можуть бути окололопаточний клапоть, променевої клапоть, дельтовидні клапоть.
При пересадці окололопаточного і променевого клаптів живлять їх судини можуть бути включені у вигляді вставки в артерію і вену заднього великогомілкової судинного пучка. В інших ситуаціях артерія і вена трансплантата можуть бути підключені до переміщеним в зону дефекту тильній артерії стопи і супутньої вени.
У всіх випадках при пересадці тканин в область сухожилля повинні бути вжиті заходи щодо попередження їх здавлення в післяопераційному періоді. Найнадійнішим вирішенням цього завдання є накладення апарату Ілізарова в найпростішої компонуванні.
Пластика дефектів сухожилля які живлять трансплантатом здійснюється шляхом пересадки в дефект тканин тильного клаптя стопи з включенням в нього сухожиль довгих розгиначів пальців. Широка фасція стегна може бути пересаджена в складі латерального шкірно-фасциального клаптя, якщо його товщина приблизно відповідає товщині м'яких тканин в зоні сухожилля. В променевої клапоть можуть бути включені сухожилля плечелучевой і 4 довгою долонній м'язів.
При пластиці сухожилля можлива комбінація які живлять і некровоснабжаемого пластичного матеріалу.
В.І. Архангельський, В.Ф. Кирилов