Причини і механізми розвитку пухлини кістки
Пухлини кісток розрізняються за клінічним перебігом і морфологічними ознаками. Вкрай важливо правильно діагностувати, стадіровать і лікувати ці пухлини, щоб забезпечити не тільки високу виживаність пацієнтів, але і зберегти оптимальну функціональність скелета.
Пухлини кісток в основному класифікують за типом клітин або тканини, з якої пухлина розвивається. Пухлини невизначеного гистогенеза групують за клінічним перебігом. Найбільш поширені пухлини з фіброзної тканини і остеогенні пухлини. Найчастішими доброякісними пухлинами є остеохондрома і фіброзний кортикальний дефект (фіброма).
Найчастішими злоякісними пухлинами кістки (виключаючи ураження кісткового мозку - миелому, злоякісну лімфому, лейкемію) є хондросаркома, остеосаркома і саркома Юінга.
Справжня поширеність пухлин кісток невідома, тому що не всі стану досліджують адекватно. Доброякісні пухлини спостерігаються значно частіше злоякісних і маніфестують переважно у віці до 30 років. Пухлини, діагностовані в літньому віці, з більшою ймовірністю виявляться злоякісними. У США щорічно діагностують 2400 нових випадків остеосаркоми і 1300 смертей від цього захворювання.
Пухлини кісток можуть розвинутися в будь-якому віці і вражати будь-які кістки. Більшість пухлин, які діагностують в дитячому та юнацькому віці, локалізуються в довгих трубчастих кістках. Деякі пухлини мають специфічну локалізацію і розвиваються в певному віці, про що важливо пам'ятати при діагностиці.
Більшість пухлин з кісткової тканини є спорадичними, але деякі асоціюються зі спадковими синдромами або специфічними генетичними порушеннями. Наприклад, остеосаркоми, що розвиваються при синдромі Лі-Фраумені і синдромі спадкової ретинобластоми, обумовлені мутацією гена, що кодує р53 і RB. З розвитком пухлин кісток асоціюються також остеонекроз, хвороба Педжета кісток, опромінення, імплантація металевих конструкцій при переломах, проте відсоток таких пухлин вкрай малий.
Клінічно пухлини кісток виявляються по-різному. Доброякісні новоутворення в більшості випадків не мають симптомів і є випадковою знахідкою. Багато злоякісні пухлини супроводжуються болем, а в деяких випадках першим проявом хвороби є патологічний перелом. Важливу роль в діагностиці пухлин кісток грає рентгенографічне дослідження.
Крім локалізації та розмірів пухлини рентгенографія може надати інформацію про характер росту новоутворення, проте для остаточного судження необхідно гістологічне дослідження біоптату.
Загальною ознакою цієї групи пухлин є продукція кісткової тканини пухлинними клітинами. Зазвичай пухлини (за винятком остеоми) представлені переплетеними кістковими трабекул з нерівномірною мінералізацією.
а) Остеома. Остеома - це зазвичай одиночна крупногорбиста пухлина округлої форми, на широкій основі, що розвивається з субперіоста. Найчастіше локалізується на зовнішній або внутрішній поверхні кісток черепа і лицьового скелета.
Остеоми виявляються в середньому віці. Множинні остеоми характерні для синдрому Гарднера. Вони складаються з трабекул компактної кісткової тканини і кісткового матриксу, що формують подобу гаверсових каналів. Для деяких варіантів остеоми характерна наявність ділянок губчастого речовини, при цьому міжкісткові проміжки заповнені червоним кістковим мозком.
Остеоми зазвичай ростуть повільно, клінічно не проявляючи себе, крім випадків з обструкцією синусів, при впливі на головний мозок або очне яблуко, деформації порожнини рота або появі виражених косметичних дефектів.
б) остеоід-остеома і остеобластома. Терміни «остеоід-остеома» і «остеобластома» використовують для позначення доброякісних пухлин, що мають схожі гістологічні ознаки, але різних за розміром, симптомів та локалізації.
Остеоід-остеома в більшості випадків має розмір менше 2 см і зазвичай спостерігається в підлітковому і юнацькому віці (75% пацієнтів віком від 25 років). Співвідношення чоловіків і жінок - 2: 1. Пухлина може вражати будь-яку кістку, але частіше спинні відділи хребта і кістки додаткового скелета. У 50% спостережень уражається стегнова або великогомілкова кістка, зазвичай втягується окістя, рідше - костномозговой канал. Остеоід-остеоми можуть супроводжуватися вираженими нічними болями, які вдається купірувати прийомом ацетилсаліцилової кислоти.
Передбачається, що біль обумовлена надлишком синтезу простагландину Е2, синтезованого проліферуючими остеобластами.
Остеобластома в хребті, як правило, мають розмір більше 2 см. Характерна тупий біль, що не припиняється навіть після прийому ацетилсаліцилової кислоти. Пухлина, як правило, не викликає виражену кісткову реакцію.
Морфологія. Остеоід-остеома і остеобластома мають сіро-коричневий колір, округлу або овальну форму. Пухлини добре відмежовані від навколишніх тканин, складаються з хаотично розташованих трабекул компактної кісткової тканини, обрамлених остеобластами. Строма представлена пухкою сполучною тканиною з безліччю ділатірованних, переповнених кров'ю капілярів. Відносно невеликий розмір пухлини, чітка межа з навколишніми тканинами і доброякісні мікроскопічні характеристики є критеріями диференціальної діагностики з остеосаркомою.
Остеоід-остеоми. особливо розташовані під окістям, зазвичай провокують реактивне надлишковий розвиток кісткової тканини навколо ураження. Активний ділянку пухлини (вогнище) рентгенографически проявляється у вигляді невеликого округлого просвітління з можливою центральної мінералізацією.
Остеоід-остеому часто лікують за допомогою радіоаблаціі. Остеобластів зазвичай дроблять або вирізують цілком. Малигнизация вкрай рідкісна, але можлива після опромінення великої остеобластома, що локалізується в основі черепа або в хребті.
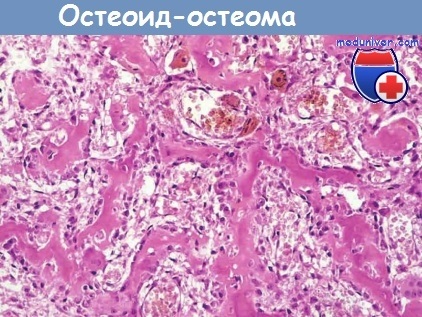
Межтрабекулярних простір заповнений васкуляризованной сполучною тканиною.
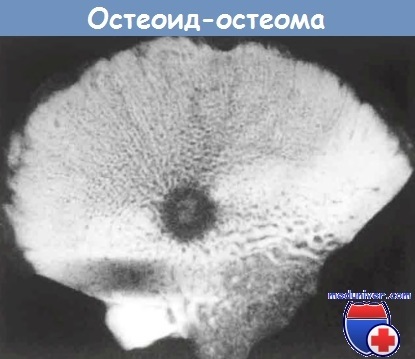
Осередок оточений реактивної кісткою з масивним потовщеним кортикальним шаром.
в) Остеосаркома. Остеосаркомою називають злоякісну мезенхімальних пухлина, клітини якої продукують кістковий матрикс. Остеосаркома - найпоширеніша злоякісна первинна пухлина кісток (без урахування мієломи і лімфоми), складова
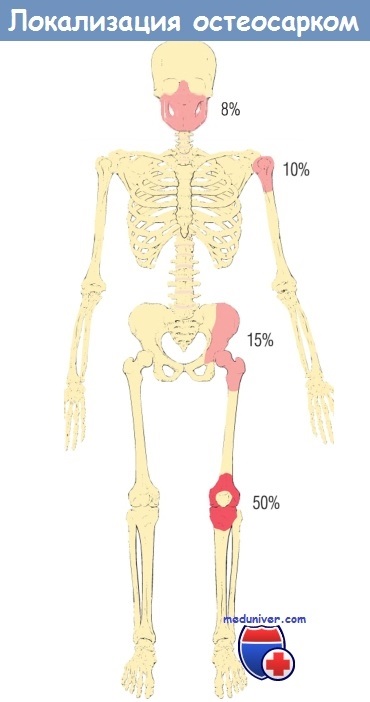
20% загального числа первинних злоякісних пухлин кісток. Остеосаркома може розвинутися в будь-якому віці, але виділяють 2 піку захворюваності: один - до 20 років (75%), інший доводиться на дорослих пацієнтів, які страждають на хворобу Педжета кісток або променевими саркомами. Співвідношення чоловіків і жінок - 1,6. 1. Пухлина зазвичай локалізується в метафізі довгих трубчастих кісток, в 50% випадків - в області колінного суглоба, однак за статистикою у осіб старше 25 років плоскі і трубчасті кістки залучаються з однаковою частотою.
Патогенез. Близько 70% остеосарком асоціюються з неспецифічними генетичними порушеннями, наприклад зміною плоїдності і хромосомними абераціями. Механізм розвитку остеосаркоми невідомий, проте встановлено, що важливу роль відіграють мутації двох генів: (1) гена RB, регулятора клітинного циклу; (2) гена р53, продукт експресії якого регулює репарацію ДНК і деякі аспекти метаболізму. При зародкових мутаціях гена RB ризик розвитку остеосаркоми зростає в 1000 разів. Пацієнти з синдромом Лі-Фраумені при зародкової мутації гена р53 також мають високий ризик розвитку остеосаркоми. При остеосаркомі виявляються і порушення гена INК4а, який кодує р16 (регулятор клітинного циклу) і р14 (регулятор р53). Часте розвиток остеосаркоми в зоні активного росту кістки, можливо, пояснюється мутантними змінами остеобластів, які набувають пухлинні властивості.
Морфологія. Остеосаркоми групують по:
• локалізації (інтрамедулярна, інтракортикальна, поверхнева);
• ступеня диференціювання (високо- і низькодиференційовані);
• мультіцентрічності (синхронна, метахронность);
• первинного ураження кістки (підлягає кістка інтактна) або вторинного ураження кістки (при наявності в анамнезі вказівок на існуюче доброякісне новоутворення, хвороба Педжета кісток, некроз кістки, опромінення);
• гістологічним характеристикам (остеобластичні, хондробластіческая, фібробластична, телеангі-ектатіческая, дрібноклітинна, гигантоклеточная).
Найчастіше остеосаркома розвивається в метафізі довгих трубчастих кісток і є первинною, відокремленої, интрамедуллярной, низькодиференційований.
Макроскопічно остеосаркоми представляють собою великі зернисті новоутворення сероватобелого кольору, з вогнищами крововиливів і кістозної дегенерації. Часто пухлина руйнує кортикальний шар кістки, формуючи мягкотканное компонент, инфильтрирует кістковомозковою канал, заміщає кістковий мозок і руйнує кісткові трабекули.
У рідкісних випадках остеосаркома пенетрирует епіфіз і проникає в суглоб. Після інвазії суглоба пухлина поширюється по зв'язкам і сухожиллям, проростаючи через місце прикріплення суглобової капсули. Пухлинні гігантські клітини можуть мати різний розмір, форму і нерідко гіперхромні потворні ядра; характерні атипові мітози. Пухлинні гігантські клітини формують особливу кісткову тканину, що характеризується нерівномірним розташуванням примітивних трабекул. У різних пропорціях можуть бути представлені і інші мезенхімальні тканини: хрящ, сполучна тканина. При наявності злоякісної хрящової тканини пухлина називають хон-дробластіческой остеосаркомою. Наявність судинної інвазії зазвичай добре помітно, в 50-60% пухлин виявляються вогнища некрозу.
Клінічні ознаки. Остеосаркома - це хворобливе, що збільшується в розмірі новоутворення. Іноді першим симптомом є патологічний перелом. На рентгенограмі виявляється великий осередок деструкції з інфільтративними краями. Пухлина часто проростає в кортикальний шар кістки, піднімаючи окістя, стимулюючи реактивне формування кісткової тканини. Характерним, але не значущим діагностичним рентгенологічним ознакою остеосаркоми є трикутник Кодмана - трикутна тінь між окістям і кортикальних шаром. Остеосаркома - це агресивна пухлина, яка поширюється гематогенним шляхом. На момент діагностики в 10-20% спостережень виявляються метастази в легенях. При аутопсії в 90% випадків виявляють метастази в легенях, кістках, головному мозку та інших органах.
Лікування остеосаркоми комплексне. Воно включає хіміотерапію, яку призначають виходячи з припущення, що всі пацієнти на момент постановки діагнозу мають віддалені метастази, які занадто малі для виявлення. При відсутності метастазів, а також при радикальному хірургічному лікуванні та проходження курсу хіміотерапії 5-річна виживаність становить 60-70%. Прогноз при метастазах і рецидивах пухлин поганий: 5-річна виживаність 20%.

Сірувато-біла пухлина заповнює більшу частину кістковомозкового каналу метафиза і проксимального діафіза.
Пухлина інфільтрує кортикальний шар, руйнує периост і формує мягкотканное компонент навколо кістки.
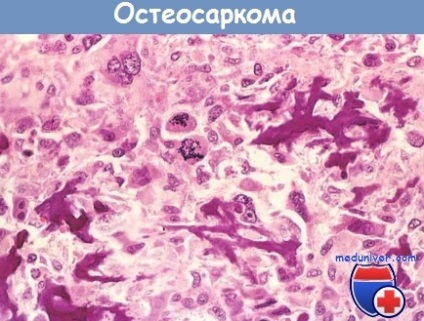
сформована анапластичної клітинами злоякісної пухлини; виражені мітози.
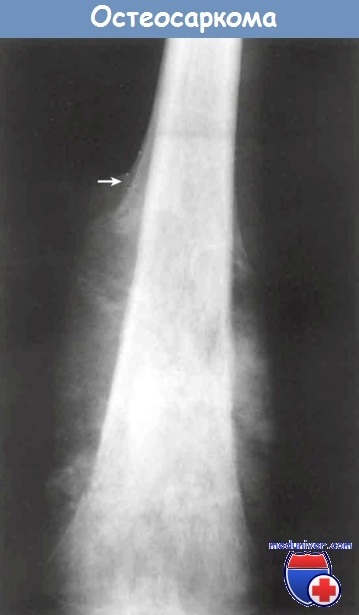
Окістя, яку піднімає пухлина, формує проксимальний край трикутника Кодмана (стрілка).