Ця форма порушення ритму серця виявляється переважно у осіб молодого віку. За нашими даними, лише близько 20% становлять хворі старше 40 років. Хворіють як чоловіки, так і жінки.
Аритмія у багатьох хворих виявляється випадково, причому вони в цей момент не пред'являють скарг, тому тривалість захворювання в ряді випадків встановити важко.
Тільки приблизно у половини з числа спостерігалися нами хворих виявлено симптоми, які можна було б пов'язати з порушеннями ритму серця (серцебиття, перебої в роботі серця, запаморочення, непритомність, задишка при фізичному навантаженні). Інші скарги залежали від характеру захворювання серця (ішемічна хвороба серця, кардіоміопатія і т. Д.).
Пульс у хворих з прискореним Надшлуночкова ритмом серця аритмічний і частий. Розміри серця збільшені лише у невеликого числа хворих, що, мабуть, обумовлено іншими органічними захворюваннями серця, а не порушеннями ритму.
Хоча існує й інша точка зору, відповідно до якої кардіомегалія і серцева недостатність розвиваються внаслідок дисфункції лівого шлуночка, викликаної тахікардією. Виявлення внутрішньосерцевих шумів вимагає проведення поглибленого дослідження з метою визначення їх причини (пролапс мітрального клапана, порок серця і т. Д.).
Ознаки застійної серцевої недостатності у більшості хворих відсутні, незважаючи на майже постійне почастішання ритму серця.
Частота ритму передсердь може коливатися в значних межах (90 - 170 в 1 хв і більше).
Електрокардіографічні критерії діагностики.
- Ектопічний ритм передсердь переривається окремими синусовим імпульсами або періодами синусового ритму.
- Спочатку після синусових комплексів ектопічної ритм поступово частішає.
- Частота ектопічеського ритму непостійна.
- Тривалість інтервалу PQ непостійна з періодичним розвитком блокади предсердно-желудочкового проведення II ступеня.
- Ектопічні зубці Р передують желудочковому комплексу або слідують за ним (ретроградний збудження передсердь). На підставі електрокардіографічних даних у частини хворих вдається визначити різні форми прискореного наджелудочкового ритму.
Для прискореного ритму передсердь характерні:
- наявність передсердних ектопічних імпульсів, які передують желудочковому комплексу;
- переривання ритму, не пов'язане з виникненням блокади в вузлі;
- поступове почастішання ектопічеського ритму передсердь, зазвичай після короткого епізоду синусового ритму.
Прискорений надшлуночкової ритм
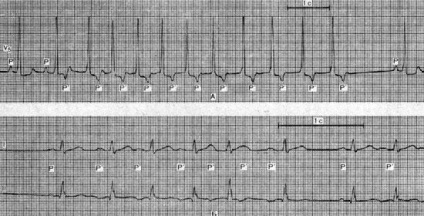
На ЕКГ А і Б представлені дві форми прискореного наджелудочкового ритму. Р - передсердні потенціали синусового походження; Р' # 8213; ектопічні передсердні імпульси. На відрізку а ЕКГ (швидкість запису 25 мм / с) після другого шлуночковогокомплексу виявляється негативний ретроградно проведений зубець Р', з якого починається ектопічної ритм, спонтанно Купірує. На відрізку Б ЕКГ, зареєстрованої в двох відведеннях (швидкість запису 50 мм / с), після одного комплексу синусового походження виникає ектопічної ритм, який також спонтанно припиняється. Після цього знову з'являється одиночний нормальний комплекс, за яким слід ектопічний.
Прискорений ритм предсердно-желудочкового з'єднання розпізнається в тих випадках, коли на ЕКГ виявляються негативні ретроградно проведені зубці Р у II, III і aVF відведеннях і переривання прискореного ритму супроводжується антероградной блокадою проведення імпульсу в передсердно-шлуночкової вузлі.
Приблизно у третини хворих на підставі електро-кардіографічних даних неможливо розрізнити ці дві форми прискореного наджелудочкового ритму. Їх диференціальна діагностика в таких випадках може бути здійснена лише за допомогою електрофізіологічного дослідження.
Електрофізіологічні критерії діагностики прискореного предсердного ритму.
- Ритм виникає після екстрасистоли, яка може виходити з будь-якої частини передсердя.
- У перших декількох циклах під час розвитку ектопічеського ритму реєструється поступове зменшення тривалості предсердного циклу (зменшення інтервалу між ектопічними потенціалами передсердь).
- Розвиток предсердно-шлуночкової блокади проведення імпульсів II стадії (спонтанно або під час електростимуляції) не призводить до переривання ритму.
- Частота предсердного ритму в окремих, повторюваних епізодах тахікардій непостійна.
- Електростимуляція передсердь не перериває прискорений передсердний ритм, хоча здатна викликати його тимчасове пригнічення.
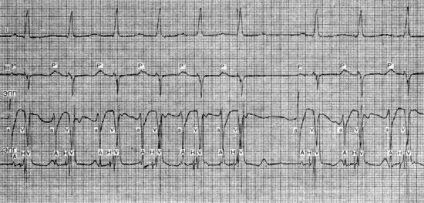
I, III - стандартні відведення ЕКГ; ЕПП і ЕПМ - електрограми правого передсердя і пучка Гіса; а, А - потенціали верхньої і нижньої частин правого передсердя; Н, V - потенціали пучка Гіса і шлуночків. Після першого одиночного комплексу синусового походження (Р) виникає ектопічної ритм (Р'ймовірно, з середньої частини передсердя (а і А по часу виникнення майже збігаються), який Спонтанно переривається. Потім реєструється одиночний нормальний комплекс і поновлюється ектопічний передсердний ритм.
Електрофізіологічні критерії діагностики прискореного ритму предсердно-желудочкового з'єднання.
- Ритм починається з передсердного імпульсу, який поширюється на шлуночки (іноді з деяким подовженням інтервалу АН), а також ретроградно на передсердя; при цьому на гісограмме після потенціалу шлуночків реєструється потенціал нижній частині правого передсердя, за часом виникнення випереджаюче потенціал верхній його частині.
- Цей ретроградно викликаний потенціал передсердь може блокуватися в вузлі або поширюватися знову на шлуночки і на передсердя, що зумовлює появу ектопічного ритму.
- Переривання ритму відбувається в результаті блокування проведення імпульсу в передсердно-шлуночкової вузлі спонтанно або після нанесення в певну фазу серцевого циклу одиночного електростімула з передсердь або шлуночків.
- Спонтанне розвиток ритму не завжди поєднується 4 з подовженням інтервалу АН, але завжди супроводжується критичним укорочением синусового циклу
Прискорений ритм предсердно-желудочкового з'єднання
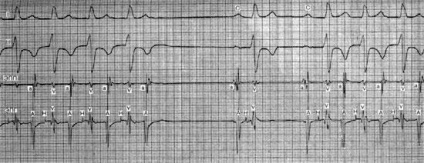
I, III - стандартні відведення ЕКГ; ЕПП і ЕПМ - електрограми правого передсердя і пучка Гіса; а, А - потенціали верхньої і нижньої частин правого передсердя; Н, V - потенціали пучка Гіса і шлуночків. Чотири перші комплексу - ектопічної ритм з ретроградним збудженням передсердь (потенціал нижній частині правого передсердя виникає раніше, ніж потенціал верхньої його частини). Після четвертого комплексу ритм переривається через виниклу блокади в передсердно-шлуночкової вузлі (останній імпульс не провела на шлуночки). Потім слід пауза і два комплекси синусового походження (С). Після другого синусового комплексу імпульс повторно ретроградно поширюється по вузлу на передсердя і виникає пароксизм прискореного ритму предсердно-желудочкового з'єднання.
При виборі препарату для лікування в першу чергу необхідно вивчити дію серцевих глікозидів (дигоксину, ізоланід). Як правило, ці препарати не знімають прискорений надшлуночкової ритм, але забезпечують зменшення частоти передсердного ритму, уражень ритму шлуночків за рахунок погіршення проведення в передсердно-шлуночкової вузлі (неповної блокади).
Такий ефект слід вважати задовільним, оскільки лікування може проводитися тривало, при цьому не виникає будь-яких важких побічних реакцій і в той же час істотно поліпшуються показники гемодинаміки. У разі недостатнього ефекту серцевих глікоаідов призначають пробне лікування блокаторами бета-рецепторів або їх комбінації з серцевими глікозидами.
Новокаинамид, хінідин малоефективні у цієї групи хворих. Изоптин, впливаючи на провідність в передсердно-шлуночкової вузлі, подібно гликозидам, також урежаєт ритм шлуночків у частини хворих. Однак у зв'язку з коротким періодом напіввиведення изоптина постійне уражень ритму з його допомогою забезпечити важче.
Купірування прискореного ритму
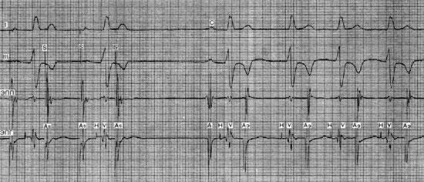
Купірування прискореного ритму предсердно-желудочкового з'єднання частою стимуляцією передсердь. I, III - стандартні відведення ЕКГ; ЕПП і ЕПМ - електрограми правого передсердя і пучка Гіса; S # 8213; електростімули; As # 8213; потенціали передсердя, викликані електростимуляцією; С, А # 8213; потенціал правого передсердя синусового походження; Ае - потенціал передсердя ектопічеського походження. Другий і четвертий електростімули, нанесені відразу після шлуночковогокомплексу, блокуються в передсердно-шлуночкової вузлі і переривають ектопічної ритм, який відновлюється після одиночного синусового комплексу. Інші особливості цього виду аритмії дивіться на малюнку вище.
У окремих спостерігалися нами хворих зазначалося придушення аритмії за допомогою противосудорожного препарату финлепсина при призначенні його за схемою, прийнятої в неврологічній практиці. Разом з тим слід зазначити, що механізм антиаритмічної дії препарату до теперішнього часу не вивчений.
У хворих на стенокардію напруги лікування необхідно починати з призначення антиангінальних препаратів. Іноді застосування, наприклад, тільки препаратів нітрогліцерину пролонгованої дії може поліпшити протягом аритмії.
Дана форма порушення ритму характеризується малосимптомно течією у більшості хворих і іноді спонтанно припиняється. Незважаючи на її відносну доброякісність, такі хворі повинні регулярно спостерігатися і лікуватися індивідуально підібраними препаратами.
«Пароксизмальні тахікардії», Н.А.Мазур