Використання сучасних протигрибкових препаратів, наявних в даний час на російському фармацевтичному ринку, дозволяє проводити швидке безпечне лікування оніхомікозу без хірургічного втручання. В даний час грибкове ураження нігтьових пластин стоп або кистей - оніхомікоз - є надзвичайно поширеним захворюванням. Частота захворюваності в розвинених країнах світу коливається від 3-8%.
Результати численних досліджень з епідеміології мікозу стоп у всьому світі вказують на зростання захворюваності не тільки у дорослих, але і у дітей, що пов'язано з високим відсотком інфікування в сім'ї (понад 50%). Зараження оніхомікозів може відбутися через предмети побуту: килимки у ванній, мочалки, манікюрні приладдя, взуття, а також при відвідуванні басейну, лазні, сауни, душовою на підприємстві, спортзалу. Зараження сприяють також плоскостопість, травми нігтьових пластин, порушення цілісності шкіри стоп, варикозне розширення вен нижніх кінцівок, вегетосудинна дистонія, ендокринні та імунні порушення, в т.ч. спровоковані прийомом антибіотиків, гормональних і цитостатичних препаратів, а також носіння погано провітрюваній, нефізіологічна взуття, гіпер-або гіпогідроз стоп, недотримання правил особистої гігієни.
Деякі пацієнти розглядають грибкове ураження нігтів стоп лише як косметичний дефект, однак спеціально проведені дослідження свідчать про значне зниження якості життя хворих оніхомікозів. Хронічно протікає мікоз стоп сприяє розвитку алергічних реакцій, лікарської непереносимості, вірусних уражень шкіри стоп, бешихи нижніх кінцівок та поширенню осередків мікозу на інші ділянки шкірного покриву.
У всьому світі основним збудником даного захворювання є Trichophyton rubrum (80-90% випадків), другим за поширеністю (10-20%) реєструється Trichophyton mentagrophytes var. interdigitale (Trichophyton interdigitale). Значно рідше поразка можуть викликати інші гриби роду Trichophyton (Т. violaceum, Т. tonsurans, Т. schoenleinii, Т. mentagrophytes var. Gypseum, Т. verrucosum), а також паховий епідермофітон (Epidеrmophyton floccosum) і дріжджоподібні гриби. В останні 10 років зарубіжні та вітчизняні дослідники відзначають збільшення частоти ураження нігтів, обумовленого пліснявими грибами (до 14,3%), багато з яких, як вважали раніше, не можуть бути самостійними збудниками оніхомікозу.
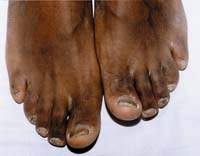
Як правило, захворювання нігтьових пластин передує ураження шкіри стоп, що характеризується появою лущення, тріщин, мацерації, бульбашок в міжпальцевих складках стоп (частіше між III, IV і V пальцями) і на підошві, іноді супроводжується свербінням. Часто пацієнти не надають значення зазначеним симптомів, усунути які значно простіше, ніж поразка нігтьових пластин. З урахуванням патогенетичних особливостей прийнято виділяти такі форми оніхомікозу: дистально-латеральну піднігтьового, поверхневу, проксимальну і тотально-дистрофічні, за клінічними проявами - гіпертрофічну, нормотрофіческая, атрофическую, на кшталт онихолизиса і змішану.
При гіпертрофічній формі оніхомікозу нігтьова пластина значно потовщена (більше 2 мм) за рахунок піднігтьового гіперкератозу, має брудно-жовтий або білуватий колір, тьмяна, кришиться. При нормотрофіческом ураженні конфігурація нігтя не порушена, але змінений його колір, він може бути деформований і не приростає до ложа (онихолизис). Атрофічна форма характеризується руйнуванням, "поїдені" дистального краю нігтьової пластини, оголенням шорсткого, сухого нігтьового ложа.
При оніхомікозі, обумовленим Trichophyton rubrum, ураження нігтів стоп може бути множинним, часто по гипертрофическому або змішаного типу, можливе ураження шкіри долонь і нігтьових пластин кистей. При оніхомікозі, обумовленим Trichophyton interdigitale, характерне ураження I і / або V нігтів стоп по нормотрофіческая типу, причому у 30-40% хворих нігтьові пластини залучаються до патологічного процесу пізно.
Дріжджоподібні гриби роду Candida як правило викликають ураження нігтьових пластин кистей (близько 40-50% випадків) частіше у жінок. Поразка починається з дистального краю або латеральних валиків у вигляді їх гіперемії, набряклості, хворобливості. Дистально-латеральні ділянки нігтьової пластини не приростають до ложа (онихолизис), зникає епоніхіон, можлива поява гнійних виділень з-під проксимального валика в результаті приєднання бактеріальної флори. Поверхня нігтя може бути деформована за рахунок утворення поперечних борозен, мати жовтувато-бурий колір.
Поразка нігтів стоп, обумовлене пліснявими грибами, частіше зустрічається у пацієнтів після 50 років, іноді на тлі ониходистрофии або при наявності травми нігтя в анамнезі. Характерно відсутність клінічних проявів мікозу шкіри стоп і зміна в залежності від виду збудника кольору нігтьової пластини на охряно-жовтий, синьо-зелений, чорний.
Високий ступінь поширеності мікозу стоп, в т.ч. і з ураженням нігтьових пластин, свідчить про актуальність проблеми їх терапії. Наявність в даний час антімікотіков з широким спектром дії для зовнішнього і системного застосування дозволяє досягти більш високих результатів, ніж 7-8 років тому, коли найбільш поширеним методом лікування оніхомікозу було хірургічне видалення нігтьових пластин в поєднанні з прийомом гризеофульвіну або кетоконазолу. Сучасні протигрибкові препарати системної дії широко застосовуються в медичній мікології не тільки у зв'язку c їх високою ефективністю, але також завдяки сприятливому профілю безпеки, що дозволяє використовувати їх для лікування пацієнтів з обтяженим анамнезом і дітей.
Фактор безпеки вкрай важливий ще й тому, що тривалість терапії оніхомікозу становить кілька місяців, а більшості хворих похилого віку необхідно поєднувати прийом протигрибкових препаратів з іншими лікарськими засобами. При виборі методу терапії слід звертати увагу на характер ураження (клінічну форму, залучення матриксу), кількість уражених нігтьових пластин, давність захворювання, вік, наявність супутніх захворювань.
В останні 10 років для лікування оніхомікозу використовують три високоефективних протигрибкових препарату (тербінафін, ітраконазол, флуконазол).
Тербінафін (ламизил) - алліламіновое з'єднання, що застосовується для лікування мікозів з початку 90-х рр. Цей антимикотик найбільш ефективний щодо дерматоміцетів. Призначається препарат щодня по 250 мг протягом 3-4 місяців. Тербінафін дозволений до використання в дитячій практиці. Дітям з масою тіла до 20 кг призначають 1/4 таб. (62,5 мг), від 20 до 40 кг - 1/2 таб. (125 мг), понад 40 кг - 1 таб. (250 мг) тербінафіну щодня протягом 3-4 місяців.
Ж.В. Степанова та В.М. Рукавишникова призначали тербінафін протягом 12 тижнів 118 хворим оніхомікозів стоп, обумовленим дерматоміцетами. Лікування було досягнуто у 111 (94%) пацієнтів в терміни від 6 тижнів до 8 місяців.
На базі шкірної клініки Санкт-Петербурзької державної медичної академії ім. І.І. Мечникова було проведено лікування 688 хворих оніхомікозів у віці від 12 до 73 років препаратом ламизил за загальноприйнятою методикою протягом 12 тижнів. З них 510 (74,2%) пацієнтів страждали хронічними захворюваннями печінки і нирок у фазі ремісії, серцево-судинні захворювання та цукровий діабет. Лікування було досягнуто у 96,7%.
А.Н. Белічка і співавт. котрі призначали ламізил 457 хворим оніхомікозів стоп (кистей), з яких 79 страждали на цукровий діабет, домоглися лікування в 100% випадків при ураженні нігтьових пластин кистей і в 92,5% - стоп.
У відкритому проспективному неконтролліруемом постмаркетинговомуу дослідженні, проведеному у Великобританії, Нідерландах, Німеччині та Австрії, що включає 25884 хворих, оцінювали безпеку застосування тербінафіну при оніхомікозі. Супутню патологію мали 38,6% пацієнтів, а 42,8% паралельно приймали інші лікарські препарати. Середня тривалість лікування тербінафіном склала 13,2 тижні. Побічні ефекти при прийомі препарату були відзначені у 2717 (10,5%) пацієнтів, з них серйозні зареєстровані у 11 (0,04%). В основному спостерігалися негативні симптоми з боку шлунково-кишкового тракту у 4,9% (нудота - 1,3; діарея - 0,8; біль у животі - 0,8; диспепсія - 0,6), шкіри і її придатків у 2, 3% (висип - 0,9; свербіж - 0,3; кропив'янка - 0,3; екзема - 0,2), інші у 3,3% (головний біль - 1,2; респіраторні порушення - 1,0). Порушення в гепатобіліарної системі були виявлені у 55 (0,2%) пацієнтів, у 45 з них зазначалося безсимптомне підвищення печінкових ферментів (у 14 - менше ніж в 2 рази, а у 31 - в 2 і більше разів перевищують межу норми), у 5 вони супроводжувалися діареєю і у 5 - симптомами холестазу (у 2 пацієнтів випадки жовтяниці були, ймовірно, пов'язані з прийомом тербінафіну). Зміна і зникнення смаку було відзначено у 0,4 і 0,3% пацієнтів, відповідно. Серед серйозних побічних ефектів були виявлені: токсидермія у пацієнта з псоріазом в анамнезі, мультиформна еритема у пацієнта з супутнім діабетом і системний червоний вовчак, кишкова непрохідність у хворого 86 років, поява виразки дванадцятипалої кишки, порушення функції печінки, бронхоспазм, нейтропенія, два випадки тромбоцитопенії , кропив'янка і ангіоедема у одного пацієнта, набряк нижніх кінцівок.
Вітчизняні дослідники відзначають хорошу переносимість ламизила, лише у 2,5-5,8% пацієнтів спостерігали побічні явища: нудоту, відчуття тяжкості в голові, головний біль, слабкість, нездужання, сонливість, свербіж шкіри, відчуття переповнення в шлунку, зниження апетиту. Виникаючі побічні ефекти як правило не вимагають відміни препарату.
Прийнято вважати, що ризик взаємодії цього антимікотиками з іншими лікарськими засобами нижче, ніж у з'єднань азолового ряду. Тому у пацієнтів, які змушені постійно або регулярно приймати різні таблетовані препарати з приводу супутніх захворювань, найбільш краща терапія тербінафіном, особливо коли немає сумнівів в дерматофітной етіології мікозу.
Таким чином, результати численних зарубіжних і вітчизняних досліджень демонструють високу (73-88,9% на момент закінчення терапії оніхомікозу стоп і 71,4-100% - кистей) ефективність і безпеку тербінафіну.
На початку 90-х рр. в арсеналі лікарів-мікологів з'явився сучасний препарат азолового ряду ітраконазол (орунгал), що володіє широким спектром антимикотической активності. Механізм дії ітраконазолу ідентичний такому у кетоконазолу, але з'єднання проявляє значно більшу специфічність відносно ферментів грибкових клітин, ніж його попередник. Призначають ітраконазол за методикою пульс-терапії (по 200 мг 2 рази на добу протягом 7 днів з подальшим 3-тижневим перервою протягом 3-4 місяців).
Результати численних зарубіжних досліджень ефективності ітраконазолу при оніхомікозі стоп показують високий відсоток клінічного лікування хворих (68-93%) при використанні методу пульс-терапії, що узгоджується з даними вітчизняних мікологів, за спостереженнями яких, при призначенні ітраконазолу одужання спостерігається у 78-93% хворих онихомикозом стоп і до 100% - кистей. Протягом останніх 10 років понад 34 млн пацієнтів застосовували ітраконазол в терапії різних грибкових захворювань. Серед 2867 хворих оніхомікозів, яким даний препарат був призначений за схемою пульс-терапії, побічні явища були описані у 18%: порушення шлунково-кишкового тракту - 4,3; диспепсичні явища - 2,2; нудота - 1,7; головний біль - 1,1 (тільки у 2,2% з них лікування було припинено). У 1,9% зареєстрований оборотний підйом активності ферментів печінки. Серед пацієнтів похилого віку побічні ефекти були відзначені у 20%. Свербіж шкіри зареєстрований у 0,5% пацієнтів, які отримували ітраконазол за методом пульс-терапії. Препарат призначають при будь-якій клінічній формі оніхомікозу, підозрі на змішану дерматофітно-цвілеву або кандидозний природу захворювання.
Флуконазол - азольними антимикотик системного дії, синтезований в середині 80-х рр. Препарат має широкий спектр протигрибкової активності і вигідними фармакокінетичними властивостями, що дозволяють призначати його при мікозах шкіри і нігтів по интермиттирующей методикою (150 мг одноразово на тиждень до відростання здорових нігтів). За даними зарубіжних дослідників, ефективність флуконазолу при оніхомікозі стоп становить 54-89% при тривалості лікування до 12 місяців. Нами було відзначено лікування у 78,6 і 100% хворих оніхомікозів стоп і кистей відповідно. Тривалість терапії при ураженні нігтів стоп в середньому склала 6 місяців, а кистей - 3 місяці. Вважаємо, що в якості препарату вибору слід розглядати флуконазол при лікуванні кандидозних оних кистей, оніхомікозі стоп будь-якої етіології у дітей, а у дорослих до 40-50 років - при ураженнях, що не зачіпають матрикс нігтьових пластин. Даний антимикотик відрізняє високий профіль безпеки; побічні ефекти у вигляді нудоти, дискомфорту в епігастральній ділянці, головний біль і алергічної висипки надзвичайно рідкісні.
При наявності протипоказань до системних антимікотиками і ураженні без залучення матриксу нігтів до 80% площі можна застосовувати бифоназол в наборі для лікування нігтів і лаки: 5% аморолфін і 8% ціклопіроксоламін.
Методика лікування оніхомікозу з використанням набору для лікування нігтів "Микоспор" полягає в регулярному пошаровому видаленні уражених ділянок нігтьової пластини після попереднього (на 1 добу) нанесення мазі, що містить 40% сечовини. Після видалення інфікованих нігтьових пластин в нігтьове ложе втирають 1% -ний крем біфоназолу 1 раз в день до відростання здорового нігтя.
Протигрибкові лаки можна використовувати в якості монотерапії, а також у поєднанні з пероральними антимикотиками протягом усього курсу терапії або для доліковування після закінчення системного лікування.