Техніка резекції з протезуванням аневризми супраренального локалізації
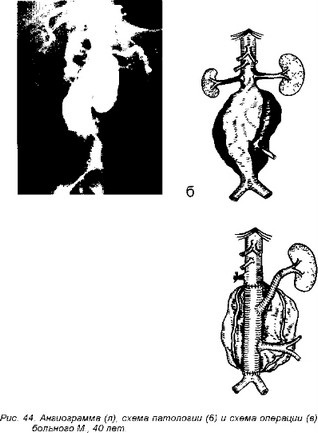
Мал. 45. Схема операції резекції дифузійної супраренального аневризми черевної аорти за методом М. De Bakey.
Операція Ch. Dubost (рис. 46) відрізняється від попередньої послідовністю накладення анастомозів - на початку накладають дистальний анастомоз за типом кінець в бік з незміненим ділянкою інфраренальной аорти, потім послідовно реконструюють ниркові і вісцеральні артерії і тільки після цього накладають проксимальний анастомоз експлантати з низхідній грудної аортою по типу кінець в кінець.
Мал. 46. Схема операції резекції супраренального аневризми черевної аорти за методом Ch. Dubost.
Наведена методика дозволяє скоротити час ішемії внутрішніх органів і нирок як на етапі реконструкції гілок аорти, так і на етапі резекції аневризми.
Найбільш поширеною методикою хірургічного лікування аневризм торакоабдомінальної та супраренального локалізації на сьогоднішній день є операція S. Crawford.
Операція передбачає застосування методики лівошлуночкового обходу по схемі ліве передсердя - ліва стегнова артерія і при необхідності перфузії вісцеральних і ниркових артерій (рис. 47).
Методика полягає в протезуванні аневрізматіческій зміненого сегмента аорти з імплантацією вісцеральних і ниркових артерій в протез на єдиному майданчику, а також - критичних міжреберних і поперекових артерій.
При ізольованому сегментарном ураженні верхнього су- праренального відділу черевної аорти без залучення в процес нижнегрудного відділу аорти і з залученням до процесу вісцеральних гілок доступом вибору є лівостороння тора кофренолюмботомія по дев'ятому межреберью. Після розтину діафрагми в області аортального каналу виділяють нижнегрудной відділ аорти, потім - інфраренальном сегмент черевної аорти, ліву ниркову артерію, а також верхню брижових і черевний стовбур. Для зменшення крововтрати перев'язують ліві поперекові артерії в зоні аневризми. Після пережити-ку аорти вище чревного стовбура і нижче ниркових артерій широко поздовжньо розкривають мішок, біля верхньої межі його стінки розсікають поперечно, але із залишенням задньої стінки. У гирлі правої ниркової артерії вводять балон для зупинки ретроградного кровотечі. Вшивають зсередини гирла міжреберних артерій.
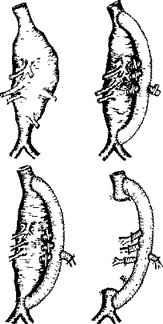
Діаметр протеза - 20-22 мм. Метод анастомозу - внутрішньо-Мєшкова. При близькому розташуванні вісцеральні гілки можуть бути імплантовані за методом Карреля на єдиному майданчику в бік протеза. При стенозировании гілок з усть проводиться трансаортального ендартеректомія. Якщо гілки аорти знаходяться на значній відстані один від одного, вони імплантуються-ються в протез окремо, але також на майданчиках (рис. 48).
Після накладення обох анастомозів з аортою і імплантації всіх гілок в протез і попередньої перевірки анастомозів на герметичність поступово відновлюють кровотік по протезу. Якщо супраренального аневризма дифузно захоплює весь термінальний відділ аорти, доступ розширюють за рахунок про-
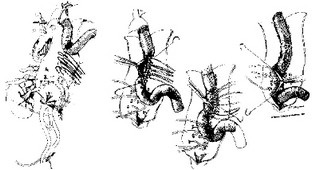
Мал. 47. Схема операції S. Crawford при аневризмах торакоаб-домінальной і супраренального локалізації.

Мал. 48. Операція резекції супраренального аневризми черевної аорти з роздільним протезуванням гілок.
дленія розрізу по параректальной лінії вниз практично до лона. При интактности біфуркації здійснюють пряме протезування аорти, при ураженні подвздошного сегмента аорти - біфуркаційних протезування аорти з виділенням бранш на стегна. При дифузному ураженні аорти, але наявності можливості накладення анастомозів справа з клубовими артеріями доступ видозмінюється - виконують лівосторонній торако- френолапаротомію (рис. 49), Положення хворого при цьому на полубоком (60 °). В іншому методика операції практично ідентична. Наведемо спостереження.
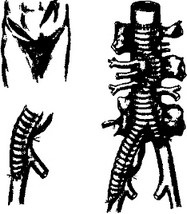
Мал. 49. Схема доступу і операції при дифузійної супраренального аневризмі із залученням правої загальної клубової артерії: а - схеми доступів; 6 - анастомоз правої бранши з зовнішньої клубової артерією; в - схема операції бифуркационного аортоклубового протезування дифузійної супраренального аневризми з імплантацією вісцеральних і ниркових артерій. Хворий Р. 52 року, вступив в НЦССХ ім. А. Н. Бакулєва зі скаргами на інтенсивні болі в епімезогастріі і поперекової області справа, наявність пульсуючого освіти в животі, підвищений артеріальний тиск. Близько 10 років тому виявлена артеріальна гіпертензія (до 250 / 140мм рт. Ст.), 9 років тому вперше став відзначати болю в животі. При аортографії у хворого встановлена аневризма черевної аорти невеликих розмірів. Рік тому різко посилилися болі в животі, збільшилася пульсуюче освіту. За місцем проживання (м Коломбо, Шрі-Ланка) проведена пробна лапаротомія, при якій виявлена величезна аневризма черевної аорти з залученням в процес ниркових артерій.
При надходженні АТ - 120/80 мм рт. ст. Пульсація периферичних артерій збережена на всіх рівнях. Живіт дещо роздутий, напружений. В області епімезогаст-рія пальпується щільне хворобливе пульсуюче утворення розміром 10х 7 см, над яким вислуховується систолічний шум.
ЕКГ: гіпертрофія міокарда лівого шлуночка серця, великовогнищевий зміни, рубцеві в області верхівки і переднесептальной стінки лівого шлуночка серця.
Сцинтиграфія міокарда: різке зниження перфузії в області передньої і передньо стінки лівого шлуночка з переходом на переднеперегородочного область і передню зону верхівкової області.
Радіоізотопна вентрикулография: гіпертрофія міокарда лівого шлуночка, ФВ - 59%, КДІ - 62 мл / м1, КСИ - 28,7 мл / м1, УІ - 34мл / м2 (ФВ - фракція викиду, КДІ - кінцевий
діастолічний і КСИ - кінцевий систолічний індекси, У І
- ударний індекс).
Сцинтиграфія нирок: протягом усього дослідження добре візуалізується ліва нирка розміром 15х 6 см;
* акс
3,3 хв, tf / h - 7,0 хв; праворуч - афункціонірую-щая нирка.
Абдомінальна ангіографія: в області відходження
чревного стовбура і верхньої брижової артерії аорта має звичайний діаметр. Інтер, інфраренальном сег
менти аорти різко розширені; виявлено мешковід-ве випинання, частково тромбірованного по правому контуру аорти; зліва - дві ниркові артерії; праворуч ниркові артерії і нефрограмма не визначаються.
Встановлено діагноз - атеросклероз, коронарокардіо- склероз, аневризма черевної аорти супраренального локалізації з залученням в процес ниркових артерій.
Проведена операція - торакофренолюмботомія зліва по дев'ятому межреберью з переходом в парарек-тальний доступ. Виділено нижній грудний, інтервісцеральний і весь інфраренальном сегмент черевної аорти. При ревізії виявлено розширення низхідній грудної аорти. Проксимальний сегмент черевної аорти має діаметр 2 см. Дистальнее гирла верхньої брижової артерії аорта розширюється до 6 см в діаметрі. Від останнього сегмента аорти відходять дві ниркові артерії діаметром 6 і 5 мм. Пульсація вісцеральних артерій і двох лівих ниркових артерій виразна. Аорта перетиснута вище чревного стовбура і проксимальніше нижньої брижової артерії, пережаті також черевний стовбур, верхня брижова артерія і обидві ліві ниркові артерії.
При поздовжньому розтині аневризматического мішка по лівій його стінці з'ясувалося, що по заднеправой стінці мішка є розрив стінки істинної аневризми аорти розміром 3х3 см з утворенням помилкової аневризми, що розповсюджується вгору і вправо від аорти. Накладено Проксимальний анастомоз протеза діаметром 20 мм, по типу кінець в кінець, без перетину правої і задньої стінки аорти дистальніше верхньої брижової артерії на 5-6 мм. Навколо гирл обох лівих ниркових артерій викроєна стінка аорти по типу «люка», в лівій стінці протеза - овальне вікно, в яке імплантовані на загальному майданчику обидві ниркові артерії. Загальний час пе-режатія ниркових артерій - 30 хв. Пущений кровотік по протезу і ниркових артеріях.
Дистальний анастомоз протеза з аортою накладено за типом кінець у кінець без циркулярного перетину стінки
аорти на 25 мм вище нижньої брижової артерії в косому напрямку. Після пуску кровотоку отримана чітка пульсація вісцеральних гілок і обох лівих ниркових артерій. Загальний час накладення всіх анастомозів - 43 хв. Вкривають протез стінками аневрізматі-чеського мішка. Дренують плевральну порожнину і забру-шинний простір трьома дренажами. Пошарово вшивають рану.
Операційна летальність при аневризмах супраренального локалізації значно вище - 26-33% (De Bakey M. D. 1965 г.). Як показує А. В. Покровський (1979 г.), крива виживання через 5 років після операції становить 50%.