Оптимізація лікування захворювань, асоційованих з інфекцією Helicobacter pylori, з урахуванням сучасних рекомендацій
Ю.П. Успенський, Н.В. Баришнікова
ГБОУ ВПО «Перший Санкт-Петербурзький державний медичний університет ім. акад. І.П. Павлова »
Згідно Четвертому Маастрихтською угодою, пропонуються наступні схеми лікування інфекції [12]:
1. Потрійна стандартна терапія:
1.1 Інгібітор протонної помпи (ІПП) 20-40 мг 2 рази на день + кларитроміцин 500 мг 2 рази на день + амоксицилін 1000 мг 2 рази на день (7-14 днів)
1.2. ІПП 20-40 мг 2 рази на день + кларитроміцин 500 мг 2 рази на день + метронідазол 500 мг 3 рази на день (7-14 днів)
2. Послідовна терапія: ІПП 20-40 мг 2 рази на день + амоксицилін 1000 мг 2 рази на день (5 днів), потім ІПП 20-40 мг 2 рази на день + кларитроміцин 500 мг 2 рази на день + метронідазол 500 мг 3 рази в день (5 днів)
3. Квадротерапії без препаратів вісмуту: ІПП 20-40 мг 2 рази на день + амоксицилін 1000 мг 2 рази на день + кларитроміцин 500 мг 2 рази на день + метронідазол 500 мг 3 рази на день (10 днів)
4. Квадротерапії на основі препаратів вісмуту: ІПП 20-40 мг 2 рази на день + вісмут Трікалі діцітрат 240 мг 2 рази на день 28 днів + тетрациклін 500 мг 4 рази на день + метронідазол 500 мг 3 рази на день (10 днів)
5. Потрійна терапія на основі левофлоксацина: ІПП 20-40 мг 2 рази на день + левофлоксацин 500 мг 3 рази на день + амоксицилін 1000 мг 2 рази на день (10 днів).
У загальносвітовому масштабі відзначається прогресуюче зниження ефективності стандартної потрійний антигелікобактерної терапії [10, 12], основною причиною якого є зростання резистентності мікроорганізму до традиційно використовуваних антибіотиків, зокрема до кларитроміцину. Отже, рекомендується уникати використання схеми потрійної терапії на основі даного антибіотика без попереднього визначення антибіотикорезистентності мікроорганізму в регіонах, де стійкість інфекційного агента до кларитроміцину перевищує 15-20%.
У зв'язку з істотними регіональними відмінностями в рівні резистентності H. pylori до кларитроміцину в Четвертому Маастрихтському угоді пропонуються різні варіанти схем терапії першої, другої і третьої лінії для регіонів з низькою і високою стійкістю мікроорганізму до кларитроміцину (табл. 1).
Таблиця 1. Сучасні схеми лікування інфекції H. pylori [12]
Регіони з низькою стійкістю H. pylori до
кларитромицину
Осипенко М.Ф. і співавт.
Велика увага в даний час приділяють ефективності послідовної ерадикаційної терапії, яка рекомендована Четвертим Маастрихтським угодою як одна з основних схем ерадикації і є альтернативою класичній потрійної терапії [12]. Основна мета цього варіанту лікування - подолання зростаючої стійкості H. pylori до кларитроміцину. Отже, дана концепція може бути визнана новим стандартом в лікуванні хелікобактеріоза, особливо в країнах з високою резистентністю мікроорганізму до кларитроміцину.
Слід звернути увагу на те, що продовження прийому ІПП після завершення курсу антибактеріальних препаратів обгрунтовано в разі виразки шлунка і ускладненою виразки і не рекомендовано в разі неускладненій виразки дванадцятипалої кишки [12]. Також слід з обережністю призначати схеми з левофлоксацином через швидко зростаючої резистентності мікроорганізму до цього антибіотика - до 42% [15]. Амоксицилін зберігає актуальність як антихелікобактерного препарату, так як резистентність збудника до нього практично не розвивається.
Четвертим Маастрихтським угодою також розроблені рекомендації щодо особливостей використання ерадикації в разі виникнення алергічних реакцій [12]. Так, при наявності вказівок в анамнезі на непереносимість антибіотиків пеніцилінового ряду рекомендовані наступні схеми ерадикації:
- в регіонах з низькою стійкістю H. pylori до кларитроміцину: ІПП + кларитроміцин + метронідазол;
- в регіонах з високою стійкістю до кларитроміцину: ІПП + вісмут Трікалі діцітрат + тетрациклін + метронідазол;
- в якості терапії порятунку в регіонах з низькою стійкістю H. pylori до фторхінолонів рекомендується схема: ІПП + левофлоксацин + кларитроміцин (терапія 2-ї лінії).
До методів підвищення ефективності ерадикаційної терапії, згідно Четвертому Маастрихтською угодою, відносяться [12]:
- використання високих доз ІПП (підвищує ефективність лікування на 6-10%);
- збільшення тривалості терапії до 10-14 днів (підвищує ефективність лікування на 5%);
- використання пробіотиків і пребіотиків - деякі пробіотики і пребіотики продемонстрували багатообіцяючі результати при їх використанні в якості ад'ювантної терапії (знижують частоту побічних ефектів).
Підвищення дози ІПП збільшує концентрацію препарату в крові і, отже, підсилює антісекреторний ефект [18]. При використанні високих доз препаратів цієї групи в схемах ерадикації серйозні побічні ефекти не встигають виникнути в зв'язку з коротким курсом прийому препаратів. Однак збільшення дози антисекреторних препаратів не завжди оптимально з точки зору співвідношення ціна / якість і не зменшує частоту розвитку ускладнень виразкової хвороби - наприклад, кровотечі.
Додаткове використання пробіотиків і пребіотиків у схемах ерадикаційної терапії отримує все більш широке поширення. Згідно Четвертому Маастрихтською угодою, деякі пробіотики і пребіотики продемонстрували багатообіцяючі результати при їх використанні в якості адьювантной терапії (знижують частоту побічних ефектів) [12].
Найбільш перспективним вважається використання в якості додаткових коштів ерадикаційної терапії як Lactobacilli spp. так і Bifidobacterium spp .. які виділяють бактеріоцини, здатні пригнічувати ріст H. pylori і порушувати адгезію мікроба до епітеліальних клітин шлунка. Останні дослідження показали, що додаткове до стандартної ерадикаційної терапії призначення пробіотичних штамів Saccharomyces boulardii, Bacillus subtilis. Enterococcus faecium і Streptococcus faecium покращує комплаентность, знижує частоту і вираженість побічних ефектів (дисбіоз кишечника, антибіотик-асоційована діарея), підвищує ефективність ерадикації мікроба за рахунок прямого антагоністичного впливу на H. pylori і підвищення імунної відповіді організму людини [9, 17].
Згідно з нашими даними, додавання різних пробіотиків до стандартної ерадикаційної терапії сприяє збільшенню ефективної ерадикації на 12-22% (рис. 1).
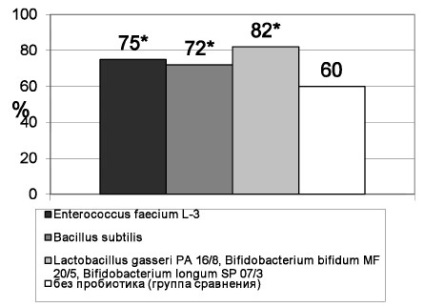
Мал. 1. Порівняльна оцінка ефективності ерадикації Helicobacter pylori у хворих Helicobacter pylori-асоційованими захворюваннями при використанні різних схем терапії (стандартна ерадикація + пробіотики) (* - р<0,05 — различия между группой исследования и группой сравнения статистически достоверны). По оси абсцисс — варианты лечения, по оси ординат — эффективность эрадикации H. pylori, %
Рекомендації російської гастроентерологічної асоціації багато в чому перетинаються з рекомендаціями Четвертого Маастрихтської угоди:
1. Стандартна потрійна терапія першої лінії: ІПП у стандартній дозі 2 рази / добу, кларитроміцин 500 мг 2 рази / добу і амоксицилін 1000 мг 2 рази / добу або метронідазол 500 м г 2 рази / добу. З можливим використанням заходів щодо підвищення ефективності терапії:
a. Призначення двічі на добу подвоєною дози ІПП.
b. Збільшення тривалості терапії з 7 до 10-14 днів.
c. Додавання до стандартної потрійної терапії вісмуту Трікалі діцітрата.
d. Додавання до стандартної потрійної терапії пробіотика Saccharomyces boulardii.
e. Детальний інструктаж пацієнта і контроль за ним для забезпечення точного дотримання призначеного режиму прийому лікарських засобів.
2. Квадротерапії з препаратом вісмуту в якості терапії першої або другої лінії: вісмуту Трікалі діцітрат 120 мг 4 рази / добу + ІПП в стандартній дозі 2 рази / добу + тетрациклін 500 мг 4 рази / добу + метронідазол 500 мг 3 рази / добу протягом 10 днів.
3. Потрійна терапія з левофлоксацином в якості терапії другої лінії: ІПП у стандартній дозі 2 рази / добу + левофлоксацин 500 мг 2 рази / добу + амоксицилін 1000 мг 2 рази / добу 10 днів.
4. Послідовна терапія рекомендується як альтернативний варіант лікування: перші 5 днів ІПП в стандартній дозі 2 рази / добу + амоксицилін 1000 мг 2 рази / добу, а в наступні 5 днів - ІПП в стандартній дозі 2 рази / добу + кларитроміцин 500 мг 2 рази / добу + метронідазол або Тинідазол 500 мг 2 рази / добу.
5. Як варіант чотирикомпонентної схеми обговорюється можливість призначення ІПП в стандартній дозі 2 рази / добу + амоксицилін 1000 мг 2 рази / добу + кларитроміцин 500 мг 2 рази / добу + метронідазол або Тинідазол 500 мг 2 рази / добу.
Звертає на себе увагу акцентування на використанні схем ерадикації на основі препаратів вісмуту або додавання препаратів вісмуту до стандартної терапії [6]. Це пов'язують з унікальними багатогранними властивостями вісмуту: власне антихелікобактерну дію, цитопротективний ефект і позитивний вплив на якість послеязвенного рубця, відсутність первинної та відсутність формування вторинної резистентності мікроорганізму, попередження підвищеного зростання умовно-патогенної мікрофлори на фоні прийому антибіотиків (кишковий антисептик), профілактика розвитку антибіотико -ассоціірованной діареї. Крім того, додавання препаратів вісмуту до терапії першої лінії може зберігати високу ефективність ерадикації навіть при резистентних штамах. В цьому випадку не потрібно моніторинг зростаючої резистентності до кларитроміцину і вісмут-яка містить квадротерапія може компенсувати відсутність нових, альтернативних антибіотиків [13]. Також препарати вісмуту можуть стимулювати зворотний розвиток атрофії слизової оболонки шлунка, що є вкрай важливим щодо профілактики раку шлунка [1-3].
Перша лінії антигелікобактерної терапії
Перший варіант: один з ІПП в стандартній дозі (омепразол 20 мг, лансопразол 30 мг, пантопразол 40 мг, езомепразол 20 мг, рабепразол 20 мг 2 рази на день) і амоксицилін (1000 мг 2 рази на день) в поєднанні з кларитроміцином (500 мг 2 рази на день) або джозаміцину (1000 мг 2 рази на день) або ніфуратель (400 мг 2 рази на день) протягом 10-14 днів.
Другий варіант (чотирьохкомпонентної терапія): препарати, що використовуються при першому варіанті (один з ІПП в стандартній дозі, амоксицилін в поєднанні з кларитроміцином або джозаміцину, або Ніфуратель) з додаванням четвертого компонента - вісмуту Трікалі діцітрата 120 мг 4 рази на день або 240 мг 2 рази в день тривалістю 10-14 днів.
Третій варіант (при алергії до препаратів пеніцилінового ряду): класична квадротерапія. Один з ІПП в стандартній дозі, вісмуту Трікалі діцітрат по 120 мг 4 рази на день, метронідазол по 500 мг 3 рази на день, тетрациклін 500 мг 4 рази на день протягом 10-14 днів.
А. Вісмуту Трікалі діцітрат по 120 мг 4 рази на день (або 240 мг 2 рази на день) за 30-40 хвилин до прийому їжі і на ніч протягом 28 днів. При наявності больового синдрому - короткий курс ІПП.
Б. Один з інгібіторів протонної помпи в стандартній дозі в поєднанні з 30% водним розчином прополісу (100 мл двічі на день натщесерце) протягом 14 днів.
В. Один з ІПП в стандартній дозі в поєднанні з лужною вуглекислої хлоридной-гідрокарбонатної натрієвої або хлоридної-натрієвої питної мінеральною водою (по 150-200 мл тричі на день за 90 хвилин до прийому їжі в дегазувати і підігрітому до 38 ° C вигляді) і пробіотиками, що містять деякі штами Lactobacillus acidophilus і Bifidobacterium spp. в стандартних дозах протягом одного місяця (прим. прийом лужної вуглекислої хлоридной-гідрокарбонатної натрієвої або хлоридної натрієвої питної мінеральної води протягом одного місяця можливий і в якості ад'ювантної терапії до стандартної ерадикаційної схемою).
Г. Один з інгібіторів протонної помпи в стандартній дозі в поєднанні з пробіотиками, що містять деякими штами Lactobacillus acidophilus і Bifidobacterium spp. в стандартних дозах протягом одного місяця.
П'ятий варіант (при наявності атрофії слизової оболонки шлунка з ахлоргидрией, підтвердженої при внутрішньошлункової рН-метрії): амоксицилін (1000 мг 2 рази на день) в поєднанні з поєднанні з кларитроміцином (500 мг 2 рази на день), або Ніфуратель (400 мг 2 рази в день), або джозаміцину (1000 мг 2 рази на день) і вісмуту Трікалі діцітрат (120 мг 4 рази на день або 240 мг 2 рази на день) тривалістю 10-14 днів.
Друга лінія антигелікобактерної терапії
Перший варіант (класична квадротерапія): один з ІПП в стандартній дозі, вісмуту Трікалі діцітрат по 120 мг 4 рази на день, метронідазол по 500 мг 3 рази на день, тетрациклін 500 мг 4 рази на день протягом 10 14 днів.
Другий варіант: один з ІПП в стандартній дозі, амоксицилін (500 мг 4 рази на день або 1000 мг 2 рази на день) в поєднанні з нітрофурановие препаратом: Ніфуратель (400 мг 2 рази на день) або фуразолідон (100 мг 4 рази на день ), і вісмуту Трікалі діцітрат (120 мг 4 рази на день або 240 мг 2 рази на день) тривалістю 10-14 днів.
Третій варіант: один з ІПП в стандартній дозі, амоксицилін (500 мг 4 рази на день або 1000 мг 2 рази на день), левофлоксацин (500 мг 2 рази на день) протягом 10-14 днів.
Третя лінія антигелікобактерної терапії
При відсутності ерадикації Helicobacter pylori після лікування препаратами другої лінії рекомендується підбір терапії тільки після визначення чутливості Helicobacter pylori до антибіотиків.
Звертає на себе увагу, що згідно з П'ятому Московській угоді, в схемах терапії як першої, так і другої лінії, високоефективним є використання препарату нітрофуранового ряду - ніфурателю в якості альтернативи метронидазолу (резистентність мікроорганізму до метронідазолу становить 50-80%) [7]. Застосування Макмірора також актуально в разі поєднання хелікобактеріоза і лямбліозу, що в сучасній гастроентерологічній практиці зустрічається досить часто [5].
Таким чином, своєчасна і адекватна ерадикаційної терапії відповідно до новітніх міжнародними і російськими рекомендаціями є запорукою успіху у відновленні здоров'я багатьох людей і вважається ефективним фактором профілактики раку шлунка. Для забезпечення максимальної її ефективності необхідний індивідуальний підхід до кожного пацієнта, інфікованого H. pylori.
Складну багатокомпонентну антихелікобактерну терапію необхідно призначати строго за показаннями, пояснювати пацієнтам важливість одночасного і курсового прийому всіх складових лікування, а крім того вчасно проводити оцінку ефективності ерадикації (через 1,5- 2 місяці після закінчення терапії), бажано неінвазивними методами [4, 11] . Інфіковані H. pylori хворі з атрофічним гастритом і виразковою хворобою підлягають диспансерному спостереженню з метою раннього виявлення можливих ускладнень виразкової хвороби, а також канцеропревенціі.