Однак через великих габаритів і щодо малого ресурсу електронних компонентів того часу, розвиток кардіостимуляторів було заморожено на десятиліття. Прилад в його сучасному розумінні був створений лише в 1958 році шведськими вченими і отримав назву Siemens-Elema. З тих пір конструкція і принцип роботи кардіостимуляторів щорічно удосконалюються - пристрої стають більш функціональними, надійними і довговічними.
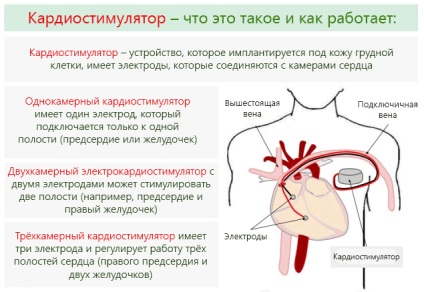
Призначення і пристрій приладу

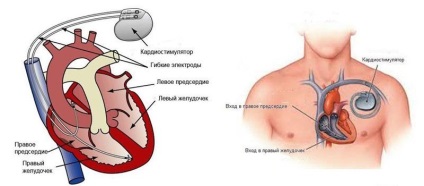
Конструкція приладу включає:
- Корпус - служить для розміщення внутрішніх елементів кардіостимулятора і їх ізоляції від тканин організму.
- Блок управління і зв'язку - необхідний для координації роботи модулів, обміну інформацією з контрольно-діагностичними приладами.
- Блок пам'яті - зберігає статистичну інформацію про роботу приладу.
- Блок датчиків - здатний виявляти зміни в роботі серця і коригувати дії кардіостимулятора.
- Робочий блок - формує і передає на серце електричні імпульси.
- Батарея - служить джерелом харчування для інших елементів кардіостимулятора, забезпечується механізмами економії енергії і відключення небазових функцій при падінні заряду нижче порогового рівня.

Функції кардіостимулятора полягають в сприйнятті власного ритму серця, виявленні пауз і інших збоїв в його роботі і усунення цих збоїв шляхом формування імпульсів і передачі їх до відповідних камерам серця. Якщо власний ритм стабільний і відповідає потребам організму, імпульси не генеруються. Опціональною можливістю деяких високотехнологічних стимуляторів є попередження аритмії, тахікардії та інших порушень за рахунок спеціальних програм роботи.
Які бувають електрокардіостимулятори

Залежно від них виділяють:
- Однокамерні кардіостимулятори - впливають на одне передсердя або один шлуночок;
- Двокамерні - впливають на передсердя і шлуночок одночасно;
- Трикамерні - впливають на обидва передсердя і один з шлуночків;
- Кардіовертери-дефібрилятори (ІКД, ІКВД) - застосовуються в разі високого ризику повної зупинки кровообігу.
Зрозуміти, в яких випадках слід використовувати конкретну модель кардіостимулятора, допоможе його буквений код, що враховує конструктивні особливості і функціонал приладу.
Він включає 3-5 букв латинського алфавіту, які, в залежності від порядкового номера в маркуванні, вказують на:
- Стимулюється приладом камеру.
- Детектіруемих приладом камеру.
- Характер відповіді серця на імпульс.
- Параметри частотної адаптації приладу.
- Вид відповіді приладу на тахікардію.
Основні літери, які використовуються в маркуванні кардіостимулятора, являють собою перші літери англійських слів: Atrium (передсердя), Ventricle (шлуночок), Dual (два, обидва), Single (один), Inhibition (придушення), Triggering (стимулювання), Rate-adaptive (частотна адаптація). Кінцевий код, яким маркуються види кардіостимуляторів, може виглядати так: AAI, VVIR (він же - Пекс), DDDR і т. П.
Розглядаючи класифікацію ИВР, не можна обійти стороною тимчасовий кардіостимулятор. Він являє собою зовнішній прилад, який підключається до серця хворого реаніматологом в разі раптового припинення природною серцевої діяльності або частих небезпечних непритомності.
Показання до установки
Найбільш поширеними захворюваннями серця, при яких рекомендується установка кардіостимулятора, є:
- аритмія;
- Синдром слабкості синусового вузла;
- Атріовентрикулярна блокада.
Аритмії можуть бути викликані різними причинами, але найбільш поширеними є:
- Ішемічні хвороби серця;
- Серцева недостатність;
- Кардіоміопатія і міокардіди;
- Пороки серця (як вроджені, так і придбані);
- Пролапс мітрального клапана;
- Токсичні впливи, в тому числі - куріння, алкоголізм, вживання наркотичних речовин;
- Змішані впливу, які проявляються миготливою аритмією передсердь або шлуночків (ЧСС зростає до 250 уд / хв. І більше).
Кардіостимулятор імплантується не в усіх випадках. Деякі порушення дозволяють обійтися без хірургічного втручання, впливаючи на джерело проблеми медичними препаратами або іншими факторами.
Синдром слабкості синусового вузла (Протипоказання) відображає порушення в роботі синоатриального механізму управління ритмом серцевих скорочень.
До аритмій і блокад, пов'язаним з Протипоказання, відносяться:
- Падіння мінімальної ЧСС до 40 уд / хв. і нижче, а ЧСС під навантаженням - до 90 уд / хв. і нижче;
- Паузи між скороченнями, що перевищують 2,5 секунди;
- Чергування брадикардії і тахікардії;
- Виражена синусова брадикардія;
- Брадісістоліческая митральная аритмія;
- «Міграція» предсердного водія;
- Синоаурикулярная блокада і ін.
Згідно з різними джерелами, Протипоказання зустрічається у 6% -25% людей, які звернулися за допомогою до кардіологів. Більшості з них рекомендується установка кардіостимулятора.
Атріовентрикулярна блокада (АВБ) свідчить про порушення провідності імпульсів від передсердь до шлуночків, що призводить до порушення серцевого ритму і гемодинаміки.
Виділяють три ступені атріовентрикулярної блокади:
- Неповна провідність. Чи означає, що електричний імпульс проводиться повільніше, ніж зазвичай. Не потребує лікування, однак може призвести до виникнення АВБ 2-й і 3-го ступенів. Перша ступінь не стосується випадків, коли ставлять кардіостимулятор.
- Провідність деяких імпульсів. Проявляється нападами слабкості, потемніння в очах, іноді - втратою свідомості. Лікування АВБ другого ступеня найчастіше пов'язано із застосуванням медичних препаратів, хоча іноді рекомендується імплантація кардіостимулятора.

- Повна непроводімость. При АВБ третього ступеня шлуночки скорочуються вкрай рідко, що призводить до частих і тривалим втрат свідомості а іноді - до раптової зупинки серця (серцевої смерті). При виявленні такого захворювання кардіостимулятор встановлюється негайно.
Протипоказання
Ми розглянули свідчення установки стимулятора, залишилося розібратися, в яких випадках кардиостимуляция може бути небезпечна.
- Пацієнтам, які мають проблеми зі згортанням крові;
- Пацієнтам з надмірною вагою;
- Пацієнтам, постійно приймають певні види медикаментів;
- Особам, що страждають від психічних розладів;
- Особам, які мають шкідливі звички і не позбавляє від них.
Ще кілька років тому існували також протипоказання за віком, проте сьогодні поставити прилад можуть і дитині, і літній людині.

особливості операції
Операція по установці кардіостимулятора відноситься до малих операційних втручань і проводиться в рентгенологічної операційної. Першим етапом є визначення місця установки.
Найпоширенішими варіантами є:
- Ліва підключична область - для правшів, лівшів з ушкодженнями тканин правого боку грудей;
- Права підключична область - для лівшів, правшів з ушкодженнями тканин лівого боку грудей;
- Інші місця, з'єднані венами з камерами серця - якщо класичні варіанти з якої-небудь причини неможливі.
Подивимося, як проходить операція. Алгоритм зазвичай включає наступну послідовність дій:
- Дезінфекція та ведення місцевого наркозу (по ряду причин загальний наркоз під час постановки кардіостимулятора не використовують).
- Розсічення підшкірно-жирової клітковини, в разі необхідності - м'язової тканини.
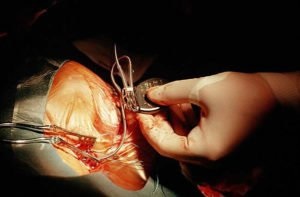
- Виділення латеральної вени руки або іншої підходящої вени.
- Проведення електродів через вену з одночасним рентгенологічним контролем процесу.
- Перевірка правильності підключення електродів за допомогою зовнішнього контрольно-діагностичного устаткування.
- Фіксація електродів в вені.
- Підготовка ніші для приладу в наміченої області.
- Підключення кардіостимулятора до електродів.
- Зашивання розрізу.
- Післяопераційні обробка рани.
Досвідченому хірурга на все це вистачить 20-30 хвилин, однак при нетиповому місці установки або підключенні відразу декількох камер час проведення хірургічного втручання може збільшитися.
Вартість установки приладу
Однозначної відповіді на питання про те, скільки коштує така операція, немає - все залежить від репутації і розцінок клініки, особливостей застосовуваних в ній технологій. У московських клініках здоров'я серця вартість операції складе від 100 до 600 неоподатковуваних мінімумів доходів громадян, в Санкт-Петербурзі ціна коливається - від 60 до 300 тисяч. Провінційні клініки готові виконати роботу за 25-100 тисяч рублів.
Але важливо розуміти, що ці суми враховують тільки установку приладу. За сам кардіостимулятор знадобиться заплатити ще 2500-10000 доларів.
Пацієнти, які лікуються за квотою, можуть отримати повний комплекс послуг за 3500-5000 доларів.
Пацієнтам з серйозними порушеннями серцевого ритму, які мають загальне медичне страхування, кардіостимулятор встановлюють безкоштовно.
Як жити з кардіостимулятором?
Зазвичай призначають наступну послідовність відвідувань:
- Через три місяці після встановлення кардіостимулятора.
- Через шість місяців після першого постоперационного відвідування.
- Раз в шість-дванадцять місяців за домовленістю з лікарем для планового огляду.
- Позапланово - у випадках відчуття електричних розрядів, повернення симптомів хвороби, появи ознак запалення в місці установки приладу.
- Після закінчення заявленого виробником терміну служби кардіостимулятора (зазвичай він становить 6-15 років).
Як і всякий імплантований медичний прилад, кардіостимулятор має свої плюси і мінуси. Про плюси, тобто позитивний вплив приладу на роботу серця і організму в цілому вже було сказано чимало. Але важливо пам'ятати, що жити з кардіостимулятором після операції - значить проявляти увагу до деталей, які раніше здавалися несуттєвими.
Доведеться утриматися від таких видів робіт і дій:
- Сильне фізичне навантаження на плечовий пояс;
- Знаходження поблизу високовольтних ЛЕП, потужних трансляторів бездротового зв'язку;
- Перевірка металодетектором і проходження через магнітні рамки в аеропорту, магазинах;
- Проведення МРТ, літотрипсії, фізіопроцедур, а також УЗД в безпосередній близькості від місця установки приладу.
Рекомендується також не тримайте телефон близько до приладу фотоапарат, плеєр і іншу портативну електроніку. В іншому пацієнти з кардіостимулятором живуть повним життям, рятуючи від проблем, пов'язаних з порушенням ритму серця.
В яких випадках потрібна заміна приладу і як вона проводиться?
Під час планового відвідування лікаря проводиться діагностика кардіостимулятора і, при необхідності, його перепрограмування. Однак в ряді випадків може знадобитися заміна приладу.
До таких випадків відносяться:
- Закінчення гарантійного терміну служби;
- Низький залишковий заряд батареї;
- Виникнення непереборних несправностей.
Окремим випадком є заміна стимулятора для установки більш сучасною і функціональної моделі. Процес заміни кардіостимулятора схожий з процесом його установки, також проводиться під місцевою анестезією. В ході операції контролюється стан електродів і, в разі необхідності, встановлюються нові.