Програма обстеження хворого до операції, крім традиційних загальноприйнятих методів, включає в себе спеціальні рентгенологічні, радіоізотопні методи, методики радіонуклеідная діагностики, а також радіоіммуновізуалізацію первинної пухлини і її метастазів.
В основі гематогенного метастазування раку лежить процес емболізації раковими клітинами венозних шляхів відтоку з органів, уражених пухлинним процесом. Проникнення пухлинних клітин в венозні судини відбувається, в основному, в результаті інвазії і руйнування пухлиною стінки судини. У зв'язку з тим, що основна маса венозної крові по системі нижньої і верхньої брижових вен надходить у ворітну вену, основний локалізацією віддалених метастазів у хворих на колоректальний рак є печінку.
Ультразвукове дослідження
До недавнього часу вважалося, що оглянути органи, що містять газ, не можна, оскільки вони повністю відображають ультразвукові хвилі. Однак з розвитком ультразвукової техніки і розробкою нових методик дослідження з'явилася можливість візуалізації товстої кишки.
В даний час існує дві методики УЗД ободової і прямої кишки:
• УЗД через передню черевну стінку:
- ободової кишки без підготовки;
- ободової кишки з наповненням (ультразвукова іригоскопія);
- прямої кишки при добре наповненому сечовому міхурі.
- товстої кишки за допомогою ультразвукового колоноскопа;
- прямої кишки з використанням ректального (ендоректальний ультрасонографія), а в окремих випадках - вагінального датчика.
Підготовка до УЗД залежить від застосовуваної методики. Обстеження ободової кишки через передню черевну стінку проводиться натщесерце, без попередньої підготовки, при дослідженні прямої кишки потрібне гарне наповнення сечового міхура. Для проведення внутрішньопорожнинного дослідження необхідно гарне очищення товстої кишки, а при ультразвукової ирригоскопии - додаткове введення 2 л фізіологічного розчину. Ендоректальний ультрасонографию рекомендується виконувати тільки після пальцевого дослідження прямої кишки і ректороманоскопії.
УЗД знайшло широке поширення для оцінки ступеня поширення пухлинного процесу. Воно засноване на принципі реєстрації відбитої ультразвукової хвилі від кордонів розділу тканин відрізняються по щільності і будовою. Володіючи високою роздільною здатністю і інформативністю, ультразвукове дослідження є практично нешкідливим діагностичним методом, що дозволяє візуалізувати пухлинні вузли розмірами 0,5-2,0 см. Метод дозволяє виконати прицільну тонкоголкової черезшкірну пункцію осередкового освіти. Крім того, може бути використаний интраоперационно, що значно збільшує інформативність.
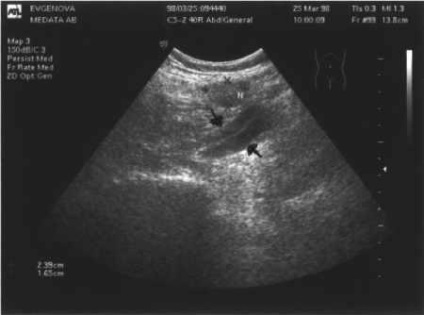
Ультрасонограмма метастазу раку прямої кишки в клубові лімфовузли зліва. Між стрілками загальні клубові судини; N - збільшений лімфовузол розміром 1,6х2,4 см
При раку ободової кишки виявляється локальний ділянку з нерівномірно потовщеною до 0,8 - 3,0 см стінкою, представлений сигналами зниженою і середньої інтенсивності. При зіставленні даних УЗД і патогістологічного дослідження операційного препарату будь-якої залежності між товщиною стінки, отриманої при ультрасонографії, і глибиною інфільтрації стінки встановити не вдається через екзофітного зростання пухлини. Винятком є сигмовиднакишка; при раку сигмоподібної кишки з товщиною стінки 10 - 17 мм пухлина інфільтрує всі шари стінки кишки, а при товщині більш 17 мм проростає в навколишню клітковину. З великою вірогідністю можна говорити про проростання раку в паранефральную клітковину і про зв'язок пухлини з прилеглими органами (петлі тонкої кишки, печінка, селезінка) при локалізації освіти в висхідному і низхідному відділах ободової кишки. При комірчастої структурі пухлини слід думати про перифокальнезапалення. Однак пухлина ободової кишки може залишитися недіагностованою, якщо має невеликі розміри (1 - 4 см в діаметрі) і неглибоко инфильтрирует кишкову стінку (до м'язового шару). Метастази раку ободової кишки в брижових ЛУ дана методика виявити не дозволяє, однак визначаються віддалені метастази в печінку і парааортальной зону.
Ультрасонографическое картина раку прямої кишки характеризується змінами товщини, структури і зовнішнього контуру стінки. У всіх хворих відзначається локальне потовщення стінки кишки, відповідне протяжності пухлини, від 10 мм і більше в залежності від ступеня інфільтрації кишкової стінки пухлиннимпроцесом. При зіставленні даних патогістологічного дослідження і ультрасонографії встановлено, що при товщині стінки 10 - 11 мм пухлина інфільтрує м'язовий шар, 13 - 14 мм - проростає всі шари кишкової стінки, а при товщині більше 15 мм вростає в навколишню клітковину. Структура стінки прямої кишки при раковому ураженні порушується, зникає її двухслойность, вона представлена сигналами середньої інтенсивності. Зовнішній контур стінки кишки нерівний за рахунок нерівномірного проростання пухлини в навколишню клітковину. На місці розташування новоутворення просвіт кишки не виявляється. Точність доопераційної діагностики глибини проростання пухлиною кишкової стінки становить 82%.
При проростанні раку прямої кишки в сусідні органи має місце справжнє старанність пухлини до ураженої ділянки, тобто відсутня межа між ними. Слід зазначити, що при інфільтрації пухлиною стінки сечового міхура під час спорожнення його ультразвукова картина не змінюється. Проростання пухлини в сечовий міхур або піхву проявляється потовщенням стінки органу. Однак, як показує наш досвід, в окремих випадках потовщення стінки сечового міхура можливо не тільки за рахунок інвазії, а й внаслідок перифокального запалення. Точність діагностики проростання пухлиною сусідніх органів становить 90,5%.
У всіх хворих на рак прямої кишки, ускладненим перифокальним запаленням, при УЗД відзначається потовщення стінки від 17 мм і більше. Структура пухлини при цьому змінюється за двома типами: I тип - структура пухлини однорідна, представлена сигналами низької інтенсивності - виявлено у 21,7% хворих; II тип - структура пухлини неоднорідна, мозаїчна, можуть спостерігатися поодинокі порожнинні освіти - виявлено у 69,6%; у 8,7% хворих змін структури новоутворення не виявлено. Відзначається зниження щільності пухлини за даними гістограм в порівнянні з контрольною групою до 12,8 ± 0,9 од. (р <0,001), плотность опухоли в контрольной группе составляет 25,2 ± 1,5 ед.
У зв'язку з анатомо-топографічним будовою і розташуванням печінки, гарне поширення в ній ультразвуку обумовлює високу інформативність дослідження. Важливим є той факт, що ехотомографія допомагає визначити не тільки характер патологічних змін в печінці, а й встановити локалізацію і глибину залягання вогнищевих змін. При виконанні ультразвукової томографії представляється можливість отримати пошарове зображення внутрішньої структури печінки без попереднього її контрастування і виявити патологічні об'ємні утворення або дифузні зміни. Для оцінки результатів лікування і порівняння даних ультразвукової томографії в процесі терапевтичного впливу важливим є той факт, що дослідження можливо повторювати досить часто без шкоди для організму хворого.
Підготовка для УЗД органів черевної порожнини:
За 2-3 дні до дослідження необхідно виключити з раціону харчові продукти, що сприяють газоутворення (сирі фрукти і овочі, чорний хліб, молоко, газована вода та ін.). При схильності до метеоризму ( "здуття живота") бажаний прийом ентеросорбентів. Дослідження проводиться натще (зазвичай в ранкові години після нічного голодування). Неприпустимо проведення УЗД після гастроскопії або колоноскопії.
Підготовка для УЗД органів малого таза:
Для якісного дослідження органів малого таза необхідно наповнити сечовий міхур (зазвичай потрібно випити 1 л негазованої рідини за 1 годину до дослідження). Для проведення ТВУЗІ (трансвагинального дослідження) підготовки не потрібно.