6.9. Запальні кореневі кісти щелеп
Одонтогенні запальні киць-ти щелепних кісток виникають внаслідок ускладненого карієсу. Їх розвиток пов'язаний з нееффектів-ним лікуванням хронічних форм пульпіту і періодонтиту молочних і постійних зубів, перш за все молярів. У дітей зустрічаються годину-то, в основному у віці 7-12 років, причому у хлопчиків частіше, ніж у де-вочек. У дитячому віці в 90% випадків вони локалізуються в облас-ти молочних молярів або першого постійного моляра. На нижній щелепі вони розвиваються частіше, ніж на верхній. Це знаходиться в прямій залежності від ураження каріозним процесом нижніх мо-лочних молярів. В останні роки у 12,5% дітей кісти проявляються з 4-5-річного віку. У залежно-сті від локалізації кісти період її безсимптомного течії (до по-явища клінічних ознак) може тривати від кількох місяців до 1-2 років і більше. У 33% дітей кісти верхньої щелепи про-є в 12-15 років.
П
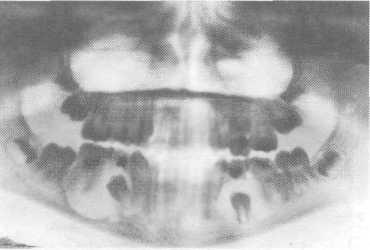
Мал. 6.31. Запальні кореневі кісти нижньої щелепи.
Кіста верхньої щелепи зростає в бік найменшого опираючись-ня кісткової тканини і деформує дно верхньощелепної пазухи. В од-них випадках кіста зміщує дно па-зухі не більше ніж на 1/3 і майже не деформує її порожнину, що визна-виділяється її приляганням до верхньо-щелепної пазухи. Це буває при кістах малого розміру - діаметром 1-2 см. Кіста діаметром 2,5 см і більше відтісняє верхньощелепну пазуху на 1/2 і більше її розміру; звужує її порожнину, але не на-рушає цілості дна пазухи. Одонтогенні запальні кісти або прилягають до пазусі, або від-тісняться її. Ця ознака располо-вання кіст на верхній щелепі визначає вибір методу оперативно-ного лікування (рис. 6.32, а, б).
Клінічна картина. Найбільш часто буває безсимптомне тече-ня. У цих випадках кісту вияв-жива випадково на рентгенограм-ме щелепних кісток. На верхній і нижній щелепах кіста може раз-виваться, проявляючись симптомами доброка-чественной пухлини. При такому клінічному перебігу веду-щим ознакою захворювання є-ється повільне і безболісне збільшення кістки в обсязі. Деформівні-мировалось ділянку кістки покритий незміненою за кольором слизовою оболонкою, судинний малюнок по-останньої може бути кілька під-черкнути. У місці найбільш Вира-женного здуття кістки розташовуючись-ються один або два зруйнованих або лікованих зуба, коріння яких проектуються в кістозну порожнину. При кісті великого розміру кост-ва стінка щелепи стоншується і при пальпації відчувається її по-датлівость. Симптом пергаментно-го хрускоту у дітей зустрічається рідко, що можна пояснити еластично-стю кісткової тканини зростаючих че-Люст.
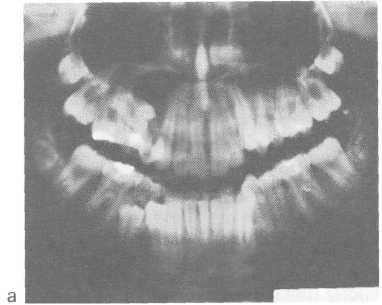
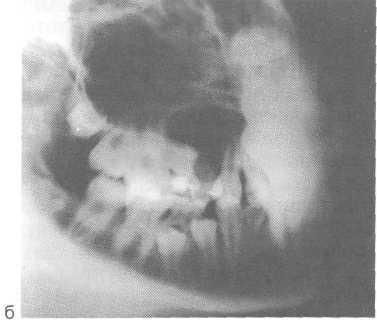
Мал. 6.32. Запальна коренева кіста верхньої щелепи, відтісняють верхньощелепну пазуху. а - ортопантомограмма; б - рентгенограм-ма верхньої щелепи в другій косою боко-вої проекції.
Клінічна картина при нагнися-еніі порожнини кісти нагадує гострий гнійний періостит. У та-ких випадках діагноз можна поста-вити в момент хірургічного розтину гнійника, коли інстру-мент проникає в кістозну по-лость. На верхній щелепі нагнися-ение кісти також може опору-тися клініко-рентгенологічними симптомами гострого пе-ріостіта, остеомієліту, рідко - ознаками гаймориту.
Рентгенологічне дослідження щелепних кісток є веду-щим діагностичним методом. На рентгенограмі коренева кіста являє собою округлий вогнище розрідження кістки з чіткими конт-рами. Порожнина кісти гомогенна за рахунок ексудату. Кость, навколишнє кісту, має зону репаративного остеогенезу, особливо виражено-го при нагноившейся кісті, що яв-ляется захисною реакцією. Корті-кальний шар кістки стоншується і деформується, повторюючи контури вогнища деструкції. Безперервність кортикального шару може наруша-ться при великому розмірі кісти. При кореневих кістах, відтісняють зачаток постійного зуба, вид-на лінія кортикальной пластини кістки, що обмежує зону росту зміщеного зуба; коронка його мо-же бути включена в кістозну по-лость. При гострому запаленні і нагноєнні кісти ділянку розріджена-ня кістки закритий щільною тінню, його контури нечіткі. Найбільш інформативним методом дослід-вання кіст є ортопантомограмма. При кістах верхньої щелепи вона повинна поєднуватися з кон-тактний рентгенограммой щелепи в бічній проекції. Контактні внутріротова рентгенограми для діагностики кіст неінформа-тивно.
Діагностика. Діагноз кореневих кіст встановлюють на підставі зіставлення даних клінічно-го і рентгенологічного обстежень-ваний. В окремих випадках вироб-водять пункцію кісти і досліджуваних-ють пунктат. Важко поставити пра--Вільний діагноз при нагноившейся-ся кістах верхньої щелепи. Такі кісти доводиться дифференциро-вать від доброякісних опухо-лей, остеомієліту і гаймориту.
Лікування. Використовують общепром-нятие методи хірургічного ліку-ня - цистотомії і цистектомії. Вибір методу залежить від віку дитини, локалізації і розміру кісти.
При молочному прикусі і в пери-од зміни зубів завданням оперативно-ного втручання є ство-ня умов для зупинки зростання кісти і регенерації кісткової тканини при збереженні розвиваються по-постійних зубів. При кореневих кістах нижньої щелепи, що розвилися від молочних зубів, хворим про-водять цистотомії на верхній щелепі тільки при кістах невеликі-шого розміру (діаметром 1,5 см). Цистотомія показана також дітям старшого віку при розвитку кісти від постійного зуба, якщо в по-лость кісти проектуються коріння сусідніх зубів. При кістах від постійних зубів верхньої і нижньої щелеп проводять цистектомії з резекцією верхівки кореня після відповідної підготовки зуба (при діаметрі кісти не більше 1,5 см), тобто як у дорослих. Цістото-мию зазвичай здійснюють в Амбу-латорних умовах під місцевим або загальним знеболенням.
Цистектомія показана в будь-якому віці при кістах верхньої че-щелепи, відтісняють верхнече-люстную пазуху. У таких випадках цистектомії поєднують з ради-кальной операцією на верхнече-люстной пазусі. Дитину госпітов-лизируют. Операцію проводять під ендотрахеальним наркозом.
Прогноз сприятливий. У біль-шинства хворих після цистотомії спостерігається виконання по-слеопераціонного дефекту кістковою тканиною. Постійні зуби, Оттесена-ненние кістою або проникли в порожнину кісти, продовжують роз-тися, прорізуються і займають нормальне місце в зубному ряду. Виправлення положення таких зу-бов відбувається під впливом са-морегуляціі прикусу або ортодонтичного лікування. Можуть спостерігаючи-ться структурні зміни твер-дих тканин зубів у формі місцевої гіпоплазії (зуби Турнера). Після цистектомії з радикальної гайморотомія утворюється дефект зубно-го ряду внаслідок видалення зачатий-ков зубів. У цих випадках не обходи-мо протезування.
Профілактика. Для того щоб попередити утворення кіст, які не-обходимо приймати рішення про своєчасному видаленні нееффек-тивно лікувалися молочних зубів, здійснювати спостереження за дитин-ком протягом 1 року після їх ліку-ня з приводу хронічного куль-пита або періодонтиту з кратно-стю 1 раз в 6 міс з обов'язковим рентгенологічним контролем. Критичний вік для визначення показань до операції видалена-ня молочного зуба 6-7 років. Для розпізнавання кіст в період їх безсимптомного розвитку целесо-образно у дитини у віці 9-10 років встановлювати характер прорі-зиванія премолярів (порядок, синхронність). При встановленні порушення термінів прорізування зубів необхідно провести рентген--нологіческое дослідження, кото-рої дозволить виявити запальних-ву кісту, коли вона буде диамет-ром не більше 1,5 см, виявити також резидуальні кісти (їх буває близько 30%) або встановити дру -гую причину порушення прорізи-вання постійних зубів.