Антитиреоїдної ЗАСОБИ (грецький anti- проти + thyreoeides щитовидний) - сполуки різної хімічної природи, що знижують функцію щитовидної залози. За хімічною будовою антитиреоїдні кошти класифікують наступним чином:
1) препарати йоду (неорганічні і органічні);
2) препарати тіосечовини, що містять групу
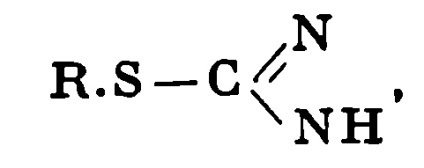
3) препарати аніліну, заміщеного в параположении сульфаніламідами або в метаположеніі фенолом (містять радикал);
5) перхлорат калію.
Механізм дії антитиреоїдних засобів різний і залежить від їх хімічної структури.
препарати йоду
Препарати йоду безпосередньо впливають на тиреоїдний епітелій, специфічною особливістю якого є захоплення і концентрація йоду для біосинтезу тиреоїдних гормонів - тироксину і трийодтироніну. Уже через 10-15 секунд після введення в організм йод вибірково накопичується в апікальній частині тиреоїдного епітелію і в колоїді. Накопичення йоду вище норми викликає зниження синтезу тиреоїдних гормонів. Порушується здатність щитовидної залози захоплювати йод крові, кількість органічного (пов'язаного з білком) йоду в щитовидній залозі знижується, утруднюється перехід тиреоїдних гормонів з залози в кров.
Одночасно препарати йоду пригнічують секрецію тиреотропного гормону, що в свою чергу призводить до зменшення синтезу гормонів щитовидної залози. Введені з лікувальною метою препарати йоду викликають зменшення розмірів щитовидної залози, придушення її функції і відповідні зміни в клінічній картині хвороби.
Препарати неорганічного йоду застосовуються у вигляді «Мікройод», що призначається в таблетках (0,0005 г чистого йоду і 0,005 г йодиду калію), або розчину Люголя (1 частина йоду, 2 частини йодиду калію і 17 частин води). Мікройод призначається курсами по 20 днів з 10-денними перервами з розрахунку 2 пігулки в день або по 10 крапель розчину Люголя 2 рази на день. Число курсів лікування залежить від клінічного ефекту і зазвичай не перевищує 3-4.
Органічні препарати йоду - дийодтирозин (див. Йодтірозінов) і його ізомер бетазін (див.) - застосовуються при дифузному токсичному зобі і гіпертиреоїдних формах ендемічного і спорадичного зоба по 0,05 г в таблетках 2-3 рази на день, курсами по 20 днів з 10-20-денними перервами. Їх призначають для передопераційної підготовки хворих дифузним токсичним зобом і попередження тіреотоксіческіх кризів в післяопераційному періоді.
Побічна дія: при підвищеній чутливості до йоду і при тривалому застосуванні препаратів йоду можливі явища йодизму (нежить, кропив'янка, свербіж шкіри, ангіоневротичний набряк, нудота, блювота, пронос, бронхіт, кон'юнктивіт). У хворих ендемічним зобом при передозуванні препаратів йоду іноді спостерігається гіпертиреоз ( «йод-Базедов»), а у хворих дифузним токсичним зобом - посилення явищ тиреотоксикозу.
Протипоказань і до застосування препаратів йоду є: ідіосинкразія до йоду, «йод-Базедов».
Препарати тіосечовини та її похідних
Антитиреоїдні кошти типу тіосечовини проходять через плаценту, а також в молоко матері. Вони легко всмоктуються в кишечнику і швидко надходять в тканини. Протягом доби 40% отриманої дози антитиреоїдних засобів цієї групи виводяться із сечею. Після відміни препаратів функція щитовидної залози швидко відновлюється.
Активність різних антитиреоїдних засобів по тиреостатичних дії різна (табл.).
Препарати тіосечовини і меркаптоімідазолу показані для лікування хворих дифузним токсичним зобом, для передопераційної підготовки таких хворих, а також з метою уточнення діагнозу дифузного токсичного зобу (терапія ex juvantibus).
У клініці застосовуються мерказолил (див.), Метотірін і метилтиоурацил (див.), За кордоном пропилтиоурацил.
Лікування дифузного токсичного зобу проводять препаратами тіосечовини та препаратами меркаптоімідазолу, застосовуючи ударні дози. Для мерказоліла ударна (початкова) доза знаходиться в межах 50-80 мг. Доза препаратів знижується поступово, відповідно до клінічного ефекту. Критеріями зниження дози препаратів тіосечовини є частота пульсу і вага хворого. При відсутності достатнього ефекту на короткий період доза препарату знову повинна бути збільшена. Після досягнення стану ремісії переходять на підтримуючі дози. Якщо стан ремісії зберігається при цих дозах протягом 4 місяців, препарати скасовуються. Стійка ремісія закінчується значним зменшенням розмірів щитовидної залози [В. Р. Клячко, Д. Соломон (D. Solomon) з співавт.]. Зменшення щитовидної залози до нормальних розмірів є основним показником для припинення лікування підтримуючими дозами на тлі ремісії. Середня тривалість лікування дифузного токсичного зобу препаратами тіосечовини і меркаптоімідазолу становить 12-18 місяців. [Обердіссе, Клейн (K. Oberdisse, E. Klein)]. Тривалий сприятливий ефект терапії зберігається у 60-80% хворих.
Ускладнення і побічні дії. При лікуванні антитиреоїдними засобами цієї групи можуть з'являтися токсико-алергічні реакції, зобогенний ефект і медикаментозний гіпотиреоз. Токсико-алергічні реакції проявляються лейкопенией і гранулоцитопенією і іноді призводять до агранулоцитозу. Необхідний постійний контроль за станом білої крові при лікуванні цими препаратами. Крім змін з боку білої крові, можуть відзначатися лихоманка, шкірні реакції, іноді нудота.
Зобогенний ефект пов'язаний з підвищенням тиреотропний активності гіпофіза. Медикаментозний гіпотиреоз носить, як правило, транзиторний характер і є наслідком передозування.
У разі токсико-алергічних реакцій (зміна білої крові) рекомендується призначення антигістамінних препаратів (димедрол, піпольфен), засобів, що стимулюють кровотворення (пентоксил, лейкоген, метацил, нуклеіновокіслий натрій і ін.), Глюкокортикоїдних гормонів.
При повторному зниженні числа лейкоцитів, в тому числі гранулоцитів, необхідно відмінити препарати. Для усунення зобогенних ефекту іноді досить замінити один препарат іншим або призначити тиреоїднігормони.
Протипоказанням до застосування антитиреоїдних засобів цієї групи є захворювання білої крові, загрудинний зоб, зоб великих розмірів, що викликає здавлення стравоходу і дихальних шляхів, вагітність.
Препарати групи похідних аніліну не знайшли застосування в клініці через їх малу ефективність і значною токсичності.
Тіоціанати також в клініці не застосовують через їх токсичності.
Перхлорат калію пригнічує виборчий захоплення йоду щитовидною залозою і тим самим зменшує процес гормонообразованія. У клініці він застосовується рідко, що пов'язано з його невеликою ефективністю і побічними діями (див. Калію перхлорат). Показання до застосування ті ж, що і для препаратів тіосечовини.
Таблиця. Відносна активність окремих антитиреоїдних засобів
Відносна АКТИВНІСТЬ ОКРЕМИХ антитиреоїдної ЗАСОБІВ
* Антитиреоїдної активність тиоурацил прийнята за одиницю.
Бібліографія: Аствуд Е. Б. і Соломон Д. X. Механізми дії анти-тиреоїдних речовин, йодидів і інших інгібіторів щитовидної залози, в кн. Щитовидна залоза, під ред. С. Вернера, пров. з англ. с. 31, Л. 1963 библиогр .; Войткевич А. А. антитиреоїдної дію сульфаніламідів і тіоуреатов, М. 1957; Багатотомне керівництво по внутрішніх хворобах, під ред. E. М. Та-реев, т. 7, с. 62, Л. 1966; Препарати, що застосовуються в ендокринології, під ред. H. Т. Старкова, с. 5 та ін. М. 1969 библиогр .; Туракулов Я. X. Біохімія гормонів щитовидної залози в нормі і при тиреоїдної патології, с. 66, Ташкент, 1962, бібліогр .; Astwood Е. В. Chemical nature of compounds which inhibit function of thyroid gland, J. Pharmacol, exp. Ther. v. 78, p. 79, 1943; він же, Mechanisms of action of various antithyroid compounds, Ann. N. Y. Acad. · Sci. v. 50, p. 419, 1949. bibliogr .; Crooks J. a. Wayne E. J. A comparison of potassium perchlorate, methylthiouracil and carbimazole in the treatment of thyrotoxicosis, Lancet, v. 1, p. 401, 1960, bibliogr .; pberdisse K. u. Klein K. Die Krankheiten der Schilddrüse, Stuttgart, 1967; Solomon D. H. a. o. Prognosis of hyperthyroidism treated by antithyroid drugs, J. Amer. med. Ass. v. 152, p. 201, 1953.