Офіційні дані свідчать: Росія увійшла в число країн, в яких люди стали жити довше. Але серцево-судинні захворювання як були, так і залишилися на першому місці серед причин передчасного відходу з життя, інвалідності. Хоча чимало програм боротьби з цими недугами, хоча постійно з'являється інформація про нові відкриття в цій галузі.
Вище зростання - менше ризик інфаркту?
Нещодавно оприлюднені дані: чим вище людина ростом, тим менше у неї ризик розвитку ішемічної хвороби серця. Цікаво? Так. Але не для людини, у якого проблеми з "мотором". Йому допомога потрібна, зараз, негайно. Так чому хвороби серця і судин лідирують в Росії?
Пацієнту немає діла до того, хто, що і як вирішує. Йому лікуватися треба. Ось перевірили первинну дільничну терапевтичну службу. Виявляється 40 відсотків з тих, хто в ній задіяний, поняття не мають про те, як проводити диспансеризацію. Від кого, від чого залежить їх грамотність?
Ігор Нікітін: Думаю, що від організації медичної допомоги на місці, від керівництва органу виконавчої влади суб'єкта і керівника конкретного установи. Не думаю, що це залежить від міністра охорони здоров'я. Чи не повинен міністр особисто контролювати дільничного терапевта в селищі, хід диспансеризації в ньому. Хоча ці питання в Міністерстві охорони здоров'я на контролі.
За прикладом сусіда
Дуже добре, коли є вертикаль влади. Але коли ця вертикаль не доходить туди, куди приходить лікуватися звичайна людина.
Юрій Беленко: Приблизно 56 відсотків захворювань, смертності на рахунку серцево-судинних недуг. Так і в Європі, і в Америці. Як знизити кількість хворих, кількість летальних випадків? Необхідна державна програма. Підкреслюю: державна! А це і здоровий спосіб життя, і відповідальність громадянина за своє здоров'я. Кардіологія як наука почалася в 60-і роки минулого століття. Саме в 60-е почали проводити дослідження захворюваності та смертності від серцево-судинних недуг. Тоді на першому місці по летальності була Фінляндія.
Чому? Краще виявляли?
Юрій Беленко: Не тільки. Просто у угро-фінської групи є особливості метаболізму, особливості генетики. Важко подолати генетику. Але з'явилася державна програма Фінляндії "Карелія". Вона стосувалася всього - харчування, спорту, відносин держави. І у фінів зараз дуже пристойні цифри по захворюваності та смертності. Повторюся: необхідна державна програма, яка б стосувалася не тільки і навіть, можливо, не стільки медичних питань, а саме комплексних. У тому числі і відповідальності самої людини за своє здоров'я.
Я відповідальна. Але живу, скажімо, в Нижньогородській області в селі, де немає жодної поліклініки, немає навіть фельдшерського пункту і немає дороги. Як я буду відповідати за своє здоров'я?
Юрій Беленко: Треба правильно вибирати керівників, які правлять регіоном. Часто їжджу по країні і знаю: є райони з дуже пристойним станом медичної допомоги.
Рятує "кардіоактів"
З ініціативи Лео Бокерія, створена Ліга здоров'я нації. Щороку вона формує теплохід з бригадою провідних медиків для надання медичної допомоги дітям, які живуть далеко від Москви. Як член Ліги, беру участь в цих рейсах. І не з чуток знаю: навіть там, де є медвузів, проблем хоч греблю гати. Все частіше навіть дітям допомога надається на платній основі. Дуже позначається дефіцит кадрів.
Ігор Нікітін: Вітчизняна кардіологія семимильними кроками пройшла шлях від того етапу, коли діагноз інфаркту-міокарда ставили виключно за даними кардіограми - більше нічого не було. Зараз у нас фактично немає смертності від запущених вад серця. Колосальний ривок вперед зробила кардіохірургія. Звичайно, потрібно прагнути до більш частого виконання стентування, особливих видів операцій як діагностичних, так і лікувальних у хворих з гострим інфарктом-міокарда. Нерідко, ви маєте рацію, цьому заважає кадровий дефіцит.
Хто головний в лікуванні кардіологічних захворювань - терапевт або хірург? Ось хочуть ввести сімейного лікаря. Це потрібно?
Ігор Нікітін: А чому ні? Якщо це буде сімейний лікар із відповідною підготовкою і у нього буде можливість поспілкуватися з пацієнтом не п'ять хвилин, а тримаючи його за руку і заглядаючи в очі. Це завжди було перевагою вітчизняної медицини.
Юрій Беленко: Поки у нас немає сімейного лікаря, звичайно, повинен лікувати кардіолог. Чи не терапевт, чи не хірург. Кардіолог.
Ігор Нікітін: У мене заперечення. Адже ми знаємо якісь загальні популяційні ризики. Чому про це не може розповісти терапевт або сімейний лікар? Наприклад, про характер харчування, навантаженнях і так далі.
Юрій Беленко: Зараз в світі сформувався термін "кардіологічна бригада" - "кардіоактів". У неї входить три лікаря: кардіолог, кардіохірург, ендоваскулярний хірург. І тільки ця бригада визначає долю пацієнта.
Зметикувати на трьох і все в порядку?
Юрій Беленко: Приблизно так.
А можна сказати нашим читачам, як уникнути інфаркту, як не одержати ішемічну хворобу?
Юрій Беленко: Тільки одним шляхом. Кожен 45-річний чоловік повинен прийти до кардіолога. Просто прийти і сказати: "Юрій Микитович, ось у мене дід помер від інфаркту, батько помер від інфаркту. Мені зараз 45 років. Що робити?".
У центрі здоров'я за 15 хвилин можна пройти обстеження і отримати рекомендації. Але це не працює
А якщо у нього в роду ніхто не помер від інфаркту? А йому 45 років?
Юрій Беленко: Все одно потрібно прийти. Жінці після 50 років прийти до кардіолога і хоча б перевірити холестерин, артеріальний тиск, частоту пульсу, рівень глюкози.
Про судинних центрах
За останні 8 років в Росії створено 112 регіональних судинних центрів, 348 первинних судинних відділень в 80 суб'єктах РФ. Вони себе виправдовують? Один з найбільших в НДІ швидкої допомоги імені Скліфосовського.
Анзор Хубутія: В наш судинний центр включені кардіологічні відділення, відділення неврології, нейрохірургії. І, звичайно ж, ангиографические відділення. Хворі, які потрапляють дуже часто до нас з підозрою на інсульт, виявляється, хворі на інфаркт. І коли це поєднали в багатопрофільному лікувальному закладі, смертність значно знизилася. Хворих з підозрою на інфаркт, "швидка" привозить в центр за 20-25 хвилин. Хворий відразу потрапляє на Ангіографічнийознака стіл. Таких установок у нас три. Хворий не чекає свою чергу. Немає такого: що один вже лежить, а другий довго чекає своєї черги. За цей час може сформуватися інфаркт. Без зволікання вирішується питання і про діагностику і про тактику лікування. Таке "спеціалізоване думку" визначає, яку надати допомогу. Судинні центри доцільні тільки на базі багатопрофільних стаціонарів, там, де є всі необхідні підрозділи. У Москві більше 20 судинних центрів. Допомога в них надається цілодобово. І в столиці смертність від інфаркту значно знизилася.
Але Москва - це не вся Росія.
Ігор Нікітін: У всіх 85 суб'єктах закінчено формування трирівневої системи надання допомоги судинним хворим, з розрахунку один центр на 500 тисяч населення.
Де ситуація найкраще?
Ігор Нікітін: У Краснодарському, Красноярському краях, в Кемерово, Пермі, Новосибірську, Санкт-Петербурзі, Калузі, Тюмені. Головне, щоб ця допомога була цілодобової і доступною. Так було не скрізь.
Раніше пацієнт з інфарктом повинен був лежати на спині довго, нудно і т.д. Тепер визначені якісь терміни його перебування на ліжку? Якщо ви бачите, що людину ще можна виписувати, ви можете ще його тримати без скандалу? Ніхто не буде на вас тиснути?
Давид Іоселіані: Терміни залежать від методу лікування. Хворий знаходиться в стаціонарі за медичними показаннями. І ніхто не тисне. Це раніше ми мали обов'язково протримати якийсь термін, щоб отримати за цього хворого гроші. Я вилікував його, скажімо, я знаю, що через три-чотири дні його можна відпускати. Ну, не додому, напевно, а на реабілітацію. Але я не міг цього зробити, тому що був термін: тримати до 10-11 днів. І я його тримав. Зараз цього, слава Богу, немає. Якщо хворий ускладнений плином, звичайно, він повинен лежати довше. І лежить стільки, скільки потрібно.
А потім виписується. Куди? Йому ж потрібно реабілітація.
Ігор Нікітін: Рання реабілітація починається для цих хворих вже у відділенні реанімації. Потім в реабілітаційний заклад - на другий етап реабілітації. Для цього фактично в кожному суб'єкті РФ створено або реабілітаційний центр, або реабілітаційне відділення.
Юрій Беленко: Зараз в сеченовский медвузі для цього виділено окремий корпус.
Давид Іоселіані: У нас в підмосковному Бикова вже 15 років є єдине в Москві реабілітаційне відділення для кардіохворих.
Давид Іоселіані: Не пощастило. Ми домоглися цього: так просто з неба нічого не падає.
А чому треба домагатися?
Давид Іоселіані: На жаль, у нас в країні треба домагатися.
Скільки в центрах і в годинах
Лео Бокерія: У нас в Бакулевском побудований перший в світі реабілітаційний центр для пацієнтів з вродженими вадами серця. Але поки він не запущений. Чому? Маленька дівчинка - це з життя - бігає і весь час у батька запитує: "чому?", "Чому?" Він відповідає, відповідає, потім йому не до неї, і він каже їй: "Тому що". І вона каже: "А-а"! І йде. Приблизно те ж саме і у нас. На жаль, не тиражується або погано тиражується досвід передових клінік.
Чому, скажімо, преса, громадськість не відстежують приголомшливі починання, які завершилися створенням в країні 500 центрів здоров'я для дорослих і 500 центрів здоров'я для дітей. Чому потрібні такі центри для дорослих? Та тому що багато хто боїться йти в поліклініку. Такий менталітет у людини: у будь-якого - американця, індонезійці, кого хочете. Він боїться йти до лікаря. Скажімо, ось він прийшов, каже: "Я хочу займатися спортом". А йому у відповідь: "Принесіть довідку" і. У центрі здоров'я протягом 15 хвилин можна пройти обстеження по семи основних показників. Усе. І людині дадуть чітку відповідь, рекомендації. Все продумано, зроблено. Але я не бачу, щоб це працювало. Та й прекрасно оснащені судинні центри багато стоять без діла: не забезпечені кадрами, не забезпечені матеріально.
Ми не займаємося підготовкою кадрів, підвищенням кваліфікації. Я мільйон разів говорю про це. Кожен американський лікар, скільки б йому років не було, поки він не пішов на пенсію, повинен мати в своїй книжечці, яку він сам веде, 500 годин безперервної освіти щорічно. Щорічно! Знаєте, як це робиться? Він відвідує конференцію - і записує собі дві години. Він пише статтю - приблизно відомо, скільки годин на це витрачається. Він робить доповідь - і це відомо. І ніхто його не перевіряє, крім того, коли він раз у три роки потрапляє на комісію. Він показує свою книжечку обліку. І якщо у нього там є, що називається, "приховування", він може втратити диплома. Тому і облік він веде дуже пунктуально.
У чому наша біда? У нас немає такого "сверблячки", що ось обов'язково повинно бути 500 годин безперервної освіти. Хороші починання не доводити до кінця. Тому в Рік боротьби з серцево-судинними захворюваннями треба звернути увагу на те, як тиражувати той величезний досвід, який є в країні. Адже це нонсенс, коли вивозять з Москви, наприклад в Берлін, на лікування наших дітей. Вивозять в центр, де в рік проводиться 200 операцій на серці. У Бакулевском - 3500. Кому про це сказати? Американцеві? Зі сміху здохне. Індустрія ж існує! Вивозимо на лікування за кордон, хоча можемо лікувати самі.
Або. Повідомляємо про те, що нарешті-то вперше проведена нова операція. Не відаючи про те, що її вперше зробили 30-40 років тому, що вона на потоці. Ще приклад. В аеропорту Шереметьєво раптово помер пацієнт. Хто в цьому винен? МОЗ? Так ні в якому разі! Винне керівництво аеропорту, не створила умови для надання першої допомоги. А скільки людей в магазинах падають, втрачають свідомість. Якщо б протягом першої хвилини людини дефібриляцію, то 100 відсотків виживає. Через 3 хвилини - вже виживає тільки 58 відсотків. Відома статистика. Де б я не говорив на цю тему, все приймається на "ура", а далі - тиша.
Проконтролюйте протягом місяця супермакет, де буває в день до 100 тисяч осіб, аеропорти. І закриється тема. Ми повинні взяти відповідальність на себе. Зрозуміло, є перекоси, одні отримують більше грошей, інші отримують менше. І так далі. Але лінія державна полягає в тому, щоб охорона здоров'я розвивалося. Розвивалося по шляху спеціалізованої допомоги. Це треба зрозуміти. Люди не вмирають від застуди. Люди вмирають від інфаркту, від інсульту, від раку. І для того, щоб люди випадково не вмирали, нам потрібно зробити якісь прості речі.
Юрій Беленко: Хотів би підтримати Лео Антоновича в питанні підготовки кадрів. У всьому світі за це відповідає професійне співтовариство. Суспільство кардіологів, серцево-судинних хірургів. Тобто колеги визначають, видавати ліцензію, або відбирати. Якщо, скажімо, запитати міністра охорони здоров'я США, чому погано ліцензуються лікарі в Каліфорнії, він буде довго плескати очима, здивовано дивитися на вас, бо не він це робить. Це справа медичної спільноти.
Лео Бокерія: Зараз створюються національні науково-практичні центри, фактично, корпорації. Зокрема, Інститут педіатрії, Інститут нейрохірургії, Онкоцентр і наш центр - це корпорація, яка відповідає за ліцензування, за підготовку кадрів, за розподіл потоків хворих, методичне керівництво по регіонах і так далі.
Поміняти ідеологію, полюбити себе
Що ще потрібно зробити, щоб було менше серцево-судинних захворювань?
Давид Іоселіані: Повноцінно фінансувати охорону здоров'я. Тоді буде все добре.
Ваші основні претензії населенню. Що ми робимо не так? Чому самі собі створюємо ризики?
Давид Іоселіані: Головне, потворно ставимося до свого здоров'я. Це традиційно. Хоча з 90-х років стали більше звертати на себе уваги. І знаєте чому? Тому що більше відповідальності, перш за все до роботи. Раніше взяв лікарняний, не взяв лікарняний, отримуєш ті ж гроші. А коли бізнес почав розвиватися, люди зайнялися собою, щоб бути здоровими, щоб ходити на роботу. І тим не менш. Ми завжди, якщо щось не так, починаємо радитися, дзвонити тому, сему, навіть коли інфаркт. Це в чималому ступені продиктовано недовірою до лікарів: вони і потворні, вони і хабарники. Чи не помічаємо, не визнаємо, що не вони, а справжні фахівці, самовіддані трудівники роблять погоду в охороні здоров'я. Треба міняти ідеологію, змінювати і ставлення до охорони здоров'я. Дорожче здоров'я нічого немає. І поки ми цього не усвідомлюємо на особистому, на державному рівні, ситуація, в тому числі з хворобами серця і судин, не зміниться.
На прохання читачів, рада від метрів вітчизняної кардіології: який рівень артеріального тиску вважається нормальним?
Юрій Беленко: Спільнота фахівців нормальним визнає тиск нижче, ніж 140 на 80.
Якось вже так прийнято: гіпотонія - ладно. Аби тільки не гіпертонія. Ви як вважаєте?
Юрій Беленко: Голова болить і при гіпотонії. Більш того, у нас дуже хороший арсенал препаратів, що знижують тиск. А ось підвищити його не просто.
Ігор Нікітін: Гіпотонія може бути симптомом іншого серйозного захворювання.
Юрій Беленко: Наприклад, якщо жінка гіпотонік, у неї все життя тиск 90 на 60. І коли вона приходить до мене з тиском 120 на 80 і у неї болить голова, то для неї це гіпертонія. Крім загальних статистичних викладок, необхідний дуже індивідуальний підхід до пацієнта. Гіпертонічний криз, навіть інсульт може бути при тиску в 130.
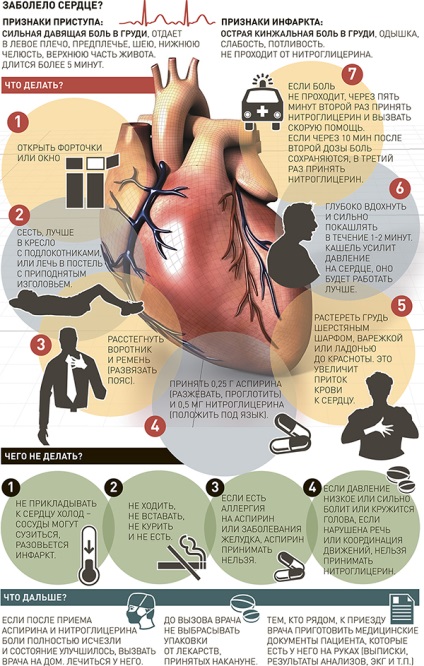
Інфографіка РГ / Антон Переплетчиков / Марія Пахмутова / Тетяна Батенева