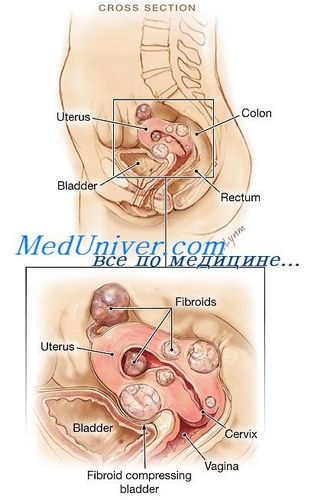
Патологія яєчників. Пальпація яєчників.
Бімануального гінекологічне дослідження займає центральне місце в оцінці стану яєчників. Симптоми, що виникають внаслідок фізіологічних або патологічних процесів в яєчниках, зазвичай відповідають даним фізикального дослідження. Деякі захворювання яєчників протікають безсимптомно, тому дані фізикального дослідження можуть виявитися єдиною інформацією на першому етапі обстеження.
Для правильної інтерпретації результатів дослідження необхідно знати пальпаторне характеристики яєчників в різні періоди життя.
У передменструальному віці яєчники не повинні пальпироваться. Якщо їх вдається промацати, слід припустити їх патологію і провести подальше поглиблене обстеження.
У репродуктивному віці нормальні яєчники пальпується приблизно у половини жінок. До найбільш важливих характеристик відносяться: розміри, форма, консистенція (щільні або кістообразних) і рухливість. У жінок репродуктивного віку, які приймають оральні контрацептиви, яєчники пальпуються рідше, менших розмірів і більш симетричні, ніж у жінок, які не використовують ці кошти.
У пацієнток у постменопаузальному віці яєчники функціонально неактивні за винятком продукції невеликої кількості андрогенів. Яєчники більше не реагують на гонадотропну стимуляцію і тому їх поверхнева фолікулярна активність поступово знижується, припиняючись в більшості випадків протягом трьох років з початку природної менопаузи. У жінок, близьких до початку природної менопаузи, частіше виявляються резидуальні функціональні кісти. В цілому пальпируемое збільшення яєчників в постменопаузальному періоді вимагає більш критичної оцінки, ніж у молодих жінок, оскільки в цій віковій групі вище частота злоякісних новоутворень яєчників.
Приблизно 1/4 всіх пухлин яєчників в постменопаузальному періоді мають злоякісну природу, в той час як в репродуктивному віці тільки 10% пухлин є злоякісними. У минулому ступінь ризику вважалася настільки великий, що виявлення будь-якого збільшення яєчника в постменопаузальному періоді (так званий синдром пальпируемого постменопаузального яєчника) служило показанням до хірургічного втручання. Поява більш чутливих діагностичних методів візуалізації органів малого таза змінило рутинну тактику. Обов'язкове видалення мінімально збільшених яєчників в постменопаузі більше не рекомендується.
Якщо у пацієнтки природна менопауза триває 3 до років і трансвагінальне УЗД виявляє наявність простої однокамерною кісти менше 5 см в діаметрі, подальше ведення такої пацієнтки може складатися в повторних ультразвукових дослідженнях (включаючи трансвагінальні) для контролю за станом кісти. Освіти більшого розміру або мають складну ультразвукову структуру краще лікувати хірургічним шляхом.
Функціональні кісти яєчників - це не пухлини, а скоріше нормальні анатомічні варіанти, що виникають в результаті нормальної діяльності яєчників. Вони можуть протікати як безсимптомні освіти придатків або супроводжуватися симптомами, які вимагають додаткових досліджень і, можливо, певного лікування.
Коли фолікул яєчника не рвуться в кінці свого дозрівання, овуляції не відбувається і може виникнути фолікулярна кіста. Наслідком цього буде подовження фолікулярної фази циклу і, як результат, - вторинна аменорея. Фолікулярні кісти вистелені зсередини нормальними гранулезнимі клітинами, і що міститься всередині них рідина багата естрогенами.
Фолікулярна кіста стає клінічно значущою, коли вона досягає досить великих розмірів, щоб викликати болі, або коли вона зберігається більше одного менструального періоду. Не зовсім ясно, чому гранулезние клітини, що вистилають фолікулярні кісти, зберігаються після того часу, коли повинна відбутися овуляція, і продовжують функціонувати протягом другої половини циклу. Кіста може збільшуватися, досягаючи в діаметрі 5 см і більше, і продовжує наповнюватися багатої естрогенами фолікулярної рідиною, що надходить з потовщеного шару фанулезних клітин. Симптоми, викликані фолікулярної кістою, можуть проявлятися у вигляді одностороннього болю (від легкого до помірного) в нижній частині живота і змінами характеру менструального циклу.
Останні можуть бути результатом як не відбулася подальшої овуляції. так і надмірної кількості виробленого всередині фолікула естрадіолу. Надмірна естрогенная насиченість організму при відсутності овуляції гіперстімулірующего ендометрій і викликає нерегулярні кровотечі. Прибімануального гінекологічному обстеженні може виявлятися одностороннє хворобливе рухливе кістозне освіту придатків.
Отримавши такі дані при первинному обстеженні. лікар повинен вирішити, чи потрібно робити подальше поглиблене обстеження, і вирішити питання про лікування. УЗД органів малого тазу рекомендується пацієнткам репродуктивного віку при розмірі кісти більше 5 см в діаметрі. Це дослідження виявляє однокамерні просту кісту без ознак крові або елементів м'яких тканин всередині і без ознак розростань зовні. Більшості пацієнток ультразвукового підтвердження не потрібно. Замість цього жінку слід заспокоїти і призначити повторний огляд через 6-8 тижнів.
Фолікулярна кіста яєчника
Фолікулярна кіста яєчника
Фолікулярна кіста яєчника є доброякісним оваріальним освітою, що розвиваються з домінантного фолікула під час відсутності овуляції. Збільшення розмірів фолікулярної кісти яєчника обумовлено транссудацией рідини з кровоносних судин або її триваючої секрецією клітинами гранулезного епітелію. Фолікулярні кісти яєчника в основному зустрічаються у жінок репродуктивного віку, рідше можуть утворюватися в менопаузі або бути вродженими. У гінекології вони становлять понад 80% всіх кіст яєчників.
Макроскопічно фолікулярна кіста яєчника має вигляд круглого тонкостенного однокамерного освіти з гладкими стінками і рідким, солом'яно-жовтого кольору вмістом, величиною від 3 до 8 см в діаметрі. Розташування фолікулярної кісти яєчника одностороннє. Фолікулярні кісти яєчника ніколи не малігнізують і в більшості випадків вирішуються самостійно до початку менструації або протягом 2-3 менструальних циклів.
Причини формування функціональної кісти яєчника
В основі патогенезу розвитку фолікулярної кісти яєчника лежать ендокринно-обмінні порушення, що призводять до гіперестрогенії і розвитку однофазного ановуляторного менструального циклу.
Даним порушень можу сприяти фізичне перенапруження і психоемоційні навантаження. Нерідко до утворення фолікулярних кіст призводить дисфункція яєчників. обумовлена абортами. неспецифічними запаленнями (оофоріти. аднекситах. сальпінгітів), безконтрольної контрацепцією. гострими інфекціями, ЗПСШ, гиперстимуляцией овуляції при лікуванні безпліддя.
У розвитку фолікулярних кіст яєчників у новонароджених передбачається визначальний вплив естрогенів матері на плід, що розвивається, а також гормональних кризів періоду новонародженості.
Фолікулярні кісти яєчників мають тенденцію до самостійного вирішення - зникнення при відновленні гормонального балансу. Повторні епізоди виникнення гінекологія відносить до рецидивуючим фолікулярним кістам яєчника; в разі відсутності регресії протягом більше 2-3 місяців - до персистирующим кістам.
Симптоми фолікулярної кісти яєчника
Невеликі (до 4-5 см в діаметрі) кісти зазвичай нічим не виявляють себе і виявляються випадково. Фолікулярні кісти яєчника більшого розміру (до 8 і більше см) можуть супроводжуватися болями внизу живота, почуттям розпирання або тяжкості в пахової області. Дискомфорт і болі з'являються в другій половині менструального циклу, часто провокуються або посилюються при статевому акті, фізичної активності, різких рухах. Ряд пацієнток турбує нерегулярність, рясність і тривалість менструацій, поява мізерних межменструальних виділень.
Наявність персистуючої фолікулярної кісти яєчника свідчить про стійке ановуляторном менструального циклу. тому може супроводжуватися безпліддям. Якщо овуляція відбувається в незміненому яєчнику, настання вагітності стає можливим. Протягом вагітності фолікулярна кіста яєчника може мимовільно регресувати або викликати серйозні ускладнення, аж до переривання вагітності.
При фолікулярній кісті великих розмірів, а також при вагітності та фізичної активності існує ймовірність перекручення ніжки кісти, розриву капсули, некрозу овариальной тканини, апоплексії яєчника з розвитком внутрішньочеревної кровотечі. Виникає при цьому клініка гострого живота характеризується раптово виникає пронизливим болем, запамороченням. нудотою і блювотою, слабкістю, гіпотонією, тахікардією. блідістю шкірних покривів.
Діагностика фолікулярної кісти яєчника
Клінічне розпізнавання фолікулярної кісти яєчника проводиться на підставі піхвової-брюшностеночного дослідження, ехографії, лапароскопії.
При проведенні гінекологічного дослідження збоку і спереду від матки пальпується пухлина округлої форми, що має тугоеластіческой консистенцію, гладку поверхню, малоболезненная і рухома.
При УЗД -сканування визначається кулясте однокамерное освіту від 3 до 8 см діаметром, заповнене однорідним анехогенних вмістом. Внутрішні стінки кісти рівні, гладкі, мають товщину 1-2 мм. На тлі фолікулярної кісти візуалізуються ділянки інтактної тканини яєчника. При допплерометрії виявляються ділянки кровотоку з невисокою швидкістю, розташовані по периферії.
Фолікулярну кісту диференціюють від кістоми яєчника. У неясних ситуаціях вдаються до проведення діагностичної лапароскопії.
Лікування фолікулярної кісти яєчника
Невеликі (до 5-6 см в діаметрі) фолікулярні кісти яєчника, як правило, вирішуються самостійно до початку наступної менструації або протягом 2-3-х менструальних циклів. У цьому випадку за пацієнткою встановлюється динамічне спостереження з повторним УЗД.
Для стимуляції зворотного розвитку рецидивуючої фолікулярної кісти яєчника призначається комбінована оральна контрацепція, протизапальна терапія, вітаміни, гомеопатичні засоби. З фізіотерапевтичних процедур застосовується електрофорез. магнітотерапія. СМТ-форез. ультрафонофорез.
Хірургічне видалення фолікулярної кісти яєчника проводиться при персистуючої формі захворювання, прогресуючому збільшенні освіти, діаметрі кісти 8 см. У типових випадках виконується лапароскопічне вилущування кісти з ушиванням стінок або резекція яєчника. У разі ускладнень операція здійснюється в екстреному порядку; при апоплексії яєчника проводиться оваріектомія.
Профілактика фолікулярної кісти яєчника
Для запобігання утворенню фолікулярної кісти яєчника необхідно своєчасне лікування запальної і дисгормональной патології яєчників, профілактичне спостереження у гінеколога. При рецидивуючому перебігу кісти потрібно виявлення і усунення причини патологічного стану.
Ведення вагітності. протікає на тлі фолікулярної кісти яєчника, вимагає ретельного відстеження динаміки стану овариального освіти.
Фолікулярна кіста яєчника - лікування в Москві
Гінекологічне УЗД органів малого таза
У нашому госпіталі застосовуються такі методи:
Трансабдомінальне УЗД органів малого таза - огляд внутрішніх органів через передню черевну стінку. Процедура проводиться з наповненим сечовим міхуром і дозволяє визначити розміри статевих органів, їх структуру та наявність великих патологічних утворень (пухлини, кісти).
• Трансвагинальное УЗД - огляд за допомогою спеціального датчика, що вводиться безпосередньо в піхву. Метод дозволяє більш детально розглянути структуру органів, визначити розмір, форму і особливості будови патологічних утворень.
• Комбіноване - трансабдоминальное сканування з повним сечовим міхуром і після спорожнення сечового міхура перехід на трансвагинальное дослідження.
• Трансректальне - високоінформативний метод дослідження, що проводиться за допомогою датчика, введеного в пряму кишку. Цей спосіб діагностики незамінний при обстеженні дівчат, які не живуть статевим життям. Показання до проведення УЗД органів малого таза
- Діагностика вагітності на ранніх термінах.
- УЗД малого таза у жінок необхідно проводити при порушеннях менструального циклу (затримка менструації, початок менструації раніше терміну, кровотечі в середині циклу), при рясних або мізерних менструаціях, при відсутності менструації, при різних виділеннях з піхви, при болях внизу живота, при появі виділень в період менопаузи.
- За допомогою гінекологічного УЗД виявляються різні захворювання: від запальних гінекологічних захворювань до доброякісних і злоякісних утворень матки і яєчників (в тому числі ендометріоз, сальпінгоофорит, кісти яєчників, ендометрит та ін.).
- УЗД матки дає можливість ранньої діагностики міоми матки.
- УЗД малого таза широко застосовується для моніторування фолікулярного апарату яєчників при лікуванні безпліддя і плануванні вагітності.
- Ультразвукове дослідження малого таза призначається при прийомі протизаплідних і гормональних препаратів, при наявності внутрішньоматкового контрацептиву (спіраль) для контролю і виявлення ускладнень.
- УЗД при вагітності (акушерське УЗД) дозволяє спостерігати за нормальним розвитком плоду і своєчасно виявляти патологію.
- В урології УЗД малого таза необхідно для виявлення причин розладів сечовипускання, нетримання сечі і патології уретри (сечовипускального каналу).
Фолікулометрія - це діагностичний ультразвуковий метод, що дозволяє визначати день овуляції і якість протікання фаз менструального циклу. Метод має на увазі ультразвуковий моніторинг за дозріванням фолікула, зростанням ендометрія і наявністю ознак овуляції у відповідних фазах циклу.
Як правило, перший раз це обстеження призначають на 4-5-6 день від початку менструального циклу або ж відразу після закінчення менструації. У цій ранній фазі спостерігається одночасний розвиток декількох фолікулів, один з яких потім починає випереджати зростання інших. Щоб побачити наступні зміни, УЗД повторюють через 1-2 дня до появи ознак овуляції або ж до наступної менструації, якщо овуляція не настала. Найчастіше це відбувається так: 1-е дослідження на 4-6-й день МЦ, 2-е дослідження на 12-14-й день МЦ, 3-е дослідження - перед передбачуваною менструацією за 3-5 днів.
Факт овуляції при динамічному ультразвуковому дослідженні підтверджує:
• фіксування зрілого фолікула;
• його зникнення;
• поява в просторі позаду матки вільної рідини;
• формування жовтого тіла на місці зрілого фолікула;
В результаті обстеження можуть бути отримані наступні результати:
• Нормальна овуляція - процеси росту і розвитку фолікула протікають в межах норми.
• Атрезія фолікула - овуляція не відбувається, фолікул зменшується в розмірах.
• Персистенція фолікула - фолікул розвивається до звичних розмірів, але овуляція не відбувається, фолікул залишається існувати в такому стані ще деякий час.
• Фолікулярна кіста - фолікул збільшується до стандартних розмірів, овуляція не відбувається, фолікул продовжує рости, формуючи кісту.
• лютеинизацию фолікула - відбувається утворення жовтого тіла без переходу яйцеклітини в черевну порожнину.
• фолікулогенез не спостерігається - протягом усього циклу відсутня будь-яка динаміка розвитку фолікулів.