..Не існує якоїсь містечкової науки або містечкової медицини. Є світова наука і світова медицина.
Олексій Кривошапкин, нейрохірург, Новосибірськ
Мінімально інвазивні ТЕХНОЛОГІЯ ХІРУРГІЧНОГО ЛІКУВАННЯ некротизуючим інфікованих заочеревинної флегмони, ЩО ВИНИКЛА В РЕЗУЛЬТАТІ ПОШКОДЖЕННЯ ЗАДНЬОЇ СТІНКИ 12-палої кишки І АМПУЛИ БДС ПРИ ЕНДОСКОПІЧНОЇ папиллотома
Пацієнту (чол. 58 років) з діагнозом "Хронічний калькульозний холецистит" в плановому порядку виконана лапароскопічна холецистектомія.
В післяопераційному періоді на 4-у добу виникла механічна жовтяниця. При УЗД виявлено вільна рідина в черевній порожнині, дилатація жовчних проток, холедохолітіаз. Внаслідок жовчної гіпертензії виникла неспроможність кукси протоки міхура, витікання жовчі в черевну порожнину.
· Релапароскопія, санація і дренування черевної порожнини.
На 2-у добу після ЕРХПГ + ЕПТ + МЛЕ виникла гіпертермія 39 0 С, сформувався інфільтрат в правій половині живота.
При УЗД на 3-ю добу після ЕРХПГ + ЕПТ + МЛЕ виявлено ретродуоденальную інфільтрат і підозра на включення бульбашок газу в інфільтраті:

При КТ органів черевної порожнини на 4-у добу після ЕРХПГ + ЕПТ + МЛЕ підтверджений інфільтрат правої половини живота з ретродуоденальную рідинним скупченням і газом (висловлене припущення на перфорацію ДПК):

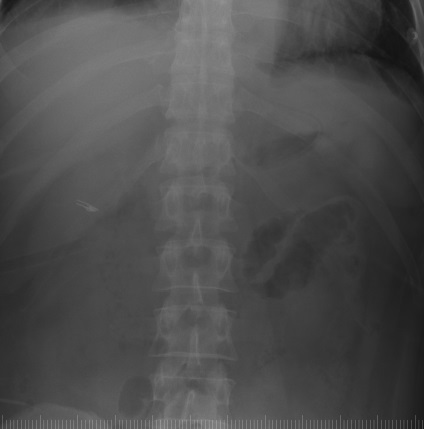
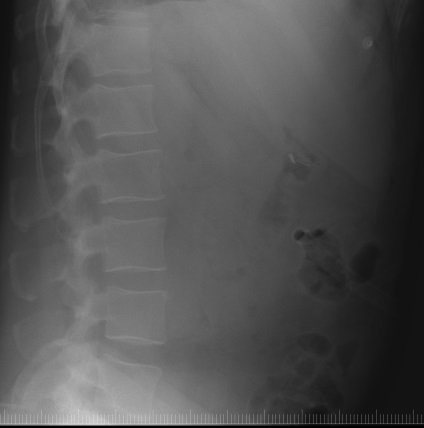
На оглядовій рентгенограмі органів черевної полостіна 5-ту добу після ЕРХПГ + ЕПТ + МЛЕ визначається невелика кількість газу в шлунку і тонкій кишці в мезогастрии на рівні L2 зліва. M.psoas зліва чітко контурируются, впоратися не візуалізуються. Справа на рівні L1-4 визначається затемнення заочеревинного простору, на тлі, якого визначаються дрібні нечіткі газові бульбашки. розташовані на різній відстані один від одного. Відзначається незначний лівобічний сколіоз. Помірна кількість вмісту по ходу лівих відділів товстої кишки:
Пряма оглядова рентгенограма
Бічна оглядова рентгенограма
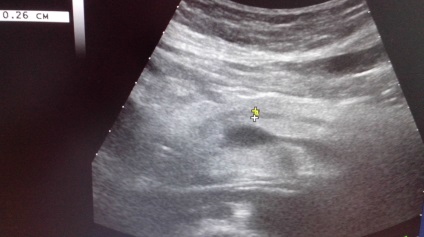
При УЗД на 6-ту добу після ЕРХПГ + ЕПТ + МЛЕ візуалізується обмежене рідинне скупчення в ложі жовчного міхура до 15 мм в діаметрі, інфільтрат правої половини заочеревинного простору, без рідинних скупчень доступних дренированию під УЗ.
При УЗД на 7-у добу після ЕРХПГ + ЕПТ + МЛЕ візуалізується інфільтрат, що складається з ДПУ, правої половини товстої кишки, кореня брижі товстого і тонкого кишечника, заочеревиннійклітковини правої половини живота.
В інфільтраті лоціювати ж ідкостние скупчення з газом:
- в ложі видаленого жовчного міхура;
- позаду вертикальної гілки ДПК;
- в корені брижі тонкої кишки праворуч;
- в преренальную просторі праворуч;
- в параколіческой клітковині справа;
- в тазової клітковині справа.
При цьому в самій підшлунковій залозі були відсутні ознаки ураження, при діаметрі ДПП в межах норми:
На 7-у добу після ЕРХПГ + ЕПТ + МЛЕ: Виконано під М / А чрескожное дренування рідинного скупчення в ложі видаленого жовчного міхура і множинне дренування заочеревинних скупчень рідини і газу під УЗ наведенням однопросветному дренажами pig-tail 9F методом стилет-катетера.
Рентгенівська фістулографія через однопросветному дренажі мілкого калібру 9 F (пряма проекція):
Оглядова рентгенограма
з рентгенконтрастними дренажами
pig-tail 9F
- Мабуть, при лапароскопическом видаленні міхур пересічений по шийці з залишенням фрагмента міхура і довгого протоки. Це порушення техніки холецистектомії, по всій видимості, і спричинило за собою міграцію конкрементів в загальний жовчний протік в ранньому післяопераційному періоді (можливо зрощення був видавлений в проток в момент маніпуляції з залишеної шийкою міхура.
- Дійсно мало місце ятрогенное пошкодження задньої заочеревинної стінки ДПК або тільки задньої стінки ампули БДС (відсутнє витікання кишкового вмісту) при ЕПТ.
- Незважаючи на відносно раннє виявлення ознак забрюшинного пошкодження ДПК, активні інвазивні маніпуляції були проведені з відстрочкою. Можливість дренувати зачеревні рідинні скупчення під УЗ наведенням з'явилася тільки через кілька діб.
- Можливо мало сенс спробувати якомога раніше ендоскопічно встановити панкреатичні і жовчний внутрішні (втрачені стенти) або зовнішні дренажі (НБД, НПД)? Можливо це запобігло б витікання панкреатичного соку в заочеревинному клітковину і пізню несстоятельность кукси жовчного міхура.
- На відміну від класичного некротичного панкреатиту з заочеревинної інфікованої некротичної флегмоной, в даній ситуації масивних некротичних зон і вираженою секвестрации в заочеревинної клітковині не відзначено.
- Виділення великої кількості жовчі по дренажу з ложа жовчного міхура, що почалося через 8 днів після дренування, слід розцінювати як пізню неспроможність кукси жовчного міхура в умовах гнійного процесу. Підтікання кишкового вмісту і жовчі через ретродуоденальную дренажі не відзначено протягом всього післяопераційного періоду (при тому, що холедоха і ДПК контрастувати при фістулографії через дефект в задній стінці ДПК). За ретродуоденальную дренажам відзначено виділення тільки панкреатичного соку до 500 мл / добу.
У міру очищення і облітерації порожнин дренажі послідовно в зворотному порядку замінялися на більш тонкі і віддалялися:
Залишений один дренаж у жовчного свища і два однопросветному дренажу діаметром 5 мм залишені в каналах для облітерації "від дна":
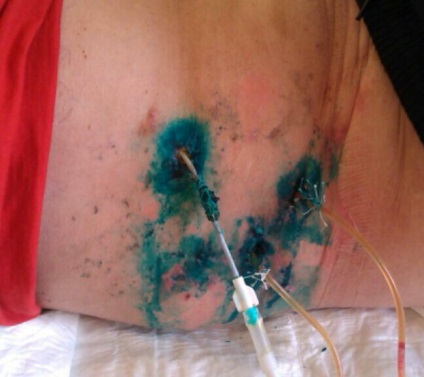
Поле повного припинення виділень з двох зачеревним дренажам і послідовного їх підтягування, для укорочення і облітерації каналу "від дна", дренажі видалені:
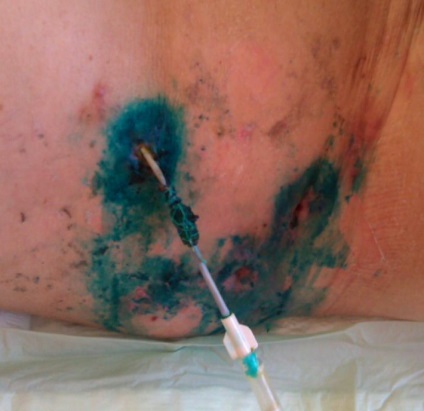
Дренаж в жовчному свище залишений до роз'єднання свища.
Через 8 днів виділення жовчі по дренажу припинилося, дренаж був видалений.
Пацієнт виписаний на амбулаторне лікування.
При контрольному УЗД через місяць патологічних змін в підшлунковій залозі не виявлено.
P.S. При підготовці матеріалів практичного спостереження виконано огляд зарубіжної преси по даній темі і результати синтезовані в представленому нижче матеріалі:
Методи лікування ушкодження БДС, жовчної протоки, 12-палої кишки при ЕРПХГ (ЕПТ, літоекстракція, стентування, дренування) (за даними зарубіжних джерел)
Поранення поділяють по локалізації, що диктує різну тактику:
Якщо поранення розпізнано в ході ЕРХПГ:
1.Поврежденіе струною жовчного або панкреатичного протока:
- голод;
- антибіотики;
- Клінічне спостереження.
- Біліарний стент або НБД;
- Голод, антибіотики;
- КТ, оперативне лікування при наявності ретроперитонеального рідинного скупчення;
- Клінічне спостереження, оперативне лікування при погіршенні стану протягом 24 годин.
- Оперативне лікування.
При появі болю в животі після ЕРХПГ показано виконання КТ, і подальша тактика залежить від результатів КТ:
1. При надходженні контрасту за межі шлунково-кишкового тракту - оперативне лікування
2. При наявності тільки ретроперитонеального газу:
- голод, антибіотики;
- повторна ЕРХПГ для установки біліарного стента;
- клінічне спостереження, при погіршенні стану протягом 24 годин - оперативне лікування;
- серії КТ, при появі ретроперітонеальной рідини - оперативне лікування.
Всі пошкодження розділені на:
1. інтраперітонеальним (діагностовано в ході ЕРХПГ):
- поранення дна (кліпування);
- поранення висхідній гілки дуоденум (ушивання поранення, дренування загальної жовчної протоки Т-образним дренажам і дренування черевної порожнини);
- поранення бічної стінки дуоденум (кліпування, або ушивання дефекту і дренування черевної порожнини).