Молотообразная деформація пальців стопи характеризується згинанням в проксимальному міжфалангові суглобі, розгинанням в дистальному міжфаланговому суглобі, і легким разгибанием в плюсно-фаланговому суглобі. Є найбільш часто зустрічається з деформацій 2,3,4 пальців стопи. Частота народження значно вище серед жінок похилого віку, найчастіше страждає другий палець стопи.
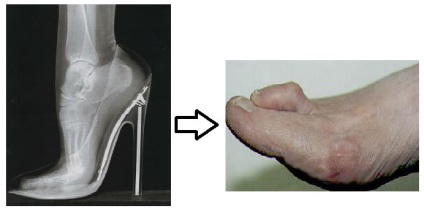
Існує кілька основних теорій формування молоткообразной деформації пальців стопи. Основні теорії пов'язують виникнення деформації або з м'язовим дисбалансом або з дисфункцією капсульно-зв'язкового апарату плюсно-фалангових суглобів.
Молотообразная деформація пальців формується за рахунок надлишкової тяги довгогорозгинача пальців стопи і порушення м'язового балансу власних м'язів стопи. Пальцях надає положення натяг прикріплених до них сухожиль, порушення нормального положення пальця за рахунок взуття з вузьким мисом, малоразмерной взуття, взуття на високих підборах, в кінцевому рахунку, призводить до стійкої деформації за рахунок стійкого перерастяжения одних і ослаблення натягу протилежних їм сухожиль. Крім чисто механічних причин, до молотообразной деформації пальців може призводити порушення м'язового балансу за рахунок порушення іннервації м'язів при алкоголізмі, діабеті, нейродегенеративних захворюваннях.
Класифікація деформацій малих пальців стопи.
Для діагностики досить даних огляду, рентгенографія не потрібно. Для визначення ступеня деформації використовується простий тест - натиснення на головку залученої плеснової кістки. Якщо деформація гнучка, то за рахунок зниження тяги власних м'язів стопи палець випрямляється. Якщо деформація ригидная, випрямлення не відбувається.
Консервативне лікування складається з носіння спеціального взуття з високою, вільної, м'якою передньою частиною, використання силіконових подушечок, які дозволяють уникнути виникнення мозолів.
При неефективності консервативних заходів показано оперативне лікування. При гнучкій деформації показана ізольована транспозиція сухожилля згинача пальця на його тильну поверхню. При ригидной деформації показана резекційна артропластика проксимального міжфалангового суглоба, подовженими Z-пластика сухожилля розгинача, транспозиція сухожилля згинача, реліз капсули плюсно-фалангового суглоба.
При хірургічної корекції молотообразной деформації вкрай важливо усунути патологію на всіх рівнях: відновити нормальні кісткові взаємини, відновити правильний сухожильний баланс, видалити гіпертрофовані запально змінені тканини в області залучених суглобів.
Транспозиція сухожиль згиначів пальця на місце розгиначів вперше було описано Trethowan в 1925 році для лікування когтевіднимі деформації. У 1951 році вона описана для лікування молотообразной деформації Taylor, але так як роками раніше вона вже активно використовувалася Girdlestone то зараз вона відома як операція Girdlestone- Taylor.
Як хірургічного доступу використовується поздовжній розріз по тильній поверхні стопи в проекції плюсно-фалангового суглоба, основної фаланги і проксимального міжфалангового суглоба.
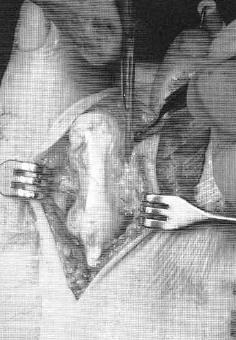
Після дбайливої диссекции м'яких тканин і ретельного гемостазу, проводиться капсулотомія проксимального міжфалангового суглоба, сухожилля довгого розгиначів пальця отсепаровивается від сухожилля короткого розгинача і перетинається дистально, колатеральних зв'язки також розсікаються в положенні згинання середньої фаланги. В подальшому сухожилля довгого розгинача великого пальця буде садаптіровано до сухожилля короткого розгинача з укороченням так, щоб уникнути надлишкового натягу сухожильного комплексу.
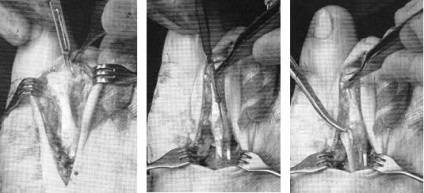
Наступним етапом виконується реліз плюсно-фалангового суглоба. При цьому січуть суглобова капсула по тильній і бічних поверхнях суглоба. Виконувати реліз найзручніше при тракції за дистальний відділ пальця.
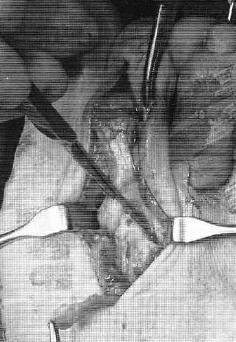
Після виконання релізу проводиться резекційна артропластика проксимального міжфалангового суглоба. Для цього може використовуватися осциляторний пила на малих обертах з зрошенням фізіологічному розчином або ручні інструменти, такі як долото і кусачки Лістона, що дозволяє знизити ризик термального некрозу кістки. Необхідно максимально економити кісткову тканину, так щоб не вкоротити палець занадто сильно.
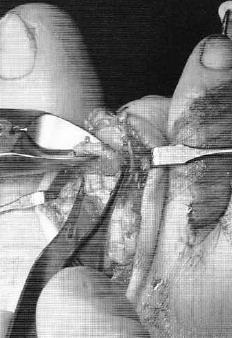
Далі виконується виділення комплексу згиначів пальця. Після його поздовжнього розсічення на рівні проксимального міжфалангового суглоба та ідентифікації сухожилля довгого згинача, воно розтинають в подовжньому напрямку і відсікається дистально.
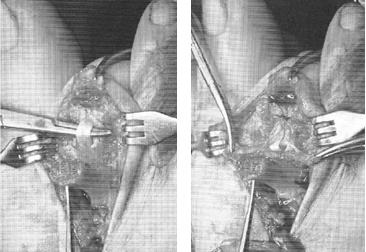
Після поділу сухожилля довгого згинача пальця на два листка, до його дистальному фрагменту підшивається залишився сухожилля короткого згинача.
Перед виконанням транспозиції завершується артродез проксимального міжфалангового суглоба. Також важливо виконати артродез під кутом в 10 ° фізіологічного згинання, властивого здоровим пальцях в стані спокою. Для артродеза можуть використовуватися тонкі спиці Кіршнера або гвинти.
Наступним етапом листки сухожилля довгого згинача пальця зшиваються на тильній поверхні основної фаланги так, щоб скорегувати його надмірне розгинання, і запобігти в подальшому рецидив захворювання за рахунок усунення його основного патогенетичного механізму.
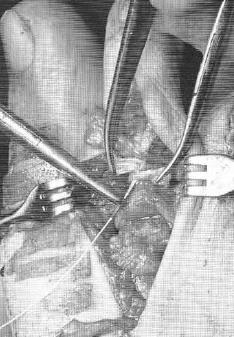
У тих випадках коли всі перераховані вище етапи недостатні для повної корекції молотообразной деформації її можна доповнити остеотомією по Weil.
Частими ускладненнями хірургічного лікування молотообразной деформації пальців стопи за допомогою цього методу є «плаваючі» пальці, що викликано зсувом місця прикріплення власних м'язів стопи до тильної поверхні, що призводить до порушення сухожильного балансу.
Сучасна теорія розвитку когтевіднимі і молоткообразной деформації пальців стопи базується на дисфункції плантарной пластинки. Плантарной платівкою називається плоска товста сполучно тканинна платівка складається з колагену 3 типу і фіброзного хряща. Її основною функцією є адсорбція стресових навантажень на головки плеснових кісток під час ходьби і бігу, а також повертає палець в початкове положення в стані спокою. При її дисфункції в плюсно-фалангових суглобах розвивається нестабільність, яка веде до підвивиху підстави основної фаланги в тильну сторону. Зміни сухожиль носять вторинний характер і пов'язані з порушенням взаємин плеснової кістки і основної фаланги.
З цієї причини і виникла ідея про відновлення плантарной пластинки в комплексі з вкорочують остеотомією по Weil і при необхідності тенопластікі. Компанія Arthrex розробила для цієї мети спеціальний інструмент, що дозволяє працювати в умовах вкрай обмеженого простору і поганий візуалізації, що дозволяє виконувати відновлення плантарной пластинки щодо малоінвазивної. Нижче описана методика хірургічного втручання детально описана на сайті arthrex.com
Після поздовжнього розсічення шкірних покривів і суглобової капсули плюсно-фалангового суглоба візуалізується стоншена і подовжений ділянку пошкодженої плантарной пластинки.
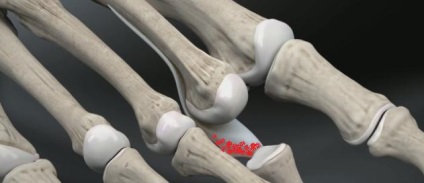
Проводиться тупе відшаровування плантарной пластинки в проксимальному напрямку.
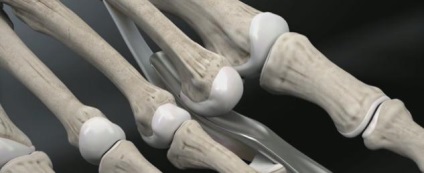
Виконується остеотомія Weil за допомогою осциляторних пилки.
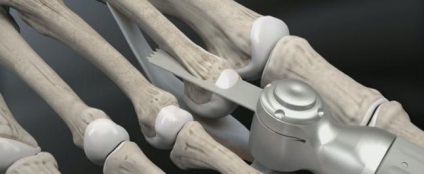
Головка плеснової кістки зміщується максимально проксимально з метою забезпечення кращої візуалізації.
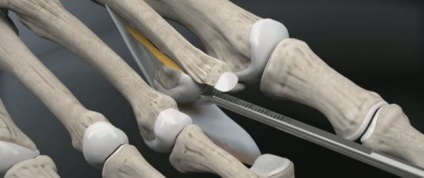
Проводиться прелімінарним фіксація остеотомірованного фрагмента спицею Кіршнера.
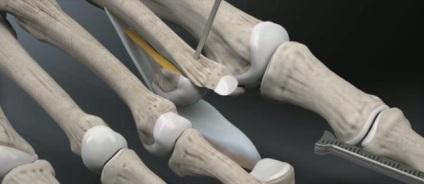
Проводиться установка ще однієї спиці Кіршнера в основу основної фаланги, за допомогою спеціального дістрактора плюс-фаланговий суглоб розтягується для кращої візуалізації, проводиться відсікання плантарной пластинки максимально дистально.
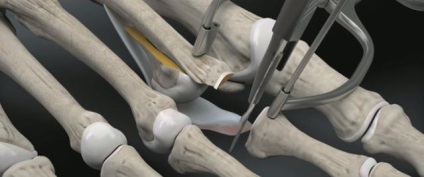
Далі виконується прошивання плантарной пластинки в області її непошкодженою частини за допомогою «міні-скорпіона»

Або за допомогою «ласо свинячий хвостик».
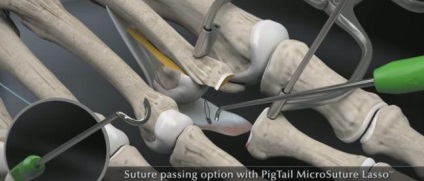
Виконання прошивання можливо і за допомогою звичайної хірургічної голки але воно більш трудомістким.
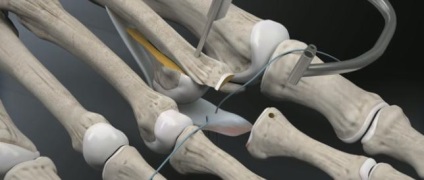
Виконання прошивання можливо і за допомогою звичайної хірургічної голки але воно більш трудомістким.
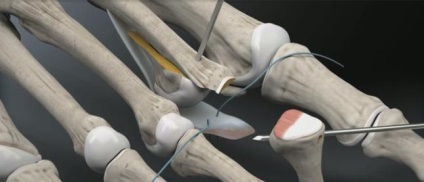
Через отримані тунелі за допомогою провідника проводяться нитки, прошиваються плантарную пластинку.
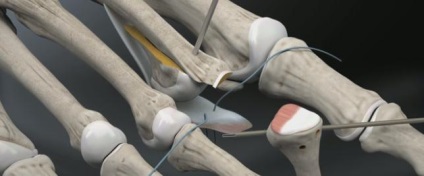
Прелімінарним спиця Кіршнера видаляється. Остеотомірованний фрагмент встановлюється в бажане положення (зазвичай це 2-5 мм укорочення).
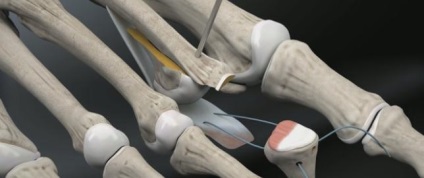
Проводиться фіксація Weil остеотомии гвинтами.
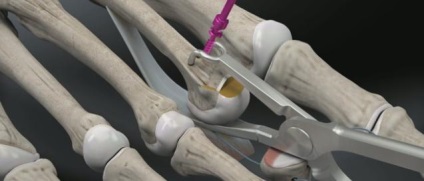
Після фіксації остеотомии проводиться затягування ниток прошивається плантарную пластинку. Оцінка отриманого результату. Пошарове ушивання рани.
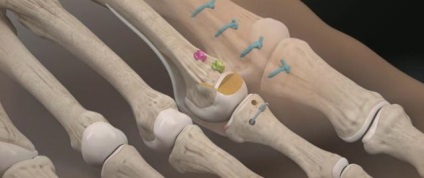
Дана методика ще не отримала широкого поширення в нашій країні, проте вона широко використовується за кордоном і відмінно себе зарекомендувала.
