Незріла тератома - діагностика, лікування
Незрілі тератоми складаються з похідних трьох зародкових листків: ектодерми, мезодерми і ендодерми; на відміну від зрілих тератом вони містять незрілі або ембріональні структури. Ці пухлини називали по-різному: солідна тератома, злоякісна тератома, тератобластома, тератокарциномах і ембріональна тератома. Ці назви були обумовлені тим, що незрілі тератоми неправильно вважали змішаними герміногеннимі або вторинними злоякісними пухлинами, що відбуваються з зрілих доброякісних тератом. У них часто присутні, а іноді і переважають зрілі тканини. Незріла тератома яєчників - рідкісна пухлина, яка складає менше 1% тератом цієї локалізації.
На відміну від зрілої кістозної тератоми. частіше діагностується в репродуктивний період, хоча і зустрічається в будь-якому віці, пік захворюваності незрілої тератомою доводиться головним чином на перші дві декади життя. Ці пухлини не розвиваються після настання менопаузи. За визначенням, незріла тератома містить незрілі компоненти нервової тканини. На думку Norris і співавт. ступінь диференціювання цих пухлин визначається виключно кількістю незрілої нервової тканини. Також можуть бути присутніми нейробластомние елементи, глиальная тканину, незрілі тканини мозочка і кори мозку. Гістологічна диференціювання цих пухлин заснована на кількості і ступеня незрілості клітин.
Перша ступінь (G1) представлена зрілої тератомою, що містить рідкісні незрілі осередки, а при G3 велика частина новоутворення представлена ембріональної тканиною з атипией і мітотичної активністю. У старших пацієнток у порівнянні з молодими первинна пухлина має нижчу ступінь диференціювання. При зрілої пухлини з добре диференційованими елементами (солідна зріла тератома) встановлюють ступінь G0.
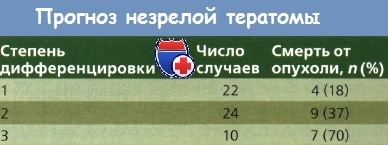
Незрілі тератоми майже ніколи не бувають двосторонніми; вкрай рідко в протилежному яєчнику виявляють доброякісну тератому. При первинному хірургічному лікуванні можуть бути виявлені множинні імплантати незрілої тератоми в черевній порожнині; прогноз при цьому тісно пов'язаний з гістологічної ступенем диференціювання і числом метастазів. Norris і співавт. обстежили 58 пацієнток і повідомили про різну 5-річної виживаності в залежності від ступеня диференціювання первинних незрілих тератом: при високодиференційованих (G1) - 82%, помірно (G2) - 63%, низькодиференційованих (G3) - 30%. Ці результати отримані до застосування багатокомпонентної хіміотерапії (ХТ).

Для точного визначення ступеня диференціювання необхідні множинні біопсії первинної пухлини і широкі зрізи біоптатів або повне видалення імплантатів. У більшості випадків останні більш диференційовані, ніж первинна пухлина. Ступінь диференціювання як самої пухлини, так і її імплантатів встановлюють по найменш зрілої тканини. Для хворих із зрілими гліальними метастазами прогноз хороший, з незрілими - поганий.
Однак, якщо основна пухлина помірно або низкодифференцированная (G2 або G3), а імплантати або рецидиви мають ступінь диференціювання G1, G2 або G3, показана трехкомпонентная хіміотерапія (XT). Рекомендації по використанню ад'ювантної хіміотерапії (XT) при низькодиференційований пухлини I стадії засновані на дослідженнях, виконаних до того, як в практику ввійшло ретельне хірургічне стадіювання. Cushing і співавт. обстежили 44 дівчаток і дівчат віком до 15 років після повної резекції незрілих тератом будь-якого ступеня диференціювання.
DiSaia і співавт. повідомили про декілька хворих з дисемінований незрілої тератомою. які отримали хіміотерапію (XT) за цією схемою.
Під час лапаротомії «second-look» у них не виявили незрілих тканин, а що залишилися перитонеальні імплантати містили тільки зрілі елементи. Цей феномен назвали хіміотерапевтичне ретроконверсії незрілої тератоми яєчників, схожою або ідентичною синдрому дозрівання тератоми при несеміномних герміногенних пухлинах яєчок. За період спостереження у цих пацієнток не виникли рецидиви, зрілі імплантати, очевидно, залишалися в статичному стані, підтверджуючи попереднє загальне правило.
Curry та співавт. представили досвід лікування 25 хворих (середній вік на момент постановки діагнозу 19 років) з незрілими тератомами яєчників. У цьому дослідженні 4 пацієнтки отримали післяопераційне дистанційне опромінення таза або живота в самостійному вигляді або в поєднанні з хіміотерапією (XT) одним препаратом, 2 - хіміотерапії (XT) в режимі монотерапії і 2 - не отримали ніякого лікування, крім хірургічного. Всі 8 жінок померли від пухлини, найбільший період виживання склав 40 міс, 6 з 8 пацієнток прожили менше 12 міс. після первинного лікування. Наступні 5 хворих отримали післяопераційну ПХТ за схемою MAC або ActFUCy; 2 залишалися живі через 73 і 50 міс. після початку XT. ПХТ за схемою VAC (вінкристин 1,5 мг / м2, дактіноміцін 0,5 мг і циклофосфамід 500 мг) отримали інші 12 пацієнток.
Препарати вводили в / в щотижня протягом 12 тижнів. а потім 5-денний в / в курс проводили кожні 4 тижні. протягом 2 років.

Фахівці GOG провели лікування 20 хворих після повної резекції незрілих тератом за схемою VAC. Невдале лікування відзначено тільки в 1 випадку, причому терапія була призначена після виявлення рецидиву. З 8 пацієнток з пізніми стадіями захворювання або рецидивними ураженнями після неповної резекції тільки 4 прореагували на схему VAC. Група лікарів з M.D. Anderson Hospital повідомила про ремісії після первинної хіміотерапії (XT) за схемою VAC у 15 (83%) з 18 пацієнток. GOG провела лікування пізніх стадій або рецидивних незрілих тератом, використовуючи XT за схемою VBP. З 26 хворих 14 (54%) вижили без ознак хвороби. Creasman лікував 6 пацієнток з незрілими тератомами, використовуючи схему MAC: у всіх відзначена віддалена виживаність. Schwartz при I стадії захворювання зазвичай призначає 6 циклів VAC.
В даний час більшість дослідників при Іа стадії високодиференційованих (G1) незрілих тератом обмежуються односторонньої оваріектомією. При Іа стадії зі ступенем диференціювання G1, G2, а також при пізніх стадіях захворювання після хірургічного лікування призначають схему VAC. Три курсу XT настільки ж ефективні, як і більша їх кількість, особливо після повного видалення пухлини.
Bonazzi і співавт. з Італії повідомили про власний досвід лікування 32 хворих з чистими незрілими тератомами, які склали 28% всіх герміногенних пухлин в їх практиці. У 29 пацієнток була I або II стадія, з них у 24 високо- і помірно диференційовані (G1, G2) пухлини. Тільки операцію, що збереже (односторонню оваріектомію або цистектомії) виконали 22 хворим. З 32 пацієнток хірургічне втручання зі збереженням фертильності виконали в 30 випадках. У 5 з 6 жінок, які бажали мати дітей, було 7 вагітностей, що закінчилися народженням 7 нормальних новонароджених. XT після хірургічного лікування проводили тільки при пухлинах I і II стадій ступеня диференціювання G3 або при III стадії захворювання. Протипухлинну XT на основі препаратів платини отримало 10 пацієнток. При медіані спостереження 47 міс. (Діапазон 11 - 138 міс.) Все 32 хворі були живі, без ознак рецидиву.
В даний час консервативне лікування герміногенних пухлин стало нормою. Навіть при поширеному процесі можна провести односторонню оваріектомію з повним хірургічним Стадіювання і збереженням матки і іншого яєчника. На щастя, більшість герміногенних пухлин яєчників діагностують на ранній стадії; вони найчастіше обмежені одним яєчником. Короткі курси XT показали відмінні результати. Це важливо, оскільки порушення менструальної функції (аж до аменореї) під час XT обумовлені її тривалістю. Згодом може порушуватися фертильність.
Однак відзначено, що у багатьох пацієнток з герміногеннимі пухлинами після лікування наступила вагітність і вони народили здорових дітей. Чим молодше жінка, тим менше ризик порушення менструального циклу і безпліддя, і це справедливо для більшості пацієнток з герміногеннимі пухлинами. У жінок старшого віку, в пременопаузі, наприклад, при РМЗ спостерігається інша ситуація.
Під час хіміотерапії (XT) в більшості випадків розвивається аменорея, нормальний менструальний цикл відновлюється у невеликого числа жінок, таким чином, має місце передчасне припинення функції яєчників.

- Повернутися в зміст розділу "Онкологія"