-холедохолітіаз
-гострий і хронічний панкреатит
-рубцовая стриктура холедоха
-хвороба Каролі
-стеноз БДС
-періхоледохіальний лімфаденіт
-склерозуючий холангіт
-метастатична поразка
печінки
-гострий гепатит
-хронічний гепатит
-цироз печінки
Застосування інструментальних методів дослідження: лапороскопії, чрезкожной чрезпеченочной холангиографии (ЧЧХГ), ендоскопічної ретроградної холангіопанкреатографія (РХПГ) безумовно розширило діагностичні можливості, однак ці методи в умовах поліклініки не застосовуються, так як є інвазивними, складними в технічному виконанні. У повсякденній клінічній практиці широкого поширення набув метод ультразвукової діагностики, будучи неінвазивним, необтяжливим для хворого, його результати не залежать від функції печінки, він може бути використаний в якості контролю за динамікою захворювання.
Діагностичні можливості ультразвукового методу дозволяють визначити:
- характер жовтяниці: паренхиматозная або механічна.
- провести диференціальну діагностику між жовтяницею доброякісного і пухлинного генезу,
- встановити рівень обтурації жовчних проток в разі механічної природи.
Діагностичні можливості методу мають певні межі, однак не знижують цінність методу.
Часто у хворих з паренхіматозним ураженням печінки і з механічною обструкцією гепатікохоледоха допускаються помилки в інтерпретації клініко-лабораторних даних, що обумовлено складним механізмом розвитку жовтяниці. При тривалому холестазі механічного походження в печінці виникає синдром цитолізу, в результаті чого до механічної жовтяниці приєднується паренхіматозний компонент. У зв'язку з цим лабораторні показники у хворих з механічною жовтяницею можуть імітувати паренхіматозну.
Діагностика жовтяниці паренхіматозного характеру за допомогою ультразвукового методу дослідження не представляє особливих труднощів. До неї можуть призводити гострий гепатит, ультразвукова картина якого характеризується збільшенням печінки, зниженням ехогенності печінки, підвищенням періхоледохеальний ехогенності за рахунок серозного набряку навколосудинної клітковини. При цирозах печінки відзначається дифузна неоднорідність печінки, наявність множинних облітерірованних судин, збільшення лівої частки з атрофією правої, закруглення кутів печінки, ознаки портальної гіпертензії.
Основним ехографіческім ознакою паренхиматозного характеру жовтяниці є наявність нерозширена внутрішньо-і позапечінкових жовчних проток.
Ключовою ознакою механічної жовтяниці при УЗД є розширення жовчних проток (Рис. 1), як позапечінкових так і внутрішньопечінкових. У нормі внутрішньопечінкові жовчні протоки, за винятком пайових, оглянути які можливо лише в 50% випадків, при УЗД не видно. Ступінь розширення жовчних проток при механічній жовтяниці залежить від причин порушення відтоку жовчі і більшою мірою від тривалості обструкції. Дилятацию внутрішньопечінкових проток можливо виявити на 3-5 день після обструкції. Розширення проток послідовно поширюється від місця закупорки від низу до верху. Внутрішньопечінковий розширені протоки при цьому мають вигляд мішечкуваті або трубчастих структур і на відміну від гілок ворітної вени зберігають значний ступінь розширення і простежуються практично до периферії. Труднощі у визначенні розширення внутрішньопечінкових проток виникають в тому випадку, коли механічна жовтяниця виникає гостро і за часом є нетривалою, в разі того, що минає холестазу при вентильних каменях, при дрібних конкрементах холедоха, які викликають короткочасне порушення прохідності.
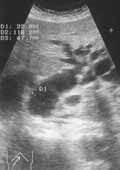
Мал. 3. Рак головки підшлункової залози. У голівці визначається горбисте утворення зниженою ехогенності. Вірсунгов протока розширено до 7 мм.
Патогноманічним комплексом для пухлини головки підшлункової залози є поєднання прямих ознак: локальне збільшення головки за рахунок наявності пухлиноподібного утворення різної ехогенності, але переважно зниженою, з косвен-ними, до яких відноситься: ектазія головного панкреатичного протоку, явища хронічного панкреатиту, що виникають із-за блокади протоки пухлиною, а також розширення всередині - і позапечінкових проток, збільшення жовчного міхура.
Найбільш важкою для УЗ-діагностики є патологія БДС.
Ультразвукова діагностика пухлини БДС грунтується на непрямих симптомах, оскільки візуалізувати це утворення у вигляді пухлинної маси різного рівня ехогенності в зоні ВДС вдається рідко. Непрямим ознакою раку є холангіоектазія на всьому протязі жовчного дерева, при блокаді гирла Вірсунгова протоки - панкреатоектазія. Пухлини БДС і пухлини, що виходять з дистальної частини холедоха, мають подібну ехографічні картину і практично не помітні між собою.
Пухлини середніх відділів холедоха дають при УЗД картину, що нагадує за пухлини головки підшлункової залози. Відмінність полягає в тому, що пухлини холедоха рідше візуалізуються через переважання інфільтративного росту, і найчастіше вони проростають міхуровопротока. Діагностика пухлинного проростання протоки грунтується на визначенні специфічної картини жовчного міхура, коли його збільшення супроводжується підвищенням ехогенності внутрішнього вмісту, що характерно для довго відключеного жовчного міхура від позапечінкових жовчних проток.
Пухлини позапечінкових жовчних проток мають частіше підвищену ехогенність. Важливим непрямою ознакою, який спостерігається в 100% випадків є холангіоектазія. Виняток можуть становити хворі у яких жовтяниця відсутня в зв'язку з накладенням раніше білідігістівних анастомозів. Для пухлинної оклюзії пайової протоки характерна внутрипеченочная холангіоектазія на стороні поразки. При локалізації раку в зоні воріт печінки і проксимального відділу печінкового протоку холангіоектазія визначається в обох частках печінки. Загальний печінково-жовчний протік нижче пухлини і жовчний міхур в цьому випадку спали.
Рак жовчного міхура є труднодіагностіруемой пухлиною. Труднощі діагностики обумовлені тим, що пухлина розвивається на тлі тривало існуючої ЖКХ, структура її відрізняється частіше підвищеної ехогенності. Основною ознакою є візуалізація пухлинної маси, що має інтра- або екстраорганние зростання. При блокаді пухлиною гепатікохоледоха розвивається холангіоектазія вище пухлини.
Таким чином, УЗД дає важливу інформацію при захворюваннях органів гепатопанкреатодуоденальной зони, ускладнених механічною жовтяницею. Практичну перевагу методу полягає в тому, що УЗД дозволяє скоротити діагностичний період, дані УЗД можна використовувати для побудови програми діагностичних досліджень. Однак діагностичні можливості методу мають межа точності, тому дані УЗД необхідно верифікувати іншими методами дослідження.