Диференціальна діагностика
При оклюзії центральної вени сітківки, на відміну від очного ішемічного синдрому, зазвичай спостерігають покручені ретинальні вени, а також безліч ретінальних крововиливів і макулярної набряк. При очному ішемічному синдромі легке натиснення пальцем на повіку або мінімальний тиск офтальмодінамометром викликає пульсацію артерій сітківки, тоді як при оклюзії центральної вени сітківки потрібно чимало натиснення.
Також слід враховувати:
• діабетичну ретинопатію;
• радіаційну ретинопатію.
діагностика
Внутрішньовенна флюоресцентная ангіографія. У 60% випадків спостерігається відстрочене заповнення хоріоідеї (рис. 4-16). У 95% випадків визначають уповільнене заповнення артерій і вен сітківки (див. Рис. 4-16). У 85% випадків спостерігають пізніше прокрашивание судин сітківки, в більшій мірі - артерій (рис. 4-17).
Електроретинографія. Визна ляють зниження амплітуди або відсутність а-хвилі (ішемія зовнішніх шарів сітківки) і б-хвилі (ішемія внутрішніх шарів сітківки).
Системне обстеження. При неінвазивному дослідженні сонних артерій приблизно в 90% випадків виявляють стеноз каротидної артерії на 50% і більше. Якщо неинвазивное дослідження сонних артерій не інформативно або якщо планується оперативне втручання, в цьому випадку використовують артеріографію або магнітно-резонансну ангіографію сонних артерій.
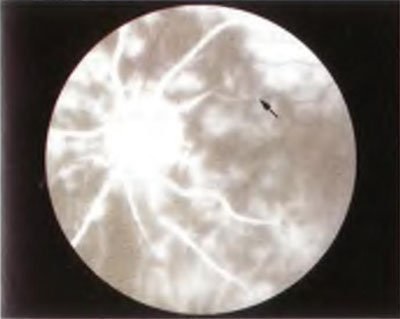
Мал. 4-16. Очний ішемічний синдром. На флюоресцентной ангиограмме визначають уповільнене заповнення артерій сітківки і судин хоріоідеі. Відзначається патологічний передній фронт флюоресцеінового барвника в артеріолі сітківки (стрілка).
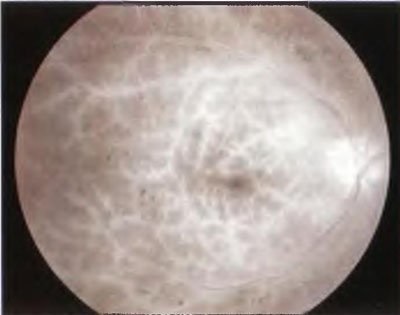
Мал. 4-17. Очний ішемічний синдром. Пізня фаза флюоресцентной ангіографії: фарбування судин сітківки в оці з ішемічним синдромом.
Для зору: після встановлення діагнозу в 75% випадків процес прогресує зі зниженням зору до рахунку пальців у особи і гірше протягом року.
Системний прогноз: протягом наступних 5 років в 40% випадків настає летальний результат, найбільш поширена причина серцево-судинні захворювання.
Застосування ПЛК показано при розвитку неоваскуляризації райдужки і при наявності відкритого кута передньої камери. ПЛК викликає регрес новоутворених судин райдужки в 36% випадків. Пацієнта необхідно обстежити для визначення можливості ендартеректоміі сонної артерії. У третини оперованих хворих спостерігають поліпшення зору, у третини зір стабілізується, і у третини, незважаючи на проведену еідартерзектомію, погіршення зору триває.
Якщо сонна артерія обтуріровать на 100%, епдартероктомія неефективна: неефективно також шунтування з екстракраніальних артерії в інтракраніальную (наприклад, шунт між поверхневої скроневої і середньої мозкової артерією). Дуже важливо не випустити з уваги стан серця, так як провідною причиною смерті залишаються серцеві захворювання.
Ендартеректомія показана при наявності симптомів (минуща сліпота, транзиторні ішемічні атаки та інсульт без паралізації) у пацієнтів з 70-99% іпсилатеральний стенозом сонної артерії (табл. 4-2). Пацієнтам з відповідними симптомами, але зі стенозом менше 70% показана терапія антиагрегантними препаратами.
Таблиця 4-2. Результати лікування пацієнтів з симптомами стенозу сонної артерії високого ступеня

С.Е. Аветісова, В.К. сургучу