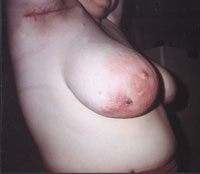
Малюнок 2. Актиномікоз молочної залози.
Актиномікоз, згідно з різними джерелами і класифікацій, називають також глибоким мікозом, псевдомікози, актінобактеріозом, променисто-грибкової хворобою і ін. Це захворювання відрізняється різноманітністю клінічних проявів, що пов'язано зі стадийностью розвитку специфічного процесу (інфільтрат, абсцедирование, фістулообразованіе, рубцювання) і з його численними локалізаціями (голова, шия, ЛОР-органів, грудна клітка, легкі, молочна залоза, пахвові і пахові зони, черевна стінка, печінку, кишечник, геніталії, сліпа кишка, яг одіци, кінцівки та ін. малюнки 1, 2, 3, 4).
Судячи з деяких публікацій і лікарським висновкам, можна відзначити, що існують певні різночитання в розумінні етіопатогенезу актиномикоза і ролі актиноміцет в розвитку хронічних гнійних захворювань. А знання етіології захворювання, як відомо, особливо важливо при виборі етіотропного лікування.
Актиноміцети (мікроаерофільні, аеробні та анаеробні мікроорганізми) широко поширені в природі, вони живуть в грунті, на рослинах, у воді, на каменях, в житлових і виробничих приміщеннях, а також постійно присутні в організмі людини. Важливою діагностичною ознакою актиномикоза є виявлення актиноміцет при культуральному дослідженні патологічного матеріалу і / або друз променистого гриба, що представляють собою променисті освіти - потовщені нитки міцелію з характерними «колбочками» на кінці (малюнок 5).
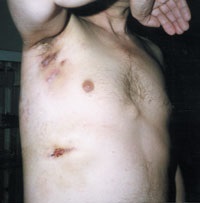
Малюнок 3. Торакальний актиномікоз. Поразка м'яких тканин пахвовій області, грудної стінки і легких.
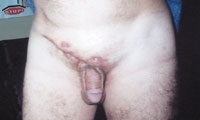
Малюнок 4. Актиномікоз пахової і надлобковій областей із залученням клітковини малого таза.
У 30-40-х рр. XIX ст. актиноміцети (променисті гриби) вважали мікроорганізмами, які займають проміжне місце між грибами і бактеріями. Здатність актиноміцет утворювати повітряний міцелій, відсутність у них органів плодоношення, диференціювання, клітинної вегетації зближують їх з істинними грибами. Однак за хімічним складом оболонок, протоплазми, будовою ДНК, актиноміцети відповідають бактеріям. Остаточно доведено, що збудники актиномікозу - актиноміцети - є бактеріальними клітинами.
У більшості випадків (70-80%) актиномікоз розвивається під поєднаним впливом актиноміцет і інших бактерій, які виділяють ферменти (в тому числі гиалуронидазу), розплавляють сполучну тканину і сприяють поширенню актіномікотіческіе процесу.
Вхідними воротами для актиноміцет і інших бактерій в організм (екзогенний шлях) є пошкодження шкіри, слизових оболонок, мікротравми, тріщини, лунки видалених зубів, вроджені Свищева ходи (бранхіогенние, слинні, пупкові, ембріональні протоки в куприкової області) і т. Д.
Важлива роль в патогенезі актиномікозу належить ендогенним: гематогенному, лимфогенному і контактному, шляхам проникнення мікроорганізмів.
Розвитку актиномикоза різних локалізацій, як правило, передують різного роду травми, забої, травматичне видалення зубів, особливо 8-го дістопірованних зуба, перелом щелепи, хронічний пародонтоз, періапікальная гранульома, осколкові поранення, тривала їзда на мотоциклі, велосипеді, розрив промежини при пологах, внутрішньоматкові спіралі, геморой, тріщини заднього проходу, крижово-куприкова кісти, наявність хронічного запалення: апендицит, аднексит, парапроктит, гнійний гідраденіт, сикоз, вугрової хвороба, тонзиліт, ос еоміеліт і ін.
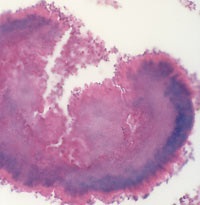
Малюнок 5. актіномікотіческіе друза (гістологічний препарат).
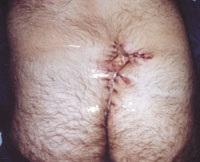
Малюнок 6. Оперативне висічення вогнища актиномікозу в крижово-куприкової області. Часткове ушивання рани.
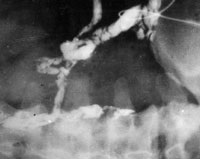
Малюнок 7. Фістулографія: при введенні контрастної речовини в свищ на передній черевній стінці видно розгалужені Свищева ходи.
У місці проникнення актиноміцет на I етапі хвороби поступово, без видимих клінічних симптомів і суб'єктивних скарг формується специфічна гранульома - актіномікоми, що складається з лейкоцитів, гігантських клітин, инфильтративной тканини, мікроабсцесів, грануляцій, проліферативних елементів, сполучнотканинних перемичок і навколишнього капсули.
Актиномікоз є хронічне гнійне неконтагіозное захворювання, вражає людей працездатного віку і без адекватного лікування може тривати роками; захворювання має схильність до прогресування. Формування хронічного запалення і специфічних гранульом з подальшим абсцедуванням і утворенням Свищева ходів при вісцеральних локалізаціях ускладнює стан хворого і призводить до порушення функцій уражених органів, розвитку анемії, інтоксикації і появи амілоїдозу.
Актиномікоз і інші бактеріальні інфекції черепно-лицьової і вісцеральної локалізації вимагають комплексного лікування - призначення протизапальних та імуномодулюючих, загальнозміцнюючих засобів, застосування хірургічних та фізіотерапевтичних методів. Лікування важких форм вісцерального актиномікозу утруднено через пізнє надходження хворих в спеціалізовані відділення, тривалої інтоксикації та розвитку необоротних змін в органах і тканинах. Підбір антибіотиків ускладнюється антибіотикорезистентністю, необхідністю враховувати супутню актиномікозу мікрофлору, асоціації мікроорганізмів. Виникають труднощі і при проведенні радикальних хірургічних операцій, в зв'язку з чим буде потрібно особливо ретельна підготовка до них пацієнтів, використання адекватних методик знеболення та тактики хірургічного втручання.
Більше 40 років ми застосовуємо в клінічній практиці вітчизняний імуномодулятор - актінолізат, за винахід якого в 1950 р наші вчені отримали Державну премію. Цей препарат - свіжоприготований, стабілізований фільтрат культуральної рідини самолізірующіхся актиноміцетів і є природним для організму речовиною; відсутність токсичності перевірено на 1124 хворих. Актінолізат високо ефективний і толерантний, ніж та обумовлені його переваги перед іншими імунними препаратами. Потужне імуномодулюючу дію, стимуляція фагоцитозу, вплив на зниження інтенсивності запалення перевірені in vitro, підтверджені в експериментах на тваринах і в клінічній практиці при лікуванні більш ніж 4 тис. Пацієнтів з гнійними захворюваннями шкіри, підшкірної клітковини і внутрішніх органів.
Препарат показаний дорослим і дітям як при найважчих хронічних гнійних інфекціях, наприклад актиномикозе, так і при більш легких гнійних ураженнях шкіри, підшкірної клітковини і слизових оболонок, а також при мікробної екземі, трофічних виразках, пролежнях, гидрадените, гнійно-ускладнених ранах, уретриті і вульвовагініті, парапроктиті і ін.
Актінолізат призначають по 3 мл в / м двічі на тиждень: на курс доводиться 10-20-25 ін'єкцій; наступні курси проводять з інтервалом в один місяць, за показаннями.
Антибактеріальна терапія вимагає дотримання цілого ряду загальних правил, що включають цілеспрямований вплив на збудник захворювання (актиноміцети і інші бактерії). Частота висіву аеробної мікрофлори з вогнища актиномікозу становить, за нашими даними, 85,7%. У складі мікробів переважають стафілококи (59,8%) і кишкова паличка (16,9%); при параректальної локалізації мають місце асоціації декількох мікроорганізмів. Ми виявили більш високу резистентність мікрофлори до антибіотиків при актиномикозе, ніж при гострих гнійно-септичних захворюваннях, що пояснюється тривалим попереднім застосуванням різних хіміопрепаратів у цих хворих. Стійкість до антибіотиків, в свою чергу, сприяє активації вторинної мікрофлори, в тому числі - неспорообразующих анаеробних мікроорганізмів. За рахунок застосування актінолізата можна істотно підвищити ефективність лікування поширених гнійних захворювань і при цьому скоротити дози антибіотиків. Це особливо важливо у зв'язку з почастішанням випадків резистентності до хіміопрепаратів і появою важких побічних реакцій на них. При виявленні грибково-бактеріальних асоціацій призначають антіфунгальние препарати: дифлюкан, орунгал, ламізил, низорал і ін. Поряд з актінолізатом, антибактеріальними і антигрибковими антибіотиками, показані вітамінотерапія, симптоматичні засоби, фізіотерапевтичне лікування ультразвуком і ін.
У комплексі лікувальних заходів при актиномикозе значне місце займають оперативні втручання. Хірургічне лікування хворих актиномикозом обличчя і шиї в стадії абсцедування полягає в розтині і дренуванні вогнищ. У літературі зустрічаються опис рідкісних хірургічних втручань, наприклад темпоропаріентальной краніотомії і лобектомія з видаленням абсцесу у хворого актиномикозом мозку. При актиномикозе легких і колонізації легеневих каверн актиноміцетами проводяться лобектомія, іноді - з резекцією ребер, розтин і дренування гнійних порожнин, каверн і вогнищ розпаду. У разі актиномикоза пахвових і пахових областей, що розвинувся на фоні хронічного гнійного гідраденіта, вогнища ураження січуть, по можливості єдиним блоком, в межах мабуть здорових тканин. Залежно від об'єкта операції, глибини і площі операційного поля хірургічні втручання закінчують ушиванням рани наглухо, аутодермопластики по Тіршу, або практикується відкрите ведення післяопераційної рани з накладенням пов'язок з антисептичними мазями, які очищають рану і підсилюють регенерацію; застосовують також пленкообразующие аерозолі (рисунок 6).
Розвиток актиномікозу на тлі запалення епітеліальної-куприкової кісти або урахуса, як правило, супроводжується поширенням процесу на сідниці, параректальную область, а іноді - і на тазову клітковину. При неможливості радикального видалення вогнища інфекції обмежуються частковим видаленням або кюретірованіем Свищева ходів; такі хворі потребують декількох поетапних операціях.
Лікування екстрасфінктерними параректальної актиномікозу здійснюється лігатурним методом - товсту шовкову лігатуру після висічення вогнища проводять через стінку прямої кишки вище сфінктера і параректальної розріз. Лігатуру тонічно затягують і при подальших перев'язках поступово підтягують для прорізання сфінктера.
Труднощі лікування актиномікозу поперекової, сідничних і стегнових областей з поразкою заочеревинної клітковини обумовлені особливостями анатомічного розташування вогнищ, глибиною довгих звивистих Свищева ходів, схильністю хворих до розвитку інтоксикації, стійкою анемії і амілоїдозу. Після ретельної передопераційної підготовки вдаються до висіченню вогнищ актиномікозу, повного або часткового кюретірованію Свищева ходів, розкриття і дренування глибоких вогнищ абсцедування.
При розвитку актіномікотіческіе процесу в молочній залозі виробляють секторальне висічення вогнищ актиномікозу з попередніми фарбування Свищева ходів.
Хворих актиномикозом передньої черевної стінки оперують після ревізії свищів і виявлення їх можливий зв'язок з сальником і прилеглої кишкою (малюнок 7).
В післяопераційному періоді протизапальну і імуномодулюючу терапію актінолізатом продовжують, за показаннями проводять гемотрансфузії і фізіопроцедури, щодня роблять перев'язки. У випадках загоєння післяопераційної рани первинним натягом шви знімають на сьомий-восьмий день. На рани, які ведуть відкритим способом, в перші дні накладають пов'язки з йодоформной емульсією, розчином диоксидина 1%, йодопироновой маззю 1% для активації грануляцій. З метою санації рани застосовують антисептики широкого спектру дії. Для очищення ран від гнійно-некротичного відокремлюваного використовують водорозчинні мазі: левосин, льовомеколь, діоксіколь, а також іруксол, пантенол, вінізоль, Плівка-і пенообразующие аерозолі. Для прискорення регенеративного процесу і епітелізації накладають пов'язки з метилурациловой маззю, солкосерилом, вініліном, маслом обліпихи і т. Д.
Щоб своєчасно діагностувати і ефективно лікувати актиномікоз, що відрізняється різноманіттям локалізацій і клінічних проявів, необхідно знати етіологію і закономірності його патогенетичного розвитку, сприятливі фактори, мікроскопічні і культуральні характеристики збудників, схеми лікування актінолізатом і хіміопрепаратами, методики хірургічної тактики.
С. А. Бурова, доктор медичних наук.
Національна академія мікології. Центр глибоких мікозів, ДКБ №81