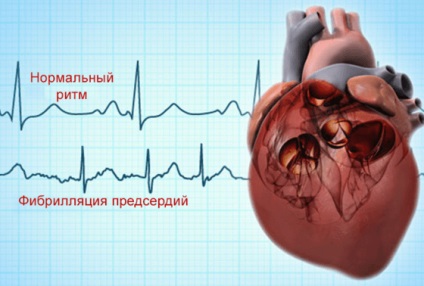
Порушення серцевого ритму виникають з різних причин, але всі вони справляють негативний вплив на серцево-судинній системі організму людини. Пароксизмальна аритмія є найпоширенішою формою розладів передсердних скорочень. При аритмических патологіях змінюється нормальна робота волокон міокарда. У період нападу синусовий вузол іноді зовсім перестає скорочуватися, а м'язові клітини передсердь, навпаки, частішають серцебиття, пульсуючи з непередбачуваною частотою, досягаючи цифри - до 500 ударів за хвилину. Нормально працюють лише шлуночки.
Пароксизмальна форма миготливої аритмії
Приступ порушення скорочень серця або пароксизм може тривати до тижня, але не довше. Якщо у людини відзначається більш тривалий період прояви пароксизмальної аритмії, то її називають постійною, і вона відноситься до іншого аритмической формі. Залежно від кількості ударів серця, пароксизми ділять на 2 типу:
- Мерехтіння - частота перевищує 300 скорочень за хвилину;
- Тріпотіння - максимум 200 ударів.
Також пароксизмальна форма миготливої аритмії класифікується за іншими показниками. Її групують по частоті шлуночкових скорочень на наступні види:
- Тахісистолічний - більше 90 ударів за хвилину;
- Брадисистолической - менше 60 скорочень;
- Нормосістоліческую - вважається найбільш оптимальним показником клінічної картини аритмії.
Симптоми при пароксизмах є наслідком частоти шлуночкових скорочень. Якщо ж у людини під час нападу цей показник знаходиться в межах 60-90 ударів за хвилину, то клінічні прояви взагалі не будуть відчуватися пацієнтом або ж можуть бути відсутні.
За частотою першої і найпоширенішою формою аритмії серед хворих є тахисистолическая. Прискорене серцебиття викликає у людини перебої серця, сильні биття в груди або тріпотіння. При цьому якщо під час нападу виміряти пульс, він виявиться нерівномірним. Оскільки порушення частоти СС впливають на загальний стан здоров'я пацієнта, то зазвичай виникають такі симптоми:
- Підвищена пітливість;
- Задишка при будь-якому вигляді активності і навіть у спокої;

- Больові відчуття в грудях, області серця;
- запаморочення;
- слабкість;
- Тривожність.
Якщо ж частота скорочень шлуночків знижується і розвивається брадісістоліческая форма аритмії, то це може загрожувати поганим мозковим кровообігом. У такі періоди пацієнт може раптово втратити свідомість, у нього може припинитися дихання. Оскільки зниження частоти ритму серця впливає на промацування пульсу, то іноді пульсацію крові і тиск виміряти не вдається. Якщо у людини виникають такі симптоми брадістостоліі, його потрібно терміново госпіталізувати в реанімаційне відділення.
Причини пароксизмальної аритмії
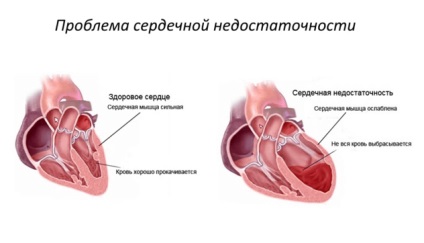
До першої групи чинників відносять:
- ІХС;
- Міокардит та інші запальні процеси;
- Вроджені вади;
- Придбані деформації і дефекти, що сприяють розширенню обсягу камер;
- гіпертонія;
- Серцева недостатність;
- Кардіоміопатії, викликані спадковою схильністю.
До факторів, які не належать до патологій серцево-судинної системи, відносять:
- Зловживання спиртними напоями;
- Перенесені інфекційні запалення тяжкого ступеня;
- Післяопераційні ускладнення;
- Порушення обміну речовин, що призводять до нестачі магнію / калію;
- Зміна легеневих тканин, що сприяє компенсаторного видозміни серцевого будови;
- тиреотоксикоз;
- Стресові ситуації, хронічна втома, нервозність;
- Тривалий прийом адреномиметиков, глікозидів.
Якщо не вдається встановити причини пароксизмальної аритмії, то її класифікують як ідіопатичну. Зазвичай такі стани виникають у молодих людей. У більш зрілому віці відзначаються вікові зміни в організмі, що провокують порушення серцевого ритму.
Лікування пароксизмальної аритмії серця
Для терапії захворювання можуть використовувати різні методи: медикаментозні, електроімпульсні або хірургічні. Все залежить від термінів пароксизму і його тяжкості. Якщо напад миготливої аритмії триває довше 2 діб, то лікарі застосовують різні способи, щоб відновити синусовий ритм. У закінченні цього часу збільшується ризик утворення емболії або тромбів, тому всі зусилля прикладають до того, щоб запобігти таким ускладненням.
У таких випадках пацієнту призначають лікування пароксизмальної аритмії серця, контролює ЧСЖ. У доповненні використовують антикоагулянти, що розріджують складу крові, зазвичай застосовують Варфарин. Препарат допомагає запобігти утворенню тромбоемболії в порожнинах передсердь і його подальше переміщення по кровоносних судинах. А відновлювати синусовий ритм починають через 21 після курсу терапії.
Але при чреспіщевом УЗД серця можна і на ранніх етапах лікування побачити, чи є тромби в судинах чи ні. При негативному результаті відновлювати частоту серцевих скорочень можна навіть раніше, ніж через 3 тижні після основного курсу терапії. Таким чином, можна уникнути ризику емболіческіх ускладнень і аритмических розладів.
Терапевтичне лікування;
Важливо відзначити, що Кордарон, Новокаинамид і Дигоксин вводиться тільки ін'єкційно і не може призначатися пацієнтом. Їх використовують лікарі швидкої допомоги і фахівці зі стаціонарних відділень. Лікування медикаментами дає позитивні результати в тих випадках, якщо аритмію виявити при першому її прояві. Далі результативність терапії знижується з кожним новим приступом.
Електроімпульсне лікування;

Її виконують наступним чином:
- Роблять хворому анестезію;
- На грудну клітку ставлять 2 електрода;
- Виставляють режим, який буде відповідати розряду шлуночкових скорочень;
- Встановлюють потрібний показник струму і проводять розряд.
Після електроімпульса серце перезапускає роботу і починає виконувати свої функції по-новому. Електричний струм знімає провідну систему, змушуючи її подавати правильне збудження синусового вузла. Електроімпульсна терапія завжди дає позитивні результати.
Хірургічне лікування;
При частих рецидивах, можливо, доведеться робити операцію. Як правило, використовують метод лазерного припікання тієї зони міокарда, яка стала патологічно збудженої. Хірургічне втручання проводять за допомогою катетера, що вводиться через артерію. Радіочастотна абляція в 80% випадків дає позитивні результати. Якщо необхідно, процедуру повторюють.