Що таке преімплантаціона генетична діагностика (PGD)?

Наприклад, якщо раніше британським клінікам, які займаються ЕКО, дозволялося проводити PGD для скринінгу тільки трьох важких спадкових захворювань, що проявляються в дитячому або юнацькому віці: муковісцидозу, раку сітківки і сімейного аденоматозного поліпозу (передраковий захворювання кишечника). За рішенням HFEA, на додаток до цих тестів буде проводитися скринінг для виявлення генів, значно збільшують ризик розвитку трьох видів злоякісних пухлин - раку грудей, яєчників і кишечника - в дорослому віці.
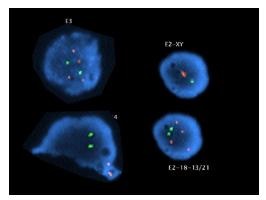
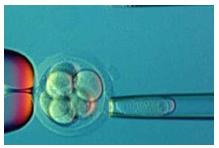
Малюнок 1.
Предімлантаціонная діагностика.
Представники етичних комітетів і релігійних організацій виступили з різкою критикою останнього рішення HFEA. На їхню думку, неконтрольоване використання подібних технологій може призвести до селекції ненароджених дітей за інтелектом, росту, кольору очей і будь-яким іншим характеристикам. У відповідь на ці звинувачення, голова HFEA Сюзі Лезер (Suzi Leather) заявила про те, нове рішення не є передумовою до масового проведення генетичного тестування. У кожному разі рішення буде прийматися тільки після ретельного розгляду всіх обставин.
Це дослідження проводиться на етапі, коли отриманий ембріон, що складається з 8 клітин. 1-2 клітини цього ембріона беруться для проведення даного дослідження спеціальної піпеткою. Цей процес носить назву біопсія ембріона. Тривалість проведення преимплантационной діагностики становить приблизно 1 день. Таким чином, воно може бути проведено через 3 дні після запліднення, а на 4-5 день, в разі, якщо ембріон «здоровий», можливе проведення переносу.
До спадкових найбільш частим моногенним захворювань належать:
- муковісцидоз
- адреногенітальний синдром
- Спинальная м'язова атрофія
- фенілкетонурія
- нейросенсорна туговухість
- галактоземия
Існують наступні види передімплантаційної діагностики:
- діагностика хромосомного дисбалансу (скринінг анеуплоїдій, транслокаций);
- для моногенних захворювань;
- PGD + HLA-типування;
- PGD хвороб з пізньою маніфестацією (Хвороба Паркінсона, хвороба Альцгеймера, шизофренія, цукровий діабет 2 типу, епілепсія).
Кому показано проведення генетичної діагностики?
Пацієнтам зі спадковими захворюваннями і / або змінами в каріотипі;
Ці ситуації зустрічаються досить рідко, оскільки хворі досить часто знають про те, що вони є носіями якогось гена, який може викликати у їхніх дітей якісь серйозні захворювання.
Пацієнтам, які страждають звичним невиношуванням вагітності;
В цьому випадку, чоловік або жінка є зовні абсолютно нормальними і практично здоровими, але тільки до того моменту, коли намагаються народити дитину.
При заплідненні і об'єднанні хромосом в ряді випадків виникає високий ризик розвитку якихось відхилень у плоду. Це супроводжується або звичним невиношуванням, або народженням дітей з генетичними дефектами. Застосування PGD дозволяє використовувати для перенесення тільки здорові ембріони гарної якості, що значно підвищує відсоток виношування, а також сприяє народженню здорових дітей.
Пацієнтам, включеним в програму, в віці 38 років і більше.
Пацієнтам в будь-якому віці при невдалих спробах ЕКЗ (3 і більше).
Справа в тому, що досить часто клітини людини мають якісь хромосомні відхилення, при цьому, чим більше вік, тим більше частота народження якоїсь патології. В середньому близько 25-40% ембріонів мають якісь хромосомні відхилення, при цьому цифри підвищуються до 50% у жінок у віці близько 40 років. При невдалих спробах ЕКЗ відразу необхідно думати про наявність якихось генетичний дефектів у плода, які також можуть бути причиною невиношування.
При чоловічому факторі безпліддя;
У деяких зарубіжних клініках передбачено також стандартне проведення передімплантаційної діагностики всім пацієнтам, в програму яких включено ІКСІ, навіть при відсутності очевидних факторів генетичного ризику.
Генетичне консультування і обстеження в таких випадках доцільно по 2 причинам:
1) Інтрацитоплазматична ін'єкція сперматозоїда (ІКСІ) чревата генетичним ризиком для дітей, зачатих за допомогою цієї методики. Одним з факторів визнається те, що при ІКСІ не реалізується природний процес захисту від генетично дефектних чоловічих клітин.
2) Безпліддя, яке потребує ІКСІ, частіше має генетичну основу:
- У 4-5% чоловіків і 6-7% жінок, охоплених програмами ІКСІ, виявляється аномальний каріотип.
- Класичними показаннями для ІКСІ є олигозооспермия і азооспермія. У 3-5% з цими порушеннями виявляються мікроделеції У-хромосоми.
- У 2% пацієнтів, яким призначено ІКСІ, мають місце спадкові дефекти органів (вроджені вади серця, «заяча губа» і ряд інших).

Згідно міжнародної лікарської конвенції пацієнтам заборонено вибирати стать дитини. Це правило однаково поширюється на всі країни, що практикують екстракорпоральне запліднення. Однак доктор зобов'язаний зробити вибір, народитися хлопчику чи дівчинці, в тих випадках, коли є спадкове захворювання, зчеплене зі статтю.
В даний час даних масштабних досліджень свідчать про те, що:
- Частота невиношування вагітності при проведенні преимплантационной діагностики нижче, ніж без неї (не у всіх дослідженнях);
- Доказів того, що при застосуванні PGD підвищується відсоток настання вагітності, так само, як і відсоток живорождения, поки немає (в деяких випадках він навіть нижче, що пов'язано з пошкодженням ембріона при проведенні його біопсії для взяття клітин);
- У деяких випадках PGD має помилкові результати:
- а) ембріон може мати якісь відхилення, а за результатами дослідження він абсолютно нормальний;
- б) ембріон здоровий, проте за результатами PGD він має хромосомні порушення;
- в) помилкові результати за даними літератури зустрічаються в 5-15% випадків.
В цілому, на даний момент можна говорити про те, що методика PGD має своє право на існування, значно допомагає в діагностиці і профілактиці спадкових захворювань, однак, потрібні подальші дослідження для її вдосконалення і поліпшення якості отриманих результатів.
В Університетській групі клінік «Я здорова» консиліумом лікарів (гінеколог, андролог, генетик, ембріолог) проводиться консультування про необхідність проведення даного дослідження конкретної подружній парі з урахуванням особливостей анамнезу, якості отриманих ембріонів і оцінки ступеня ризику генетичних порушень і невиношування вагітності. За свідченнями - проводяться всі необхідні дослідження.
Провідні хірурги клініки "Я здорова!" Гаспаров А.С. і Дубинська Е. Д. отримали патент на свій винахід з хірургічного лікування яєчників у жінок репродуктивного віку.
Дорогі читачі, хочемо знову вас порадувати розіграшем в співтоваристві Університетській групи клінік «Я здорова!» ВКонтакте.





Кісти яєчників: сучасні підходи і дискусійні питання

Ендометріоз: як з ним жити

Безпліддя - не вирок

Як вилікувати міому матки?
Що робити, якщо виявлено міома матки?

Видалення поліпа ендометрія

Опущення стінок піхви. Чи небезпечно це?

Донорські яйцеклітини: за і проти
Чи можна заздалегідь визначити стать майбутньої дитини?
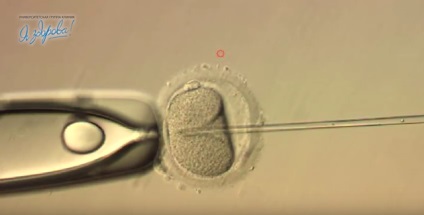
ІКСІ, ІМСІ, Пікс. Мікрохірургічні методи запліднення
Пізній репродуктивний вік і ЕКО

Безпліддя: діагностика та лікування