Унікальне анатомічна будова і положення цієї кістки роблять її вразливою по відношенню до травм, створюючи чималі труднощі в їх лікуванні. Близько 60-70% поверхні таранної кістки покрито гіалінових хрящем, що створює фасетки трьох суглобів - гомілковостопного, підтаранного і Таран-човноподібної, що мають велике значення в нормальній біомеханіки стопи і всієї нижньої кінцівки. Гомілковостопний суглоб забезпечує сгибательно-розгинальні руху в сагітальній площині, а подтаранний і Таран-човноподібний - супінацію і пронацию у фронтальній і горизонтальній площинах.
Часто при переломах цієї кістки страждають один або кілька перітаранних суглобів і відкрите анатомічний їх відновлення є необхідною умовою перспективного відновлення функції всієї стопи. Убогість і особливий характер кровопостачання таранної кістки припускають невідкладне усунення значних зсувів і вивихів її фрагментів, ретельне планування хірургічних доступів і виключно дбайливе ставлення до тканин. Загальна тенденція сучасної травматології - розширення показань до відкритої репозиції і стабільному остеосинтезу переломів таранної кістки, що вимагають, однак від ортопедичних хірургів певних знань, навичок і технічної майстерності.
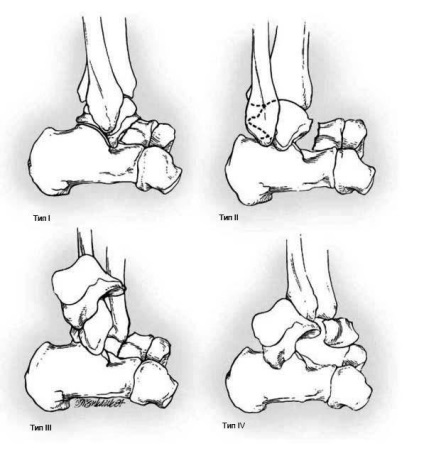
Класифікація переломів таранної кістки. (L.G. Hawkins 1970).
1. Вертикальні переломи таранної кістки або переломи її шийки.
- Тип I: Переломи без зміщення уламків.
- Тип II: Переломи зі зміщенням уламків і підвивихи (або вивихом) тіла в підтаранний суглобі.
- Тип III: Переломи з зі зміщенням уламків і вивихом одночасно в підтаранний і гомілковостопному суглобах.
- Тип IV: Переломи зі зміщенням уламків і вивихом тіла в гомілковостопному і підтаранний, а головки в Таран-човновидному суглобах.
2. Переломи тіла таранної кістки.
3. Переломи головки таранної кістки.
4. Переломи латерального відростка таранної кістки.
5. Хрящові та кістково-хрящові переломи блоку таранної кістки.
Симптоматика даної патології відповідає важкій травмі стопи і гомілковостопного суглоба (біль, набряк, порушення функції). Виражена деформація зустрічається лише при переломо-вивихах. В діагностичному плані вирішальним є рентгенографія гомілковостопного суглоба і стопи, щонайменше, в двох проекціях, а також комп'ютерна томографія. Слід пам'ятати про можливість знаходження в області заднього відростка додаткової «трикутної» кісточки і необхідності проведення диференціальної діагностики. Складно діагностувати переломи латерального відростка, подібні за симптоматикою з найбільш частим пошкодженням цій галузі - розривом латеральних зв'язок гомілковостопного суглоба.
При переломах шийки і тіла таранної кістки без зміщення відламків (Тип I) накладають на 6-8 тижнів гіпсову пов'язку від кінчиків пальців до верхньої третини гомілки в положенні стопи під кутом 90 град. При роздроблених переломах таранної кістки термін іммобілізації збільшують до 3 місяців. Протягом всього терміну іммобілізації хворі ходять на милицях без опорного навантаження. Після зняття гіпсової пов'язки проводиться реабілітація. Опорна навантаження повинна збільшуватися поступово. Вкрай бажано індивідуальне замовлення і носіння ортопедичних устілок, що дозволяють повніше адаптувати стопу до ходіння.
При переломах другого типу можна на першому етапі провести спробу закритої репозиції, яка складається в форсованої підошовної флексії стопи і іммобілізації її в такому положенні.
Переломо-вивихи таранної кістки (Тип III-IV) є вкрай несприятливими в прогностичному відношенні травмами, так як супроводжуються її гострими порушеннями кровообігу і критичним здавленням оточуючих м'яких тканин. У переважній більшості випадків вправити вивих закритим шляхом не вдається, в зв'язку з чим, після одноразової невдалої спроби слід ставити показання до невідкладного хірургічного втручання. Другим показанням до відкритої репозиції і внутрішньому остеосинтезу є високий ступінь ймовірності зрощення переломів шийки таранної кістки зі зміщенням уламків (Тип II) в положенні варусной деформації, яка веде до підтаранного артрозу і порочної поло-варусной установці стопи.
Найбільш важливою умовою проведення відкритої репозиції і остеосинтезу таких переломів є збереження в ході доступу і маніпуляцій кровопостачання кісткових уламків. Таранна кістка кров'ю з трьох джерел. Перший - задня великогомілкова артерія і її гілки, що проходять в товщі дельтоподібного зв'язки. Другий - тильна артерія стовпи. Третій - малоберцовая артерія і її гілки, що входять в sinus tarsi. Так як всі інші інтактні зв'язки і прикріплення м'яких тканин забезпечують васкуляризацию таранної кістки лише в мінімальному ступені, то в ході хірургічних доступів до неї слід максимально щадити все три основних джерела її кровопостачання.
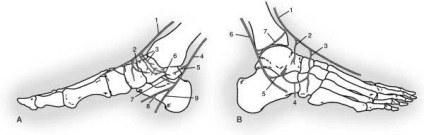
(З Gelberman RH, Mortensen WW: Arterial anatomy of the talus, Foot Ankle 4:64, 1983.)