Плоскоклітинний рак шийки матки
Плоскоклітинний рак шийки матки - гістологічна різновид цервікального раку, що відбувається з багатошарового плоского епітелію, що вистилає вагінальну частину шийки матки. У структурі інвазивного РШМ даний гістологічний тип діагностується в 70-80% випадків, в 10-20% зустрічається аденокарцинома шийки матки, в 10% - низькодиференційований рак, інші злоякісні пухлини шийки матки складають менше 1%. Максимальна захворюваність плоскоклітинний рак шийки матки доводиться на жінок у віці 40-60 років. Тривалий період «німого» течії призводить до того, що понад 35% випадків плоскоклітинного раку шийки матки діагностується вже в запущеній стадії, що робить негативний вплив на прогноз і результат захворювання. Розробка стратегії профілактики та проведення масового скринінгу жіночого населення на РШМ є пріоритетними завданнями практичної гінекології та онкології.
Причини плоскоклітинного раку шийки матки
Однозначні причини виникнення плоскоклітинного раку шийки матки не визначені, однак на сучасному етапі досить добре вивчені фактори, що запускають процес малігнізації багатошарового плоского епітелію. В першу чергу, до таких факторів належить вірус папіломи людини (HPV), головним чином 16 і 18 типів, рідше - 31 і 33 типів. У більшості випадків при плоскоклітинному раку шийки матки ідентифікується HPV-16. Серед інших вірусних агентів, що передаються статевим шляхом, роль онкогенів можуть грати вірус простого герпесу II типу, цитомегаловірус і ін. Фоновими процесами, при яких в подальшому може розвиватися плоскоклітинний рак шийки матки, служать ерозія, ектропіон. поліп цервікального каналу. лейкоплакия. цервицит і ін.
Крім цього, клітинному переродження сприяють і інші фактори: гормональні розлади, куріння. прийом імуносупресорів (глюкокортикостероїдів, цитостатиків), імунодефіцит. Певну негативну роль відіграє травматизація шийки матки при багаторазових пологах, установці ВМС. проведенні оперативних втручань: абортів. діагностичних вискоблювання. діатермокоагуляції і Діатермоконізація тощо. До групи ризику по виникненню плоскоклітинного раку шийки матки входять жінки, рано почали статеве життя, часто змінюють статевих партнерів, котрі нехтували методами бар'єрної контрацепції, які перенесли ЗПСШ.
Класифікація плоскоклітинного раку шийки матки
Усередині даного гістологічного типу виділяють плоскоклітинний з зроговінням і плоскоклітинний без зроговіння РШМ. В мікроскопічному щодо плоскоклітинний зроговілий рак шийки матки відрізняється наявністю ознак кератинізації клітин - «ракових перлин» і кератогіаліновие гранул. Епітеліальні клітини аномально великі, плеоморфние, з нерівними контурами. Митотические фігури представлені бідно. У препаратах неороговевающего плоскоклітинного раку шийки матки відсутні кератинові «перли». Ракові клітини переважно великі, полігональної або овальної форми. Відзначається їх висока мітотична активність. Ступінь диференціювання РШМ може бути високою, помірною або низькою.
З урахуванням напрямку пухлинного росту розрізняють екзофітну, ендофітну і змішану форми плоскоклітинного раку шийки матки. Виразково-інфільтративна форма характерна для запущених стадій РШМ; зазвичай вона формується при розпаді і некрозі ендофітний зростаючої пухлини.
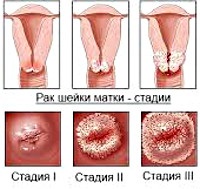
У своєму розвитку РШМ проходить чотири клінічних стадії. Також виділяють нульову, або початкову стадію (внутрішньоепітеліальний рак), при якій дивуються лише клітини покривного епітелію без інвазії в базальну пластинку. Перша стадія підрозділяється на два періоди: мікроінвазивний рак з глибиною проникнення в строму до 3 мм (стадія 1А) і інвазивний рак з інвазією більше 3 мм (стадія 1В). Ознакою другої стадії служить поширення пухлинного процесу на тіло матки. Третю стадію РШМ характеризує проростання пухлини в малий таз; при здавленні або обтурації сечоводу розвивається гідронефроз. Протягом четвертої стадії відзначається інвазія в пряму кишку і крижі, розпад пухлини, поява віддалених метастазів.
Симптоми плоскоклітинного раку шийки матки
У нульовий і 1А стадії клінічні прояви РШМ, як правило, відсутні. У цей період діагностика плоскоклітинного раку шийки матки можлива під час планового обстеження у лікаря-гінеколога. Надалі, у міру поглиблення інвазії і експансивного росту пухлини з'являється характерна патологічна тріада: білі, кровотечі і больовий синдром. Виділення зі статевих шляхів можуть мати різний характер: бути серозними прозорими або з домішкою крові (у вигляді «м'ясних помиїв»). У разі приєднання інфекції або розпаду пухлинного вузла білі можуть набувати каламутний, гноєподібного характер і смердючий запах.
Кровотеча зі статевих шляхів при плоскоклітинному раку шийки матки розрізняються своєю інтенсивністю - від виділень, що мажуть до ациклічних або менопаузальних кровотеч. Найчастіше кровотечі мають контактна походження і провокуються гінекологічним оглядом, статевим актом, спринцеванием, напруженням при дефекації.
Больовий синдром при плоскоклітинному раку шийки матки також може носити різну виразність і локалізацію (в області попереку, крижів, промежини). Як правило, він свідчить про занедбаності онкопроцесу, проростанні параметральной клітковини і ураженні поперекових, крижових або куприкових нервових сплетінь. При проростанні раку в сусідні органи можуть відзначатися дизуричні розлади, запори. освіту сечостатевих свищів. В термінальній стадії розвивається ракова інтоксикація і кахексія.
Діагностика плоскоклітинного раку шийки матки
Клінічно «німі» форми плоскоклітинного раку шийки матки можна виявити при проведенні кольпоскопії або за результатами цитологічного ПАП-мазка. Важливу роль в діагностиці грає ретельно зібраний гінекологічний анамнез (кількість сексуальних партнерів, пологів, абортів, перенесені ЗПСШ), а також виявлення високоонкогенних штамів ВПЛ в досліджуваному соскобе методом ПЛР.
При огляді в дзеркалах плоскоклітинний рак шийки матки визначається у вигляді папілломатозних або поліповидного розростання або виразкового освіти. Едофітние пухлини деформують шийку матки, надаючи їй бочкообразную форму. При контакті новоутворення кровоточить. Для визначення стадії онкозахворювання і виключення метастазів в органи малого тазу проводиться дворучне вагінальне і піхвової-ректальні дослідження. У всіх випадках виявлення патологічно зміненої шийки матки в обов'язковому порядку проводиться розширена кольпоскопія. паркан мазка на онкоцитологию, прицільна біопсія і вишкрібання цервікального каналу. Для морфологічного підтвердження діагнозу биоптат і зішкріб направляються на гістологічне дослідження.
Певну інформативність має визначення рівня SCC (маркера плоскоклітинного раку) в сироватці крові. Методами уточнюючої діагностики плоскоклітинного раку шийки матки, покликаними оцінити ступінь поширеності неоплазии і допомогти у виборі оптимального методу лікування пацієнтки, служать трансвагинальное УЗД. КТ або МРТ малого таза. екскреторна урографія. рентгенографія легенів. цистоскопія. ректороманоскопия.
Лікування плоскоклітинного раку шийки матки
При плоскоклітинному раку шийки матки може використовуватися хірургічне, променеве, хіміотерапевтичне і комбіноване лікування. Вибір того чи іншого методу або їх поєднань визначається поширеністю і морфологічним типом пухлини, а також віком і репродуктивними планами пацієнтки.
У функціонально неоперабельних випадках, обумовлених супутніми захворюваннями, призначається внутрішньопорожнинна променева терапія. При рецидивах РШМ показано виконання екзентерація малого таза, проведення паліативної химиолучевой і симптоматичної терапії.
Прогноз і профілактика
Після закінчення лікування динамічне спостереження за пацієнткою проводиться щоквартально протягом перших 2-х років, а потім раз на півроку до 5-річного терміну. Якщо плоскоклітинний рак шийки матки виявлений на нульовій стадії, то своєчасно проведене лікування дає шанси на практично 100% одужання. Відсоток безрецидивной п'ятирічної виживаності при РШМ I стадії складає 85%, II стадії - 75%, III - менше 40%. При IV стадії захворювання можна говорити лише про продовження життя, але не лікуванні. Рак кукси шийки матки розвивається менш ніж у 5% пацієнток.
Профілактика плоскоклітинного раку шийки матки полягає в проведенні масового і регулярного цитологічного скринінгу жіночого населення, диспансеризації жінок, що мають фонові і передракові захворювання шийки матки. Велику превентивну роль відіграє відмова від куріння, попередження ЗПСШ і проведення профілактичний вакцинації проти РШМ в підлітковому віці.