Геміколектомію (грец. Hemi- підлозі + kolon товста кишка + ektome вирізання, висічення) операція резекції товстої кишки з видаленням половини її протяжності.
Показання до Г. рак товстої кишки, поширений поліпоз, окремі форми кишкової непрохідності (заворот, узлообразование, інвагінація) при необоротних порушеннях кровообігу в стінці товстої кишки. Залежно від того, яка половина товстої кишки підлягає видаленню, розрізняють правостороннім і лівосторонній Г. т. К. В силу анатомічних умов і техніки виконання кожна з них має свої особливості. Виконання Г. а не обмеженої резекції товстої кишки обумовлено особливостями кровопостачання товстої кишки, необхідністю широкого видалення регіонарних лімф, вузлів при злоякісних ураженнях і більшою надійністю міжкишкових анастомозу, накладеного на поперечну ободову кишку, покриту очеревиною по всій її окружності.
Протипоказання - неоперабельна пухлина.
Підготовка хворих до операції
Крім загальноприйнятих лік. заходів, спрямованих на усунення порушень білкового та водно-сольового балансу і часто наявної анемизации хворих, першорядне значення має повноцінне очищення кишечника і придушення мікрофлори. Перше досягається попередньою дачею проносних і призначенням очисних клізм. З метою придушення мікрофлори товстої кишки застосовують антибіотики з урахуванням чутливості до них толстокишечной флори. Схема найбільш поширеною і швидкої (одноденної) підготовки товстої кишки до операції наступна: за добу до операції о 6 год. ранку всередину дають 50 мл 25% розчину сульфату магнію, починаючи з 10 год. ранку кожні 3 години (10 год. 13 год. 16 год. 19 год. 21 год.) per os - по 250 000 ОД мономицина і 1,0 г етазол, очисна клізма на ніч; о 6 год. ранку в день операції - 250 000 ОД мономицина і 1,0 г етазол per os, о 8 год. ранку очисна клізма.
техніка операції
правобічна геміколектомія
Черевну порожнину найчастіше розкривають серединним або правим Параректальним розрізом, окремі хірурги застосовують і косопоперечние розріз. Після розтину і ревізії черевної порожнини приступають до мобілізації правої половини товстої і кінцевого відрізка клубової кишки. Для цього розсікають парієтальних очеревину по зовнішній перехідній складці уздовж зовнішнього краю висхідної ободової кишки, починаючи від правого вигину до сліпої кишки, огинаючи останню знизу. Після цього висхідну ободову і сліпу кишку тупим шляхом разом з заочеревинної клітковиною і живлять кишку судинами легко зміщують до середини і догори. Шляхом перетину з попередніми лігуванням діафрагмальнотолстокішечной зв'язки мобілізують правий вигин кишки, після чого мобілізують праву половину поперечної ободової кишки на 6-10 см лівіше вигину.
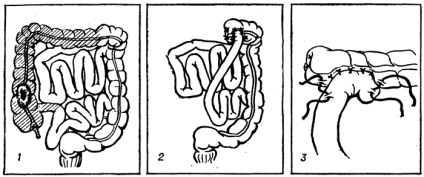
Мал. 1. Схема операції правосторонньою геміколектомія: 1 - резецируемой права половина товстої кишки з новоутворенням і частково тонка кишка заштриховані; 2 - частина кишечника видалена, вироблено накладення илеотрансверзоанастомоза кінець в бік; 3 - варіант накладення илеотрансверзоанастомоза бік у бік.
Розсічення брижі кінцевої петлі клубової кишки з подальшим перетином цієї кишки виробляють, відступивши на 10-20 см (рідко більше) від ілеоцекального клапана. Залежно від поширеності процесу лигируют і перетинають основний стовбур клубово-ободової артерії або тільки її толстокишечную гілка зі збереженням клубової кишкової гілки. Після перев'язки і перетину правої ободової артерії і її гілок, а також правої гілки середньої ободової артерії перетинають поперечну ободову кишку і резецируют праву половину товстої кишки разом з кінцевим відрізком клубової (рис. 1,2). Безперервність кишкового тракту відновлюють створенням анастомозу між клубової кишкою і залишається частиною поперечної ободової, який може бути виконаний в різних варіантах (рис. 1, 2 і 3): кінець в бік, бік в кінець, бік у бік в ізоперістальтіческім або антіперістальтіческіе напрямку і кінець в кінець (див. Ілеотрансверзостомія). Найбільш поширеними є анастомози кінець в бік і бік у бік. Після завершення анастомозу утворюється щілина між краями брижеек останньої петлі клубової і залишається частини поперечної ободової кишки повинна бути обов'язково ушита через можливість прослизання в неї і обмеження кишкових петель з розвитком кишкової непрохідності. Правостороннім Г. часто пов'язують з ім'ям Фрідріха (P. L. Friedrich), який вніс ряд пропозицій, що стосуються окремих деталей техніки виконання цієї операції гл. обр. у хворих на рак правої половини товстої кишки. Зокрема, він рекомендував накладати анастомози тільки на добре рухливих ділянках кишки, уникаючи накладання їх на фіксованих ділянках її, де відсутня брижі. У зв'язку з цим при пухлинах сліпої і висхідної ободової кишки він запропонував проводити резекцію всієї правої половини товстої кишки разом з печінковим кутом її і не менше 1/3 поперечної ободової кишки, а при локалізації пухлини в області правого вигину проводити видалення правої половини товстої кишки і здебільшого поперечної ободової.
лівостороння геміколектомія
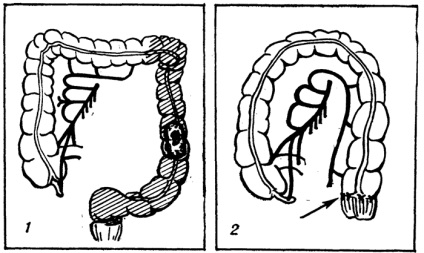
Мал. 2. Схема операції лівосторонньої геміколектомії: 1 - резецируемой ліва половина товстої кишки з новоутворенням заштрихована; 2 - операція завершена, частина кишечника видалена, вироблено накладення анастомозу кінець в кінець між ректосігмоідальний відділом кишки і переміщеної на судинній ніжці поперечної ободової кишкою (стрілкою вказано місце анастомозу).
Черевну порожнину розкривають серединним або лівим Параректальним розрізом і після ревізії і встановлення показань до виконання Г. приступають до мобілізації лівої половини товстої кишки. Для мобілізації і виведення з черевної порожнини видаляється ділянки кишки мобілізують лівий, а іноді і правий вигин ободової кишки з лігуванням і перетином диафрагмально-толстокишечной зв'язки і перетином лівої половини шлунково-ободової зв'язки. При видаленні лівої половини товстої кишки разом з брижі перев'язують основний стовбур нижньої брижової артерії після відходження її від передньої стінки аорти; кровопостачання залишені для анастомозірованія ректосігмоідальний відділу кишки здійснюється тільки за рахунок середніх ректальних артерій, що відходять від внутрішньої клубової артерії. У зв'язку з цим, вибираючи місце для перетину кишки при резекції, слід переконатися в повноцінності кровопостачання залишені для анастомозірованія відрізка ректосігмоідальний відділу кишки. До цієї ділянки кишки переміщують що залишається частина правої половини поперечної ободової кишки разом з мобілізованим правим вигином її і висхідній кишкою і накладають анастомоз частіше кінець в кінець (рис. 2). Коли цю операцію проводять з приводу доброякісних захворювань і необхідності у видаленні всієї брижі і регіонарних лімф, вузлів немає, основний стовбур нижньої брижової артерії в корені брижі можна зберегти для кровопостачання через її кінцеві гілки (верхня прямокишкова і сигмоїдальна артерії) залишені надампулярного відрізка товстої кишки.
В післяопераційному періоді перші 3-4 дні продовжують вводити антибіотики і проводять заходи, спрямовані на попередження парезу жел.-киш. тракту. При вираженому парезі кишечника після лівосторонньої Г. показана розвантажувальна цекостоми (див.), Що зменшує ризик розвитку неспроможності швів анастомозу. Багато хірургів висловлюються за розширення показань до профілактичного накладенню цекостоми в момент проведення основної операції у ослаблених, виснажених і анемізірованних хворих. Інші при подібних положеннях воліють завершувати операцію введенням до зони анастомозу через задній прохід зонда або виведенням приводить відрізка кишки (після резекції її) назовні у вигляді тимчасового одноствольного протиприродного заднього проходу (див. Anus praeternaturalis), а зашитий відвідний відрізок занурюють в черевну порожнину, розбиваючи операцію на два етапи і відкладаючи накладення міжкишкових анастомозу на другий момент після поліпшення загального стану хворого.
ускладнення
Основним ускладненням після операції Г. є розлитої або обмежений перитоніт (див.). Розрізняють дві основні групи післяопераційних перитонітів: перитоніт, що розвивається при повному герметизм швів міжкишкових анастомозу, пов'язаний з інфікуванням черевної порожнини в момент операції, і перитоніт, викликаний неспроможністю швів міжкишкових анастомозу. При застосуванні антибіотиків в процесі передопераційної підготовки, під час операції і в післяопераційному періоді перитоніти першої групи зустрічаються порівняно рідко. Профілактика їх полягає в щадному проведенні операції з ретельним дотриманням усіх правил асептики (див.).
Найчастіше зустрічається післяопераційний перитоніт, обумовлений недостатністю швів міжкишкових анастомозу. Клінічні прояви його, як правило, виявляються на 4-6-у добу після операції. Профілактика післяопераційних перитонітів даної групи полягає в спеціальній підготовці хворих, розвантажувальної цекостоми або відмову від одномоментної операції з накладенням внутрішньочеревного анастомозу після резекції кишки. При появі ознак перитоніту в післяопераційному періоді показана термінова релапаротомия, і чим раніше вона буде зроблена, тим більше шансів на успіх подальшого лікування. У більшості подібних випадків неспроможний анастомоз виводять за межі черевної порожнини у вигляді калового свища, а при неможливості його виведення внаслідок інфільтрації і поганий мобільності цієї ділянки кишки - вимикають зону анастомозу шляхом перетину приводить відрізка кишки вище анастомозу з накладенням на нього повного (тимчасового) калового свища і подальшої відмежовує тампонадой області неспроможного анастомозу.
Післяопераційна летальність при Г. коливається в широких межах. Це пояснюється тим, що Г. застосовують при різних хворобливих процесах, а результати операції знаходяться в прямій залежності не тільки від характеру хворобливого процесу, а й від ступеня його прояви і стадії розвитку. Так, при операціях з приводу гострої кишкової непрохідності (завороту або вузлоутворенням) в ранніх стадіях післяопераційна летальність не перевищує 2-5%, а при некрозі кишки вона зростає в багато разів. При раку товстої кишки, при планових операціях, що проводяться після належної підготовки, післяопераційна летальність коливається в межах 1,5 - 4%, а при екстрених операціях з приводу обтураційної кишкової непрохідності, викликаної пухлиною, особливо при перфорації пухлини, вона досягає 50-60% .
- Ви тут:
- Головна
- ЛІКУВАННЯ РАКУ
- Правобічна геміколектомія. ускладнення