Термін і діагноз «миокардиодистрофия» ввів в клінічну практику російський лікар-терапевт Георгій Федорович Ланг в 1936 році. Дана патологія займає 3-е місце в структурі всієї серцево-судинної патології, вона зустрічається частіше у людей старше 40 років.
механізм розвитку
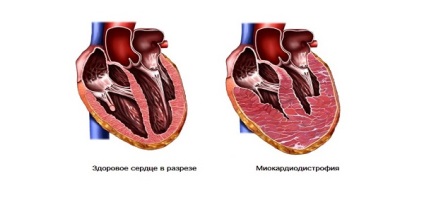
Незалежно від етіологічного (причинного) фактора механізм розвитку для миокардиодистрофии практично однаковий у всіх випадках. Він полягає в порушенні регуляції харчування і роботи міокардіоцитів (клітини серцевого м'яза), що призводить до їх кисневого голодування і порушення внутрішньоклітинного метаболізму. При цьому з лізосом клітин (спеціальні включення, які містять в собі різні ферменти) вивільняються протеолітичні ферменти, що призводять до лізису (розчинення) структур миокардиоцитов. Це в підсумку викликає поступові незворотні зміни з порушенням функціональної активності міокарда, що знижує скоротливості.
Причини розвитку (етіологія)
Міокардіодистрофія є поліетіологічним захворюванням. Це означає, що до його розвитку призводить значна кількість різних причин, основними з яких є різні патологічні процеси інших органів або систем, а також вплив токсинів:
- Серцево-судинна патологія - гіпертонічна хвороба. ішемічна хвороба серця. придбаний порок серця або вроджений порок серця, дилатаційна кардіоміопатія (лікування даних захворювань необхідно для профілактики миокардиодистрофии).
- Різні анемії (недокрів'я) - зниження концентрації гемоглобіну і кількості еритроцитів в крові, що приводить до кисневого голодування всіх тканин організму, в тому числі і міокарда.
- Патологія ендокринної системи - цукровий діабет. базедова хвороба. хвороба Іценко-Кушинга призводять до порушення регуляції харчування міокарда.
- Порушення метаболізму - ожиріння, подагра.
- Надмірне підвищення функціональної активності різних відділів нервової системи - хронічні стреси, розумове перенапруження, неврози.
- Патологія органів системи травлення, що призводить до недостатнього всмоктування в кров поживних речовин - панкреатит (запалення підшлункової залози), гепатит (запальне ураження печінки), гепатоз (обмінні порушення в печінці), ентерит (запалення тонкої кишки).
- Аліментарний фактор, який полягає в недостатньому споживанні необхідних для організму поживних речовин або вітамінів - вимушене голодування, застосування різних дієт для схуднення, гіповітаміноз.
- Надходження в організм токсинів, які ушкоджують міокардіоцити - систематичне вживання значних доз алкоголю, куріння, використання деяких лікарських засобів (серцеві глікозиди), деякі промислові хімічні сполуки.
- Деякі інфекційні захворювання, при яких утворюються токсичні речовини, що вражають міокард - стрептококова ангіна, дифтерія.
- Систематичні надмірні фізичні навантаження, що призводять до підвищеної роботі міокарда, що супроводжується його голодуванням.
Міокардіодистрофія може розвиватися у дитини з народження, при цьому вона є наслідком вроджених інфекцій, впливу токсинів або несприятливих фізичних факторів (радіація) на організм вагітної жінки.
На сьогоднішній день по вираженості клінічних проявів, а також змін в міокарді виділяють кілька стадій миокардиодистрофии:
- 1 стадія - характеризується мінімальними незворотними змінами в міокардіоцитах зі збільшенням міокарда в обсязі, яке носить компенсаторний характер. Проявляється підвищеною стомлюваністю, задишкою, що підсилюється при фізичних навантаженнях, а також давлять болями за грудиною.
- 2 стадія - знижується насосна функція міокарда внаслідок значної кількості пошкоджених міокардіоцитів з появою невеликих набряків на ногах ближче до вечора (ознака починається серцевої недостатності), аритмією (порушення частоти і ритму скорочень міокарда, яка проявляється відчуттям завмирання серця або серцебиття). Симптоми 1-й стадії захворювання посилюються.

- 3 стадія - декомпенсація функціональної активності міокарда, зміни в серці є незворотними, значно знижується скоротливість і насосна функція. Це проявляється задишкою в спокої (вона зазвичай посилюється вночі при положенні тіла людини на спині), вираженими набряками (збільшення живота в об'ємі внаслідок скупчення рідини, застійні явища в легенях з розвитком кашлю, набряки ніг та обличчя), синюшне забарвлення губ, кінчика носа, значні порушення ритму і частоти скорочень серця.
Дані прояви серцевої недостатності внаслідок міокардіодистрофії на 3-й стадії важко піддаються лікуванню і мають несприятливий прогноз.
Основна небезпека даної патології полягає в поступовому зниженні функціональної активності міокарда, недостатності кровопостачання всіх органів і тканин, застійних явищах у легенях. Такий стан може призвести до летального результату.
діагностика
Прояви серцевої недостатності можуть розвиватися і при інших захворюваннях серця, судин. Тому діагностика миокардиодистрофии проводиться за допомогою додаткових методик функціонального та інструментального дослідження, які включають:
- ЕКГ (електрокардіограма) - основний метод функціонального дослідження серця, що дозволяє визначити характер, вираженість і локалізацію ураження міокарда. Для більш точної діагностики додатково може застосовуватися велоергометрія або тредміл-тест.
- Ехокардіоскопія - ультразвукове дослідження серця, що дозволяє візуалізувати напрямок течії крові в його порожнинах, а також різні зміни його структур.
- Рентгенографія грудної клітки - проводиться для виявлення грубих змін в розмірах серця.
Також додатково застосовуються і інші методики дослідження, які спрямовані на виявлення інших патологічних процесів в організмі, що впливають на розвиток міокардіодистрофії.
лікування міокардіодистрофії
Лікування обмінних порушень в кардіоміоцитах є комплексним заходом. Воно включає кілька напрямків, до яких відносяться:
- Медикаментозне, хірургічне або фізіотерапевтичне усунення причини розвитку захворювання.
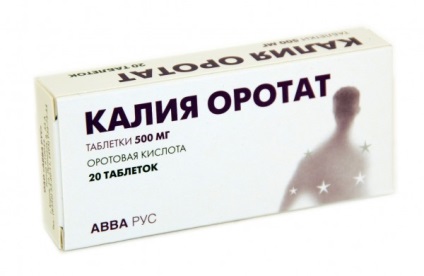
- Патогенетичне підтримку нормального перебігу метаболічних процесів в кардіоміоцитах за допомогою різних лікарських засобів - тривалий час (зазвичай не менше кількох місяців) застосовуються аспаркам, рибоксин, тіотриазолін, оротат калію, метандростенолон, полівітамінні препарати.
- Посилення скоротності міокарда за допомогою серцевих глікозидів (дигоксин), яке проводиться тільки після адекватного відновлення метаболізму міокардіоцитів.
При своєчасній діагностиці і початку лікування міокардіодистрофії, прогноз перебігу захворювання сприятливий. Особливо це стосується початку терапевтичних заходів, спрямованих на усунення причин патологічного процесу.