В даний час проводяться органні трансплантації нирки, серця, легенів, печінки і підшлункової залози, а також пересадка тканини ендокринних залоз і клітинних культур. Найбільш важливими представляються пересадки нирки і серця. Трансплантація нирки є найпоширенішою операцією.
Пересадка нирки є найчастішою операцією в трансплантології. Вона детально розроблена і дає хороші результати. В експерименті на тваринах вперше нічку пересадили Каррель і Ульман в 1902 р У 1934 р С.Вороновим була зроблена перша спроба трансплантації трупної нирки хворий при гострій нирковій недостатності, котра закінчилася невдало. В даний час трансплантація нирок є найбільш часто виконуваної операцією. Показанням до трансплантації нирки є функціональна недостатність з наростаючою уремией. Зазвичай нирку пересаджують в гетеротопічною позиції її розміщують ретроперитонеально в клубової ямці. Кровотік відновлюють шляхом анастомозірованія судин донорської нирки із загальною клубової артерією і веною реципієнта; сечовід імплантують в сечовий міхур (рис. 6).
До операції і в найближчому післяопераційному періоді проводять сеанси гемодіалізу для зменшення уремії. Симптомами відторгнення нирки служить поява лімфоцітотоксінов в крові і лімфоцитів в сечі.
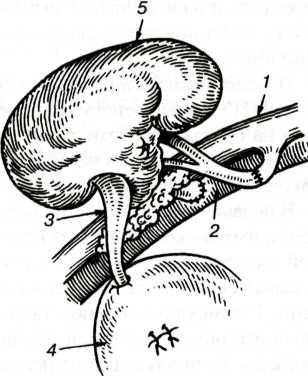
Рис.6. Гетеротопічна трансплантація нирки.
1 - клубова артерія; 2 - клубова вена; 3 - сечовід;
4 - сечовий міхур; 5 -пересаженная нирка
Трансплантаціяпечені. Показанням до трансплантації печінки є її бурхливо прогресуюча недостатність (цироз, злоякісні пухлини, атрезія жовчних шляхів у новонароджених).
В інституті трансплантології та штучних органів під керівництвом Е. Гальперіна розроблена методика внебрюшінние гетеротопічною пересадці лівої частки печінки. Переваги методу полягають у порівняльній технічної простоті операційного втручання і в зниженні загрози серйозних ускладнень. Він дозволяє так само видаляти орган при втраті їм функції і проводити повторну трансплантацію. Таким чином, невдачі пов'язані з ортотопічної пересадкою, були головним чином незворотні зміни в донорської печінки, які викликані, як правило, кисневим голодуванням. Значна труднощі орто і гетеротопічних пересадок печінки пов'язані з пошуком відповідного донора. Висока чутливість печінки обумовлює те, що трансплантація може бути успішною, лише, коли орган узятий у донора з ще б'ється серцем, тобто загибель встановлена за критерієм "мозкової смерті".
Трансплантацію серця виконують при тяжкій серцевій недостатності, пов'язаної насамперед з прогресуючою кардіоміопатією, аневризмами лівого шлуночка серця, некоррігіруемой вродженими вадами серця, до яких відносяться двокамерну серце, атрезія правого предсердно-желудочкового (тристулкового) клапана та ін.
Обгрунтуванням пересадки серця в клініці послужили експериментальні дослідження А. Карреля (1905) і В.П. Деміхова (1946-1960). А. Кантровіц в Нью-Йорку повторив подібну операцію у немовляти.
Пересадка серця була б не здійсненна без апаратів штучного кровообігу. Великий внесок у розвиток цього напрямку кардіохірургії вніс С.С. Брюхоненко.
Серце імплантують в ортотопічної позиції (на місце видаленого органу) в умовах штучного кровообігу. У реципієнта залишають задню стінку обох передсердь з гирлами порожнистих вен, зберігаючи таким чином зону автономної іннервації серця. Трансплантацію починають зі зшивання задньої стінки лівого передсердя, міжпередсердної перегородки і правого передсердя, далі з'єднують аорту і легеневий стовбур.
Ознаки відторгнення серця спочатку виявляють на ЕКГ (тахікардія, екстрасистолія, зменшення вольтажу зубців). Повторні ендокардіальні біопсії серця підтверджують діагноз. Певне значення має застосування механічного серця. В даний час штучне серце з пневмоприводом використовують для короткочасного заміщення серця при відсутності донорського.
Реплантація відірваною кінцівки або її фрагмента можлива в перші 6 годин після травми за умови зберігання відірваною кінцівки при температурі 4 ° С, з перфузії її судин перед пересадкою. Після первинної хірургічної обробки відновлюють кістка, потім роблять пластику вени і артерії і після цього зшивають нерви, м'язи, сухожилля, фасції, шкіру. В післяопераційному періоді вживають заходів для попередження синдрому травматичного токсикозу, використовуючи гіпотермію, абактеріальним середу.
Трансплантація ендокринних залоз. У клініці використовують пересадку щитовидної залози, гіпофіза, надниркових залоз, яєчка, підшлункової залози.
У XVIII столітті англійський лікар Д. Гюнтер, почав вивчати будову, функцію і роль залоз секреції в процесах життєдіяльності організму. Він зробив досвід: пересадив статеву залозу півня курці. Результат був вражаючим: у курки зріс гребінь, а її поведінка стала нагадувати півнячі. Пізніше грунтуючись на гюнтеровском досвіді, вчені стали виробляти пересадку статевих залоз, намагаючись добитися "омолодження" організму. Вчений фізіолог Ш Броун - Секар проробляв такі досліди. Вважаючи, що старіння є наслідком ослаблення функцій залоз внутрішньої секреції, які виробляють життєво важливі гормони, він приготував екстракт-витяжку з сім'яних залоз тварин і вводив її собі. Здавалося бажаний ефект досягнутий: самопочуття набагато покращився, підвищилася і статева здатність. Дія препарату виявилося вкрай нетривалим, а повторні впорскування навіть погіршували стан здоров'я. Проте, вчені різних країн продовжували експерименти. С. Воронов в 1920 році почав пересадку насінників різних тварин людині. Потрапляючи в організм людини, вони розсмоктувалися, виділяючи в навколишні тканини специфічні гормони. Але ефект і в даному випадку був нетривалим. Вчені наполегливо шукали причини такого швидкого розсмоктування пересідаємо залоз, вивчали вплив різних областей людського тіла на тривалість процесу. Пересаджували яєчко в м'язи живота і черевну порожнину, В м'язи стегна і під шкіру в області молочної залози. З'ясувалося, що яєчко довше не розсмоктується, якщо його підшити в мошонку. Проте, короткочасність дії пересаджених залоз породило негативне ставлення лікарів до подібних дослідів.
У післявоєнні роки провідними вченими-медиками нашої країни були розроблені нові операції з пересадки яєчка разом з кровоносними судинами, які потім з'єднували з судинами тіла, що забезпечувало нормальне харчування кров'ю пересадженого органа, продовжувало його життєдіяльність. Вперше у світовій практиці пересадка яєчка на артеріального - венозної ніжці з застосуванням імунодепресивної терапії та типуванням тканин була виконана професором І. Кірпатовскім. Взяття яєчка повинне проводитися в строго обмежений термін, поки воно ще життєздатне. Зберігають його в спеціальному стерильному, живильному розчині до моменту операції, дотримуючись термін зберігання. Пересадка яєчок на артеріального - венозної ніжці забезпечує відновлення лише ендокринної (гормональної) функції органу. Щоб людині, якій пересадили статеву залозу, повернути здатність до дітородіння, необхідно, відновити безперервність, шляхів для викиду сперми, тобто накласти судинні шви на семявиносящіе протоки. Це, можливо, здійснити тільки за допомогою мікрохірургічної техніки, так як діаметр сім'явивідних протоки становить 0.3 - 0.5 мм. Не дивлячись на ряд проблем, пов'язаних з трансплантацією цього органу, ця операція не представляє особливих труднощів і є однією з найуспішніших і благополучних.
Взяття ендокринних залоз для трансплантації виконують в перші 6-10 год після смерті. При цьому виділяють судинну ніжку залози з промиванням судин спеціальними розчинами і потім заморожують при температурі -196 0 С. Найчастіше судини залоз анастомозируют з стегнової або плечової артерією. Функціональний ефект трансплантації проявляється чітко: після проведеної трансплантації яєчка у чоловіків зникають загальмованість і інертність, з'являється еякуляція; у жінок після пересадки яєчників з'являються менструації; при мікседемі виявляється ефективною трансплантація щитовидної залози; тетанію, судоми усуває пересадка паращитовидних залоз; при нецукровому діабеті трансплантація гіпофіза значно зменшує відчуття спраги. Крім ефективної трансплантації підшлункової залози (тіла, хвоста, часток) з судинним анастомозом в клубової ямці, гормональний ефект вдалося отримати при трансплантації ізольованих острівців Лангерганса або дрібних фрагментів підшлункової залози в печінку через ворітну вену.
Технічні питання трансплантації органів в сучасних умовах вирішені, але абсолютний успіх можливий лише після вирішення проблеми тканинної сумісності.