
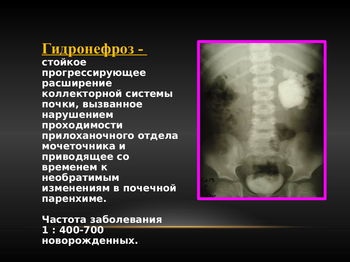
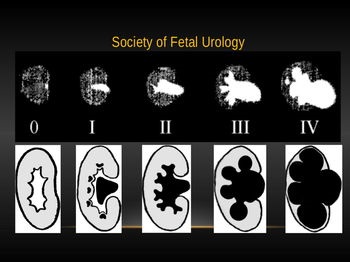








Ендохірургія при гідронефрозі у дітей
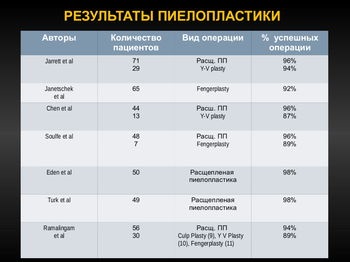
Основні принципи відкритої хірургічної корекції гідронефрозу були розроблені в середині попереднього сторіччя, що дозволило в більш ніж 90-95% отримувати позитивний результат при усуненні обструкції.
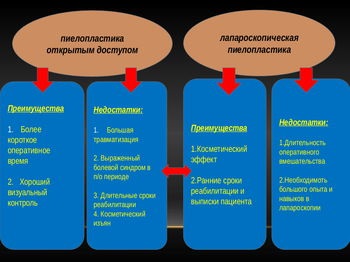
Переваги та недоліки відкритих і лапароскопічних.
В даний час лапароскопічний доступ є одним з поширених при піелопластіка у дітей.
Техніка оперативного втручання.
У нашому закладі піелопластіка по Hynes-Anderson є провідним методом в лікуванні обструкції ПУС. Техніка лапароскопічної піелопластіка відтворює всі кроки відкритої операції з перевагами мініінвазивних.
Вимоги до хірурга: досвід у виділенні структур і досвід в лапароскопічної хірургії та істотний навик в лапароскопическом формуванні анастомозу.
Передопераційна підготовка була спрямована на зниження газоутворення в кишечнику - Еспумізан, сорбенти (активоване вугілля) - 3 дня, мікроклізми напередодні операції.
Анестезіологічне посібник включало: комбінований ендотрахеальний наркоз з епідуральної анестезією.
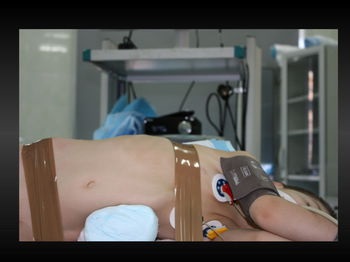
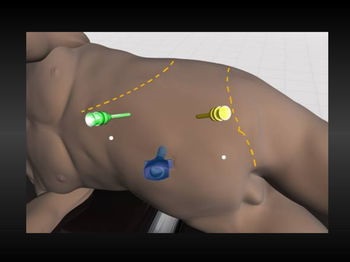
Положення хворого на боці з валиком в поснічной області. Перший 5 мм троакар встановлювався відкритим способом над пупковим кільцем для введення оптики 30градусов. Два маніпуляційних троакара 5мм або 3 мм в залежності від віку пацієнта встановлювалися з боку ураження по краю прямого м'яза живота з формуванням ромба, де нижній вершиною був пупок, верхній проекція нирки.
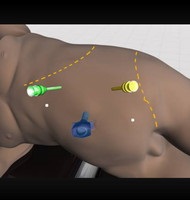
Рідше встановлювався додатково 4-й порт (в 3-хслучаях) справа для елевації печінки- 2случая, і елевації нирки при внутрішньониркової балії-1.
Внутрішньочеревний тиск зберігався 8-10 \ 10-12 \ 12-14мм РТ ст відповідно до віку. У роботі використовували інструменти фірми Karl Storz 3 мм і 5 мм.
Хірургу доводиться долати труднощі 2-х мірного простору
Помічник хірурга утримує камеру знаходиться зліва від хірурга, а сам оператор навпаки дитини (на-віч). Операційна сестра навпаки хірурга-оператора.
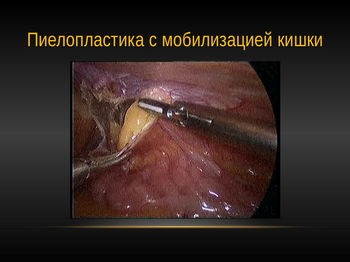
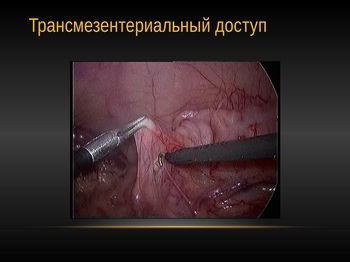
Якщо балія значно розширена, то її можна оголити через брижі товстої кишки зліва.
Балія і сечовід виділяються настільки наскільки це необхідно. Два фіксують шва накладаються утримують балію і сечовід. Це зазвичай шви 3 \ 0 з будь-якого матеріалу з довгою голкою. Голка випрямляється попередньо до прямої і впроваджується через черевну стінку в черевну порожнину далі захоплюється голкотримач проводиться через стінку миски і назад виколює на передню черевну стінку і захоплюється затискачем. Проведення голки зовні всередину не утруднене, всередині-назовні-складніше. Отже голка повинна бути ріжучої і достатньої довжини. Місце впровадження шва визначається топографією нирки і балії.
Надалі після формування анкерного шва вироблялося формування задньої півкола анастомозу безперервним швом.
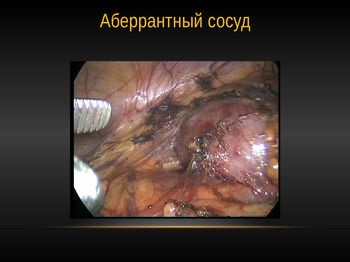
При виявленні аберантного судини після мобілізації судин і ЛМС проводилося перетин сечоводу, переведення його в антевазальное положення розсічення балії і сечоводу і формування нового соустя.
Інші варіанти піелопластіка
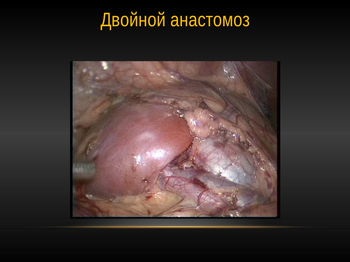
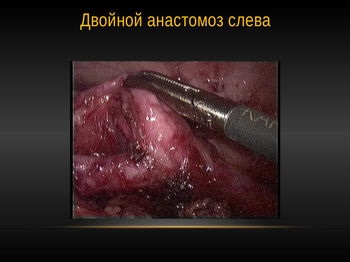
1. лікування гідронефрозу подвоєною нирки
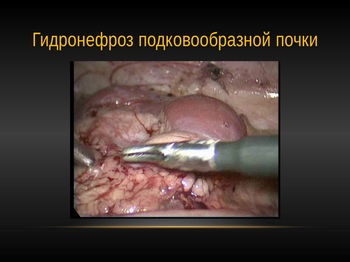
2. піелопластіка при гідронефрозі підковоподібної нирки
3. Ретроперітонеоскопіческая піелопластіка при гідронефрозі
Використовувалася в усіх випадках монофіламентний матеріал PDS 5 \ 0- 6 \ 0.
Монофіламентні нитки мають «закріплену пам'ять», а плетені НЕ будуть зберігати просторову конфігурацію після зав'язування вузла як монофіламентні. Також плетені нитки мають тенденцію до прилипання до сусідніх анатомічних структур і повинні підніматися частіше по ходу операції, можливий також капілярний ефект. Отже пофарбовані монофіламентні є більш підходящим матеріалом для лапароскопічної піелопластіка. Шви накладалися переважно інтракорпорального.
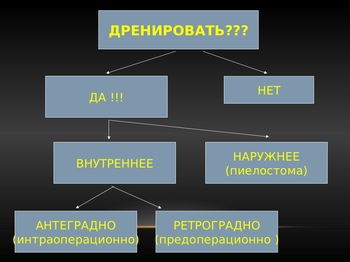
Дренування та стентування при піелопластіка
Ми використовували в своїй практиці як зовнішнє так і «катетери-стенти» для внутрішнього дренування.
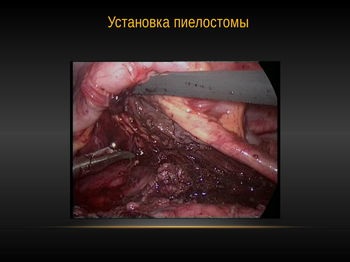
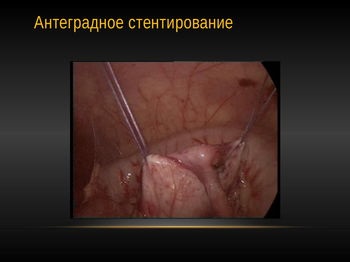
«Стент» встановлювався як ретроградно-передопераційної, так і антеградно-интраоперационно. При неможливості установки «стента» интраоперационно встановлювалася піелостома. Остання виводилася на шкіру внебрюшинно і фіксувалася кісетним швом до балії.
При першому досвіді бажано використання «стентів» з метою безпеки.
Переваги наявності катетера стента після піелопластіка:
1.поніженіе ризику сечового затека
2.анатоміческое вирівнювання і зниження післяопераційного набряку і здавлення лінії анастомозу
3. скорочення часу післяопераційного перебування пацієнта в стаціонарі (рання реабілітація)
недоліки:
1.Можливість обтурації згустком крові і розвитку блоку нирки
2.Інфіцірованіе при регургітації сечі з сечового міхура
3.Стент-синдром (дизурія, біль у боці, гематурія)
4. необхідність видалення під загальною анестезією.
5.Возможность інкрустації солями при тривалому стоянні стента.
1.Контроль за станом збиральної системи нирки після операції.
2.Попередження неспроможності анастомозу
3. Визначення відновлення прохідності анастомозу і поступова тренування його уродинаміки.
Страхувальний дренаж встановлювався в порожнину малого таза і віддалявся на 2 добу при відсутності виділень.
В 1 випадку зазначалося підтікання сечі до 5-х діб, припинилося самостійно.
Тривалість операції коливалася від 100 до 240 хвилин.
Тривалість оперативного втручання з накопиченням досвіду скорочується і в ідеалі наближається до відкритої піелопластіка!
Видалення уретрального катетера вироблялося на 2-3 добу після операції одночасно з припиненням епідуральної анестезії.
Ендоскопічне видалення мочеточникового стента виконувалося через 4-6 тижнів.
Піелостоміческій дренаж видаляли після отримання позитивної проби з індигокарміном і хворий виписувався на 12-14суткі.
З наявністю катетера-стента діти виписувалися настільки швидко наскільки починали відчувати себе комфортно. Зазвичай це були 5-7суткі після операції.