Повернення крові з судин в передсердя обумовлений комплексом механізмів. Основний з них - наявність градієнта тиску між початковим відділом венозного ділянки судинної системи і тиском в передсерді під час їх діастоли. Замкнутість системи кровообігу забезпечує безперервність кровотоку в венах постійним надходженням, підкачкою крові з попередніх відділів. А вказаний градієнт тиску обумовлений залишкової енергією систоли шлуночка.
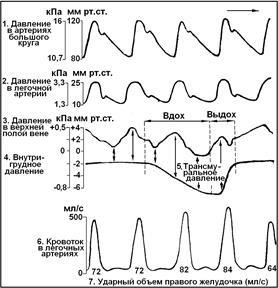
Мал. 52. Вплив дихальних рухів на кровотік.
Третій механізм створюють дихальні руху, які змінюють величину внутрігрудноо тиску в залежності від фази вдиху і видиху. У грудній порожнині тиск нижче атмосферного. Завдяки цьому судини кілька розтягуються (зростає трансмуральне тиск), що присмоктується кров з вен, розташованих все грудної порожнини. При вдиху тиск в грудній порожнині стає ще нижче (рис. 52), тобто трансмуральне тиск ще більше зростає. В результаті під час вдиху кров засмоктується ще інтенсивніше. Цьому ж сприяє сплощення діафрагми, знижує трансмуральне тиск у венах черевної порожнини. Зменшення просвіту, а значить і ємності вен черевної порожнини сприяє виштовхування крові з них. Наявність же клапанів забезпечує напрям крові в бік грудного відділу. Відповідно до закону Франка-Старлінг (див. Нижче), приріст притоку крові до правого передсердя під час вдиху підсилює викид крові з нього, а потім, як по ланцюжку, і з правого шлуночка. Тому при вдиху в легеневий стовбур надходить більше крові. У свою чергу расправление легких в фазу вдиху також покращує умови надходження крові в мале коло кровообігу. Однак цей же механізм послаблює повернення крові до лівого передсердя з розширюються легеневих вен. В результаті на вдиху викид крові у велике коло кровообігу дещо знижується і системний тиск падає.
При видиху всі описані процеси відбуваються в зворотному порядку: приплив крові до правого відділу знижується, а до лівого - підвищується. Це призводить до збільшення УО і зростання тиску в великому колі. Таким чином, вдих і видих поперемінно змінюють величину викиду то з лівого, то з правого шлуночків. Але в цілому хвилинний кровоток обох відділів серця залишається однаковим.
Ще один механізм, що забезпечує венозного повернення крові до серця, пов'язаний зі скелетними м'язами. Скорочення їх видавлює кров у напрямку до серця, так як зворотного кровотоку перешкоджають клапани вен. Цей ефект відомий як м'язовий насос. Розслаблення, навпаки, покращує приплив крові до м'язів. Тому при русі тиск крові у венах не перевищує +20 мм рт. ст. У стоїть нерухомо людини при відсутності м'язового насоса за рахунок гідростатичного тиску в венах тиск на стінку судин зростає на +90 мм рт. ст. а так як при цьому зростає тиск і в кровоносних капілярах, то створюються умови для виходу води в навколишні тканини (нижні кінцівки набрякають). І якщо це відбувається, то дана ситуація призводить і до відповідного зменшення обсягу цірулірующей крові.
Всі дії, що призводять до підвищення артеріального тиску, одночасно підвищують і венозний повернення. Це спостерігається при пресорну синокаротидних рефлексі, збільшенні об'єму циркулюючої крові, внутрішньовенному введенні вазоактивних препаратів (адреналіну, простагландину Р2. Ангіотензину II).
На противагу прессорним депресорні системні реакції можуть супроводжуватися як зменшенням, так і зростанням венозного повернення. Так, при депрессорная синокаротидних рефлекс (при зростанні тиску в каротидної зоні), при ішемії міокарда, зменшення ОЦК відбуваються односпрямовані зміни системної гемодинаміки і венозного повернення. На відміну від цього при дихальної (гіпоксичної) гіпоксії, стимуляції b-адреноблокатори, вліяніея на серце простагландину Е1. брадикинина системні депресорні реакції можуть супроводжуватися зростанням припливу крові до серця по порожнистих вен.
До речі, купірування коронарної недостатності або нападів ішемічної хвороби за допомогою нітратів обумовлено не стільки розширенням просвіту коронарних судин, скільки значним збільшенням венозного повернення.
Але венозний повернення залежить також і від стану самого серця. Так, величина центрального венозного тиску (ЦВТ), тобто, діастолічний тиск у правому передсерді, робить істотний вплив на величину венозного повернення крові до серця. При зниженні тиску в правому передсерді від 0 до -4 мм рт.ст. приплив крові зростає на 20-30%. Але подальше зниження тиску вже не викликає приросту притоку крові, так як при такому низькому тиску спадаються вени, що знаходяться в грудній порожнині.
Приріст центрального венозного тиску всього на 1 мм рт.ст. призведе до зниження припливу на 14%. І, наприклад, при тиску крові в правому передсерді рівному 7 мм рт.ст. венозний повернення може знизитися до 0. Але цьому перешкоджають механізми рефлекторної регуляції гемодинаміки. Зниження припливу крові призводить до прояву компенсаторних реакцій як через барорецептори артерій, так і шляхом порушення судинного центрів в умовах гіпоксії мозку. Результатом цих впливів будуть рефлекторні реакції, що призводять до звуження судин - зменшення судинного русла (тут «спрацює» система венозного депо), що і призводить до збільшення надходження крові до серця. Але при цьому необхідно враховувати і стан гемодинаміки самого міокарда. Допустимий тиск у правому передсерді не може бути вище 7-9 мм рт. ст. так як це призведе до необоротного погіршення функціонального стану міокарда.
При збільшенні плеврального тиску (кашель, напруженні, видих) зростає і центральний венозний тиск (ЦВД).