Під впливом сильної травми в суглобах стопи можуть статися вивихи. Зустрічаються вивихи стопи нечасто, так само як ізольовані зміщення кісток стопи без їх пошкодження.
підтаранного вивихи
Підтаранного вивихи стопи переважно відбуваються досередини. Вивихи стопи назовні, ззаду і спереду в підтаранний суглобі зустрічаються виключно рідко.
Підтаранний вивих стопи досередини виникає внаслідок одночасного і зі чет енною дії сил, при якому відбуваються сильна інверсія, аддукция і підошовне згинання стопи. В результаті цього наступають розрив зв'язок, зсув стопи в Таран-п'ятковому і Таран-човновидному суглобах і п'яткова кістка разом з передньою частиною стопи зміщується досередини (рис. 205) по відношенню до таранної кістки, що залишається затиснутою в еквінусном положенні в гомілковостопному суглобі. Підтаранного вивихи поєднуються з переломами головки таранної кістки і переломами човноподібної кістки. Внутрішній подтаранний вивих стопи спостерігається при падінні на зовнішній край стопи.
Симптоми і розпізнавання. Характерні швидко наростаюча гематома, набряклість, неможливі руху в стопі. Стопа зміщена всередину і повернена назовні таким чином, що підошва звернена в сторону здорової кінцівки, а зовнішня поверхня стопи - донизу. Зовнішня кісточка різко виступає назовні, і під нею є западання; попереду зовнішньої щиколотки визначається головка таранної кістки; під внутрішньою кісточкою виступає внутрішній край п'яткової кістки. Спостерігаються симптоми порушення кровопостачання стопи. Вирішальне значення для діагностики вивихів стопи має рентгенологічне дослідження.
Лікування. Виправлено підтаранного вивихів стопи нерідко представляє великі труднощі і має проводитися під загальним або внутрішньокістковий знеболенням. До вправляння треба приступати якомога швидше, так як наростаючий набряк в подальшому надзвичайно ускладнює його. Крім цього, кісткові виступи можуть прорвати натягнуту над ними шкіру, викликати пролежні. Ці ускладнення значно погіршують прогноз. Хворого кладуть на операційний стіл. Гомілку згинають в коліні до прямого кута. За допомогою простирадла створюють протівовитяженіе за стегно і додатково до цього один помічник утримує і тягне за верхню частину гомілки. При вправленні виробляють руху, зворотні тим, які привели до даного виду підтаранного вивиху. Для цього хірург однією рукою охоплює п'яту, а інший - передню частину стопи. Стопу сильно огинають в підошовної напрямку, вивертають в положенні абдукції, прагнучи зрушити на місце. Після вправляння накладають гіпсову пов'язку від середини стегна до кінчиків пальця. Коліно фіксують під кутом 150 °, а стопу - під кутом 90 ° з незначним вивертання її назовні. Звід стопи ретельно моделюють. Для контролю положення вправлення стопи проводиться рентгенограма в двох проекціях. Ногу укладають на шину або подушку. Якщо з'являються ознаки порушення кровопостачання і наростаючого набряку стопи, гіпсову пов'язку тут же розсікають на всьому протязі, а краї злегка розсовують. Через 3 тижні гіпсову пов'язку змінюють. Коліно залишається вільним. Стопі надають нормальне положення. Гіпсову пов'язку знімають через 8 тижнів після вправляння і призначають фізіотерапевтичні процедури і лікувальну гімнастику.
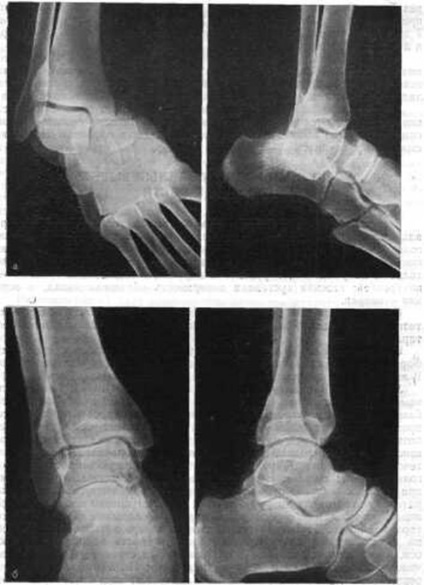
Мал. 205. Вивих в підтаранний суглобі. а - до вправляння; б - після вправляння.
Якщо вправлення вивиху не вдалося, показано термінове оперативне втручання. У деяких випадках, коли є перелом зі значним ушкодженням суглобової поверхні головки таранної або човноподібної кістки, показаний артродез Таран-човноподібної суглоба.
Інші види підтаранного вивихів - зовнішні, задні і передні - визначаються по відповідним положенням стопи. Залежно від виду вивиху вправлення роблять у зворотному зміщення стопи напрямку.
Повний ізольований вивих таранної кістки
Вивих відбувається в момент сильного вивертання стопи всередину, аддукціі і підошовного згинання. Зовнішні та внутрішні зв'язки гомілковостопного суглоба, межберцовая і підтаранного зв'язки розриваються. Таранна кістка вивертається: тіло її, повернене у фронтальному напрямку, звернене до зовнішньої щиколотки, а головка - до внутрішньої; нижня суглобова поверхня звернена назад, а верхня - вперед.
Судини, що живлять таранную кістка, часто розриваються, в результаті чого навіть після вправляння може розвинутися асептичний некроз таранної кістки.
Симптоми і розпізнавання. Гомілковостопний суглоб деформований. М'які тканини і шкіра напружені і іноді розірвані. У цих випадках предлежит повернена таранная кістка.
Лікування. Виправлено під наркозом має бути зроблено негайно. Хворого укладають на операційний стіл. Коліно згинають під прямим кутом. За стегно за допомогою простирадла створюється протівотяга. Помічник однією рукою здійснює сильну тягу за п'яту, а іншою рукою, яку кладе на передню частину стопи, виробляє сильні підошовні згинання і повертає її всередину протягом декількох хвилин для того, щоб розширити простір в гомілковостопному суглобі. Витягування може бути також здійснено за допомогою скелетного витягнення на гвинтовому витягати апараті. У цей момент хірург великим пальцем міцно натискає на що повернулася і звернену до зовнішньої щиколотки задню частину таранної кістки. Тиск здійснюється всередину і назад. Одночасно потрібно прагнути повернути таранную кістка навколо поздовжньої осі. Потім накладають гіпсову пов'язку від середини стегна до кінчиків пальців. Коліно фіксують під кутом 150 °. Після контрольної рентгенограми ногу укладають на шину або подушку. Через 3 тижні гіпсову пов'язку знімають і накладають іншу - до коліна - ще на 6 тижнів. Навантаження на ногу не можна дозволяти ще протягом 3 міс, так як існує небезпека розвитку асептичного некрозу таранної кістки. Якщо рентгенологічно виявляються такі ознаки, навантаження на ногу не допускається до повної реваскуляризації. Для цього може знадобитися ще кілька місяців. На жаль, не завжди таким чином вдається попередити це ускладнення. Коли вправлення закритого вивиху таранної кістки описаним шляхом не вдалося, а також якщо в результаті вивиху таранної кістки шкіра лопнула і є рана, показана термінова операція.
Ізольовані вивихи кубовидной, ладьевидной і клиноподібних кісток, а також вивихи в зчленуванні Шопара зустрічаються рідко.
Діагноз встановлюється рентгенологічно. Спроба до вправляння цих кісток в більшості випадків до бажаного результату не приводить, тому показано оперативне втручання. Воно зводиться до вправляння цих кісток і фіксації їх спицями або скобами.
Вивихи в суглобі Шопара
Суглоб цей, який також називається середнім предплюсневие, включає таранно- човноподібний і п'яткової-кубовидний суглоби. Суглобові щілини шопарова суглоба за обрисами своєму схожі з горизонтально поставленим буквою S. Сильне і різке Абдукціонно, рідше аддукціонно, що обертає тиск на передню частину стопи може викликати частковий або повний вивих в цьому суглобі. Зсув в шопаровом суглобі дистальної частини стопи по відношенню таранної і п'яткової кісток зазвичай відбувається всередині і до тилу. Вивих часто поєднується з переломом кубовидной або човноподібної кістки. Зміщенняуламків рідко бувають значними.
Симптоми і розпізнавання. Стопа значно деформована. Шкіра натягнута. Швидко наростають набряк, сильні болі, через які наступити на стопу неможливо. Край човноподібної кістки прощупується на внутрішній і тильної поверхнях стопи. Відзначається значне розлад кровообігу стопи.
Рентгенограма дає можливість точно уявити характер пошкодження.
Лікування. Виправлено під загальним знеболенням має бути зроблено негайно. При цьому можна знехтувати переломами кубовидной і човноподібної кісток і всю увагу зосередити на вправленні вивиху. Один помічник підтримує гомілку в її нижній третині, другий справляє однією рукою витягування за п'яту, а інший охоплює передню частину стопи і справляє сильне витягування. Хірург підвищеннями I пальця сильно натискає на передню частину стопи в напрямку всередині, а іншою рукою, вміщеній на внутрішній поверхні п'яти, тисне в протилежну сторону - назовні. Потім він переносить одну руку на тил стопи, а іншу - на підошву і справляє сильне тиск донизу в напрямку підошви. Після вправляння накладають гіпсову пов'язку до коліна. Стопу фіксують під прямим кутом і добре моделюють склепіння. Ногу кладуть на шину і стежать за станом кровопостачання стопи. Ходьба дозволяється через 2-3 дня за допомогою милиць без навантаження на ногу. Гіпсову пов'язку знімають через 2 міс. Надалі призначають лікувальну гімнастику, масаж, теплі ванни, носіння супінатора. Спочатку хворий ходить за допомогою милиць, злягла навантажуючи ногу, потім навантаження збільшують.
Якщо вправлення не вдалося, показано термінове оперативне втручання. Розріз на тильній поверхні стопи в залежності від характеру зміщення проводиться ближче до внутрішнього або зовнішнього краю. Після оголення шопарова суглоба проводять вправлення описаними вище прийомами. Для попередження повторного вивиху через ладьевидную кістка в головку таранної кістки вводять одну або дві спиці, вільні кінці яких залишаються над поверхнею шкіри. Рану зашивають і накладають гіпсову пов'язку. Спиці витягають через 4 тижні. Подальше лікування таке ж, як було описано вище. Якщо є значні руйнування суглобових поверхонь в шопаровом суглобі, показаний первинний артродез. Артродез необхідний також, коли розвивається деформуючий артроз і болю тривають протягом тривалого часу (рік і більше).
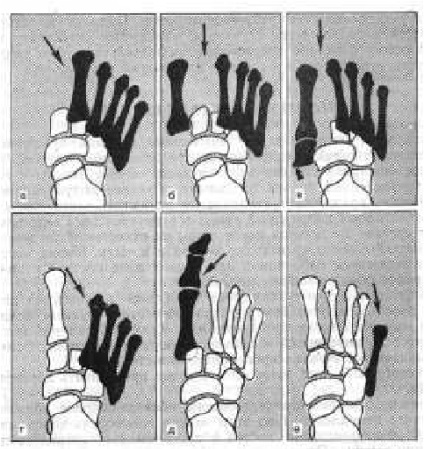
Мал. 206. Види повних (а, б, в) і неповних (г, д, е) переломовивихів в суглобі Лісфранка. а - вивих всіх плеснових кісток назовні; б, в - розходиться (дівергірующім) вивих; г - вивих II-V плеснових кісток назовні; д - ізольований переломовивіх I плеснової кістки досередини і підошві; е - ізольований вивих V плеснової кістки назовні і вкінці.
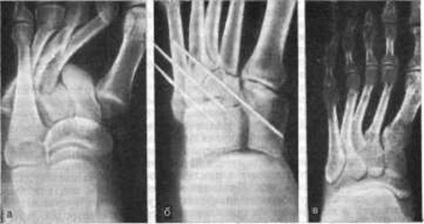
Мал. 207. дівергірующім (розходиться) вивих в суглобі Лісфранка. а - до операції; б - вправлення і остеосинтез спицями; в - після видалення спиць.
Вивихи в суглобі Лісфранка
Вивихи плеснових кісток виникають при падінні на стопу під впливом сили, що діє на передню частину її, або якщо відбувається насильницьке обертання стопи. Розрізняють повні (всіх плеснових кісток) вивихи в суглобі Лісфранка, які, як правило, поєднуються з переломом однієї II плеснової кістки, і вивихи окремих плеснових кісток, які також поєднуються з переломами. Ізольований вивих спостерігається переважно I плеснової кістки. Вивихи плеснових кісток можуть відбуватися догори, донизу, назовні, досередини і в різні боки (розходиться вивих) (рис. 206).
Симптоми і розпізнавання. Хворі відчувають сильний біль, відзначається значний набряк. Стопа деформована. Часто є ознаки розладу кровопостачання стопи. Діагноз уточнюється за рентгенограмі.
Лікування. Виправлено має бути зроблено негайно під загальним, рідше - під місцевим знеболенням. Застосовують форсоване одномоментне витягування за дистальний відділ стопи, а при ізольованому вивиху - за однойменною палець; одночасно виробляють тиск на виступаючі підстави плеснових кісток. Потім так 6-8 тижнів накладають безпідстилковий гіпсову пов'язку на стопу та гомілку. Після зняття гіпсової пов'язки хворий повинен носити супінатор протягом 6-12 міс. Якщо вправлення не вдається, показано оперативне втручання. Після вправляння часто виникають повторні вивихи. Для попередження їх слід зробити фіксацію за допомогою 2-4 спиць, які проводять через плеснові кістки в кубовидні і тригранні (рис. 207).
Вивихи пальців стопи
Вивихи можуть виникати в плюснефаланговом і міжфаланговому зчленуваннях. Найчастіше відбувається тильний вивих I пальця.
Симптоми і розпізнавання. Палець зміщений до тилу і в сторону і розташований над голівкою плеснової кістки у вертикальному положенні. Головка плеснової кістки вистоїть і прощупується. Дистальна фаланга зігнута. Діагноз уточнюється за рентгенограмі.
Лікування. Показано термінове вправлення під місцевим або внутрішньокістковий знеболенням, так як через кілька днів вправлення звичайним способом стає важким і навіть неможливим. На палець надягають петлю з смужки марлі або тасьми, за яку виробляють витягування догори і кілька назовні. Одночасно перерозгинати палець. Останній прийом потрібен для звільнення часто ущемляються між головкою і основний фалангою сухожилля згинача пальця. Далі продовжують витягування за тесемку вперед і донизу. Одночасно хірург тисне I пальцем на проксимальний кінець основної фаланги і як би зіштовхує її з тильного на передню поверхню головки плеснової кістки. Після вправляння накладають тильну вузьку гіпсову лонгету, починаючи з нижньої частини гомілки, через тил стопи до кінчика пальця. Лонгету знімають через 10-14 днів. Для попередження рецидиву вивиху краще провести спицю трансартікулярно через кінчик пальця в головку плеснової кістки. Спицю видаляють через 7-10 днів.
Оперативне лікування. Показано в тих випадках, коли вправлення не увінчалися успіхом, а також при пізньому зверненні хворого. Поздовжній розріз роблять на тилу плюснефалангового суглоба. Зазвичай після звільнення ущемившегося сухожилля згинача I пальця вправлення вдається легко. У застарілих випадках іноді доводиться вдаватися до резекції підстави вивихнутою фаланги.