Занадто рясні менструації у дівчаток - причини, діагностика
Занадто рясні менструації - найпоширеніша проблема у дівчат-підлітків. Формально занадто рясної вважається втрата крові, що перевищує 80 мл за один цикл. Хоча з наукової точки зору це визначення досить точно, об'єктивно визначити втрату крові при менструації важко. У дослідженнях серед дорослих жінок з суб'єктивними скаргами на гіперменорею у 68% втрата крові не досягала 80 мл, а у 42% - 50 мл [Cameron].
На скарги дівчат-підлітків іноді впливають враження їх матерів від власних менструацій. Необхідно ретельно зважувати добре відомі зауваження типу: «У мене вічно були проблеми з місячними, і у неї буде те ж саме».
І все ж надзвичайно важливо спробувати визначити втрату крові. Якщо лікування вже почали, дівчину (і її мати) буде неможливо переконати в тому, що її ситуація була в межах прийнятного і не вимагала втручання. У пацієнтки створюється неправильне уявлення про менструації на все життя, що згодом може привести її без потреби на операційний стіл.
Ретельний опитування, що дозволяє отримати уявлення про тривалості циклу. допомагає не завжди [Cameron], однак може виявитися доцільним поставити питання щодо того, як часто з'являються згустки і яка їхня величина, доводиться дівчині вставати вночі, щоб змінити прокладки, брудняться чи простирадла або білизну. Допомагають і питання про те, скільки доводиться використовувати прокладок і як часто потрібно їх міняти, але відповіді залежать від того, наскільки бесіда бентежить дівчину.
Важливо також розібратися, наскільки менструації заважають пацієнтці вести нормальний спосіб життя, як вони впливають на можливість відвідувати школу, брати участь в іграх і розважатися.
Дослідження повинні включати визначення вмісту гемоглобіну і пробу на функцію щитовидної залози. Можна зробити ультразвукове сканування, але на цій стадії воно необов'язково. Не потрібно і обстеження з анестетиками, розширювачами або за допомогою кюретки. Розширення і кюретаж - діагностичні процедури, які потрібні для виключення серйозних порушень, а в цій віковій групі не буває пов'язаної з ендометрієм важкої патології.
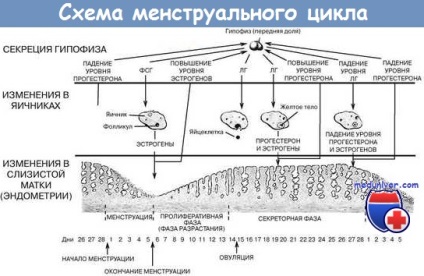
В основі цього явища лежить патофізіологічний процес відсутності овуляції, що типово для кількох перших місяців після настання менархе. Дослідження Apter і Vihko показало, що в перший рік після настання менархе тільки 15% циклів бувають овуляторним, через 5 років цей показник досягає 75%, а через 12 років - 95%. Дія естрогенів на ендометрій, що не супроводжується продукцією прогестерону, обумовлює постійну проліферацію ендометрія протягом більш тривалого часу, ніж це відбувається в нормі, що веде до потовщення епітелію ендометрія. Відшарування такого ендометрія зі зрозумілих причин пов'язана з дуже рясною кровотечею.
Морфологічно ендометрій має гіперпроліферативних характер, а у важких випадках відзначається кістозна гіперплазія. Таким чином, в перші роки після настання менархе мають місце нерегулярні, нечасті, надзвичайно рясні місячні, що супроводжуються виділенням великих згустків. Якщо втрата крові не надлишкова і не розвивається анемія, досить переконати пацієнтку, що цей стан пройде, хоча, ймовірно, розумно в цьому випадку визначити часові межі симптомів, перш ніж братися за лікування.
Якщо все ж потрібне медичне втручання. лікування може бути гормональним, а при регулярних менструаціях - негормональним, оскільки така терапія не впливає на тривалість циклу і змінює тільки тривалість і ступінь рясності кровотечі.
З негормональних засобів найчастіше вдаються до групи препаратів, що пригнічують простагландини. З них найбільш поширена мефенамінова кислота, яку призначають в дозі 500 мг 3 рази на день з першого дня менструації до тих пір, поки не пройде найбільш гострий період [Anderson et al.]. Така схема приводить до зменшення крововтрати приблизно на 30%. На відміну від гормональної терапії лікування мефенамінова кислота проводять тільки в період менструації, а не протягом усього циклу.
Крім того, цей метод ефективний і відносно дисменореї. До побічних дій відноситься пронос, до протипоказань - запальні захворювання органів таза. При бронхіальній астмі мефенамінова кислота слід приймати з обережністю. Інший вид негормональной терапії - інгібітори фібринолізу, які можна застосовувати і в поєднанні з інгібіторами простагландину. Найчастіше застосовують транексамовую кислоту в дозі 1-1,5 г 3-4 рази на день або етамзілат - 500 мг 4 рази на день. Як і мефенамінова кислота, ці препарати також потрібно приймати тільки в період сильної кровотечі.
Гормональне лікування показано тим пацієнткам, у яких менструації нерегулярні, або тим, у яких виявилися неефективними негормональні засоби. Лікування починають з прогестогенов або норетистерону по 5 мг 2-3 рази на день, дидрогестерона по 5 мг 2 рази на день або медрокіспрогестерона також по 5 мг 2 рази на день. Всі ці препарати приймаються з 12-го по 26-й день циклу. Все прогестогени викликають деяку затримку рідини в організмі, в силу чого збільшується маса тіла. Це робить їх неприйнятними для тих підлітків, які не хочуть товстіти. Однак матері таких дівчат вважають за краще даний режим лікування свідомості того, що їх дочки весь час приймають пероральні контрацептивні таблетки.
Високі дози прогестогенов іноді застосовують для того, щоб припинити особливо тривалі і рясні кровотечі.
Якщо прогестогени неефективні або пацієнтка відмовляється їх застосовувати, засобом вибору є комбіновані оральні контрацептиви. Вибір препарату залежить від уподобань лікаря, проте зазвичай дози вище 30 мкг етинілестрадіолу не потрібні.
Пацієнтці і її батькам слід пояснити. що гормони лише маскують її власний цикл і штучно викликають регулярні місячні в очікуванні того, поки складається природна овуляція і гормональний статус. Якщо лікування припинити, симптоми можуть поновитися.
Через 6-12 міс дівчині рекомендується припинити лікування, щоб проконтролювати її природний цикл (якщо в цей час їй не треба було контрацептивний засіб). Перерва в лікуванні потрібно зробити в такий період часу, коли спосіб життя пацієнтки не порушиться, якщо колишні рясні кровотечі відновляться. Лікування слід відновити в тому випадку, якщо поліпшення не було.
Пізніше дослідження в Голландії [Rookus, van Leeuwen] дало підстави зробити висновок, що тривале (4 роки і більше) застосування пероральних контрацептивних таблеток, особливо якщо прийом розпочато до 20 років, обумовлює підвищений ризик розвитку раку молочної залози в ранньому віці. Коллаборатівного група по вивченню ролі гормональних чинників у розвитку раку молочної залози визначила, що на 100 000 жінок, які почали приймати протизаплідні таблетки у віці 16-19 років, доводиться 0,5 «додаткового» випадки раку (див. Повідомлення в «Lancet»). Очевидно, що цей кілька збільшений ризик раку слід оцінювати, маючи на увазі ймовірність розвитку анемії і пропуск занять у школі, обумовлених надмірно рясними кровотечами.
Крім того, важливо, щоб дівчина не приймала комбіновані оральні контрацептиви довше, ніж це необхідно.
Відсутність реакції на лікування свідчить про наявність більш глибокої патології. У цій віковій групі найчастіше зустрічається вроджена чи набута хвороба Віллебранда - гематологічне захворювання, яке інакше називається ідіопатичною тромбоцитопенією. Було висловлено припущення, що приблизно у 50% дівчаток-підлітків зі скаргами на важку гіперменорею можлива прихована патологія, що зумовлює сильну кровотечу [Classens, Cowell].