Абсцес головного мозку
Абсцес головного мозку - це обмежене скупчення гною в порожнині черепа. Розрізняють три види абсцесів: внутрішньомозкові (скупчення гною в речовині мозку); субдуральні (розташовані під твердою мозковою оболонкою); епідуральні (локалізовані над твердої мозкової оболонки). Основними шляхами проникнення інфекції в порожнину черепа є: гематогенний; відкрита проникаюча черепно-мозкова травма; гнійно-запальні процеси в придаткових пазухах носа, середньому і внутрішньому вусі; інфікування рани після нейрохірургічних втручань.
Причиною утворення гематогенних абсцесів головного мозку найчастіше є запальні процеси в легенях (бронхоектатична хвороба. Емпієма плеври. Хронічна пневмонія. Абсцес легені). У таких випадках бактеріальним емболом стає фрагмент інфікованого тромбу (з посудини на периферії запального вогнища), який потрапить у велике коло кровообігу і потоком крові розноситься в судини мозку, де і фіксується в дрібних судинах (прекапіляри, капілярі або артеріолі). Незначну роль в патогенезі абсцесів можуть грати хронічний (або гострий) бактеріальний ендокардит. інфекції шлунково-кишкового тракту і сепсис.
У разі відкритої проникаючої черепно-мозкової травми абсцес мозку розвивається внаслідок прямого попадання інфекції в порожнину черепа. У мирний час частка таких абсцесів становить 15-20%. В умовах бойових дій вона зростає в рази (мінно-вибухові поранення, вогнепальні поранення).
При гнійно-запальних процесах в придаткових пазухах носа (синусит), середньому і внутрішньому вусі можливі два шляхи поширення інфекції: ретроградний - по синусах твердої мозкової оболонки і мозковим венах; і безпосереднє проникнення інфекції через тверду оболонку мозку. У другому випадку відмежований осередок запалення спочатку формується в мозкових оболонках, а потім - в прилеглому відділі мозку.
Абсцеси мозку, що формуються на тлі інтракраніальних інфекційних ускладнень після нейрохірургічних втручань (вентрікуліта, менінгіти), виникають, як правило, у важких, ослаблених хворих.
Етіологія і патогенез
Серед виділених збудників гематогенних абсцесів головного мозку переважають стрептококи. часто в асоціації з бактеріотідамі (Bacteroides spp.). Для гематогенних і отогенних абсцесів характерні Enterobacteriaceae (в тому числі Proteus vulgaris). При відкритій проникаючої черепно-мозковій травмі в патогенезі абсцесу мозку переважають стафілококи (St. aureus), рідше Enterobacteriaceae. При різних імунодефіцитних станах (імунодепресивні терапія після трансплантації органів і тканин, ВІЛ-інфекція) з посіву вмісту абсцесу головного мозку виділяють Aspergillus fumigatus. Однак ідентифікувати збудника інфекції у вмісті абсцесу мозку досить часто не представляється можливим, тому що в 25-30% випадків посіви вмісту абсцесу виявляються стерильними.
Формування абсцесу мозку проходить в кілька етапів.
- 1-3 добу. Розвивається обмежене запалення мозкової тканини - енцефаліт (ранній церебро). На даному етапі запальний процес звернемо. Можливо як спонтанне його дозвіл, так і під впливом антибактеріальної терапії.
- 4-9 добу. В результаті недостатніх захисних механізмів або в разі неправильного лікування запальний процес прогресує, в його центрі порожнина, заповнена гноєм, здатна до збільшення.
- 10-13 добу. На цій стадії навколо гнійного вогнища формується захисна капсула зі сполучної тканини, яка перешкоджає поширенню гнійного процесу.
- Третій тиждень. Капсула остаточно ущільнюється, навколо неї формується зона гліозу. Надалі розвиток ситуації залежить від вірулентності флори, реактивності організму та адекватності лікувально-діагностичних заходів. Можливо зворотний розвиток абсцесу мозку, але частіше збільшення його внутрішнього об'єму або утворення нових вогнищ запалення по периферії капсули.
клінічна картина
На сьогоднішній день патогномонічні симптоми абсцесу головного мозку не виявлено. Клінічна картина при абсцесах головного мозку схожа з клінічною картиною об'ємного утворення, коли клінічні симптоми можуть варіюватися від головного болю до важких загальномозкових симптомів, пов'язаних з пригніченням свідомості і вираженими вогнищевими симптомами ураження головного мозку. У деяких випадках першим проявом хвороби стає епілептиформний припадок. Можуть спостерігатися менінгеальні симптоми (при субдуральних процесах, емпіємі). Епідуральні абсцеси головного мозку найчастіше асоціюються з остеомієлітом кісток черепа. Спостерігається прогредиентное наростання симптоматики.
Діагностика абсцесу головного мозку
Для діагностування абсцесу головного мозку велике значення має ретельний збір анамнезу (наявність вогнищ гнійної інфекції, гостре інфекційне початок). Наявність запального процесу, пов'язаного з появою і посиленням неврологічних симптомів - підстава для додаткового нейровизуализационного обстеження.
Точність діагностування абсцесу головного мозку за допомогою КТ головного мозку залежить від стадії формування абсцесу. На ранніх стадіях захворювання діагностика утруднена. На етапі раннього енцефаліту (1-3 добу) КТ визначає зону зниженої щільності неправильної форми. Введене контрастну речовину накопичується нерівномірно, переважно периферичних відділах вогнища, рідше в центрі. На більш пізніх етапах енцефаліту контури вогнища набувають рівні округлі обриси. Контрастну речовину розподіляється рівномірно, по всій периферії вогнища; щільність центральної зони вогнища при цьому не змінюється. Однак на повторній КТ (через 30-40 хвилин) визначається дифузія контрасту в центр капсули, а також наявність його і в периферійній зоні, що не характерно для злоякісних новоутворень.
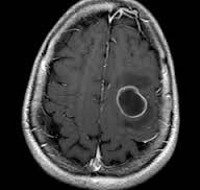
Інкапсульований абсцес мозку на КТ має вигляд округлого об'ємного утворення з чіткими рівними контурами підвищеної щільності (фіброзна капсула). У центрі капсули зона зниженої щільності (гній), по периферії видно зона набряку. Введене контрастну речовину накопичується у вигляді кільця (по контуру фіброзної капсули) з невеликою прилеглою зоною гліозу. На повторної КТ (через 30-40 хвилин) контрастну речовину не визначається.
При дослідженні результатів комп'ютерної томографії слід врахувати, що протизапальні препарати (глюкокортикоїди, саліцилати) в значній мірі впливають на скупчення контрасту в енцефалітіческую вогнищі.
МРТ головного мозку - більш точний метод діагностування абсцесу головного мозку. При проведенні МРТ на перших стадіях формування абсцесу мозку (1-9 добу) енцефалітіческую вогнище виглядає: на Т1-зважених зображеннях - гіпоінтенсівним, на Т2-зважених зображеннях - гіперінтенсивним. МРТ на пізній (капсулированной) стадії абсцесу головного мозку: на Т1-зважених зображеннях абсцес виглядає, як зона зниженого сигналу в центрі і на периферії (в зоні набряку), а по контуру капсули сигнал гіперінтенсівний. На Т2-зважених зображеннях центр абсцесу з- або гіпоінтенсівний, в периферійній зоні (зоні набряку) гіперінтенсівний. Контур капсули чітко окреслений.
Диференціальна діагностика
Диференціальна діагностика абсцесу головного мозку повинна проводитися з первинними гліальними та метастатичними пухлинами півкуль мозку. При сумнівах в діагнозі слід проводити МЗ-спектроскопія. В такому випадку диференціація буде грунтуватися на різному змісті амінокислот і лактату в пухлинах і абсцесах головного мозку.
Лікування абсцесу головного мозку
Лікування абсцесів головного мозку може бути як консервативним, так і хірургічним і залежить від стадії розвитку абсцесу мозку, його локалізації та розміру.
На енцефалітіческой стадії абсцесу (анамнез - до 2 тижнів), а також в разі невеликого абсцесу головного мозку (до 3 см в діаметрі) рекомендовано консервативне лікування, основою якого повинна стати емпірична антибактеріальна терапія. У деяких випадках можливе проведення стереотаксичної біопсії з метою остаточної верифікації діагнозу та виділення збудника.
Абсцеси, що викликають дислокацію мозку і підвищення внутрішньочерепного тиску, а також локалізовані в зоні шлуночкової системи (попадання гною в шлуночкову систему часто призводить до летальних наслідків) - абсолютні показання до хірургічного втручання. Травматичні абсцеси головного мозку, розташовані в зоні стороннього тіла також підлягають хірургічному лікуванню, так як цей запальний процес не піддається консервативному лікуванню. Незважаючи на несприятливий прогноз, грибкові абсцеси також є абсолютним показанням до хірургічного втручання.
Протипоказанням до хірургічного лікування є абсцеси мозку, розташовані в життєво важливих і глибинних структурах (зоровий бугор, стовбур мозку, підкіркові ядра). У таких випадках можливе проведення стереотаксического методу лікування: пункція абсцесу мозку і його спорожнення з подальшим промиванням порожнини і введенням антибактеріальних препаратів. Можливо як одноразове, так і багаторазове (через встановлений на кілька діб катетер) промивання порожнини.
Важкі соматичні захворювання не є абсолютним протипоказанням до проведення хірургічного лікування, так як стереотаксическая операція може проводитися і під місцевою анестезією. Абсолютним протипоказанням до проведення операції може бути тільки вкрай важкий стан пацієнта (термінальна кома), так як в таких випадках будь-яке оперативне втручання протипоказане.
Медикаментозне лікування
Метою емпіричної (без посіву або при неможливості виділення збудника) антибактеріальної терапії є покриття максимально можливого спектру збудників.
У разі абсцесу головного мозку без черепно-мозкової травми або нейрохірургічного втручання в анамнезі показаний наступний алгоритм лікування: ванкоміцин; цефалоспорини III покоління (цефотаксим, цефтриаксон, цефіксим); метронідазол. У разі посттравматичного абсцесу головного мозку метронідазол замінюють на рифампіцин.
Збудником абсцесу головного мозку у пацієнтів з імунодефіцитними станами (крім ВІЛ) найчастіше є Cryptococcus neoformans, рідше Сandida spp або Aspergillius spp. Тому в даних випадках призначають амфоретіцін В або ліпосомальний амфоретіцін В. В разі зникнення абсцесу (за даними нейровіуалізаціонних досліджень) призначають флуконазол протягом 10 тижнів, згодом дозу зменшують вдвічі і залишають в якості підтримуючої. У пацієнтів з ВІЛ збудником абсцесу головного мозку найчастіше є Toxoplasma gondii, тому емпіричне лікування таких пацієнтів повинно включати в себе сульфадіазин з піриметаміном.
Після виділення збудника з посіву лікування необхідно змінити, з огляду на антибіотикограму. У разі стерильного посіву слід продовжити емпіричну антибактеріальну терапію. Тривалість інтенсивної антибактеріальної терапії - не менше 6 тижнів, після цього рекомендується змінити антибіотики на пероральні і продовжити лікування ще 6 тижнів.
Призначення глюкокортикоїдів виправдано тільки в разі адекватної антибактеріальної терапії, так як тільки при позитивному прогнозі глюкокортикоїди можуть викликати зменшення вираженості і зворотний розвиток капсули абсцесу головного мозку. В інших випадках їх застосування може викликати поширення запального процесу за межі первинного вогнища.
хірургічне лікування
Основними методами хірургічного лікування внутрішньомозкових абсцесів є просте або припливно-отточное дренування. Їх суть полягає в установці в порожнину абсцесу катетера, через який здійснюється евакуація гною з подальшим введенням антибактеріальних препаратів. Можлива установка другого катетера меншого діаметру (на кілька діб), через який проводиться інфузія розчину для промивання (найчастіше, 0,9% розчину хлориду натрію). Дренування абсцесу необхідно супроводжувати антибактеріальною терапією (спочатку емпіричної, далі - з урахуванням чутливості до антибіотиків виділеного патогена).
Стереотаксическая аспірація вмісту абсцесу без установки дренажу - альтернативний метод хірургічного лікування абсцесу головного мозку. Головні його переваги - поблажливі вимоги до кваліфікації медперсоналу (для контролю над функціонуванням припливно-отточное системи необхідні пильну увагу і спеціальні знання) і менший ризик вторинного інфікування. Однак в 70% використання даного методу виникає необхідність повторних аспірацій.
У разі множинних абсцесів головного мозку необхідно в першу чергу дренувати вогнище, найбільш небезпечний щодо ускладнень (прорив гною в шлуночкову систему, дислокація мозку), а також найбільш значимий в клінічній картині. У разі емпієми або субдурального абсцесу головного мозку застосовують дренування, не використовуючи припливно-отточное систему.
Прогноз при абсцесі головного мозку
У прогнозуванні абсцесів головного мозку велике значення має можливість виділити збудника з посіву і визначити його чутливість до антибіотиків, тільки в цьому випадку можливе проведення адекватної патогенетичної терапії. Крім цього, результат захворювання залежить від кількості абсцесів, реактивності організму, адекватності та своєчасності лікувальних заходів. Відсоток смертей при абсцесах головного мозку - 10%, інвалідизації - 50%. Майже у третини тих, що вижили пацієнтів наслідком захворювання стає епілептичний синдром.
При субдуральних емпієма прогнози менш сприятливі через відсутність кордонів гнійного вогнища, так це свідчить високої вірулентності збудника, або про мінімальну опірності пацієнта. Летальність в таких випадках - до 50%. Грибкові емпієми в поєднанні з імунодефіцитними станами в більшості випадків (до 95%) призводять до летального результату. Епідуральні емпієми і абсцеси головного мозку зазвичай мають сприятливий прогноз. Проникнення інфекції через неушкоджену тверду мозкову оболонку практично виключено. Санація остеомиелитического вогнища дозволяє усунути епідуральну емпіему.
Своєчасне і адекватне лікування первинних гнійних процесів, а також повноцінна первинна обробка ран при ЧМТ дозволяють в значній мірі знизити можливість розвитку абсцесу головного мозку.