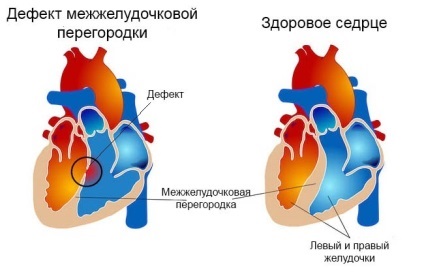
Одне з найбільш часто зустрічаються в клінічній практиці кардіологів і педіатрів патологічних станів серця - дефект міжшлуночкової перегородки. Це деструктивна розлад діагностується, як правило, у дітей у віці до 3-х років і з анатомо-фізіологічного боку характеризується формуванням на стадії розвитку плода сполучення між правим і лівим шлуночком серця, що призводить до гострих гемодинамічним порушень. Зареєстрована частота прояву подібних аномалій становить близько 17-42% в якості самостійного ізольованого захворювання. Однак такий дефект нерідко спостерігається в складі інших кардіологічних патологій.
У медичній літературі цей ВПС (вроджений порок серця) був детально описаний ще в 1874 році співробітником фізіологічної кафедри Імператорського інституту експериментальної медицини І.Ф. Толочінова.
Дефект міжшлуночкової перегородки у дітей проявляється відставанням фізичного розвитку, миготливою аритмією, задишкою, швидкою стомлюваністю.
Часто ДМШП структурно входить в групу з 4-х складних вад, так звану тетраду Фалло. до якої також зараховуються деструктивна патологія венозного стовбура, транспозиція магістральної-транспортних судин, атрезія легеневої артерії з дефектом міжшлуночкової перегородки і тристулкового клапана.
Класифікація та форми ДМШП
Класифікаційні ознаки різних дефектів міжшлункової перегородки базуються на оцінці абсолютної величини аномального просвіту і зіставленні його розмірів з діаметром венозного отвори. Так, патологія Толочінова-Роже характеризується наявністю деструктивного освіти 1-3 мм. Симптоматично подібна деструкція може тривалий час не проявляти себе як в дитячому віці, так і у дорослих. Набагато небезпечніше патологія, складова 1/2 артеріального стовбура або перевищує його діаметр. На підставі анатомічної локалізації, якої характеризується спостережуваний дефект міжшлуночкової перегородки серця, виділяють:
- Аномальні зміни перімембранозного типу. Вони можуть носити припливне, трабекулярной або інфундибулярного характер і, як правило, розташовуються в області нижче артеріального клапана. Подібний тип анатомічних патологій провокує його мимовільне закриття, що перериває нормальну циркуляцію кров'яної рідини.
- М'язові дефекти міжшлуночкової перегородки локалізуються в відповідному відділі серцевого апарату на значній дистанції від клапанної і проводить систем. Їх частка в загальній структурі вад відносно невелика - близько 10%.
- Субаортальним (надгребешковие) патологічні розлади є найменш численною групою дефектів міжшлуночкової перегородки - менше 5% від загального числа клінічно реєстрованих випадків. Вони локалізуються вище пучка Гіса, яким права шлуночкова порожнину відділена від її магістральної-артеріального стовпа.
Причини виникнення дефективної патології міжшлуночкової перегородки
Найбільш часто подібні патологічні розлади з'являються внаслідок порушень внутрішньоутробного розвитку, обумовлених різними факторами. Дефект міжшлуночкової перегородки у плода формується протягом I триместру вагітності, коли відбувається закладка всіх життєво важливих органів. Порушення нормального протікання даного процесу і призводить до досить тяжких наслідків. У деяких випадках ДМШП, що є надзвичайно небезпечним анатомо-фізіологічних розладом, поєднується з іншими патологіями внесердечной локалізації, наприклад з синдромом Дауна, всілякими дисфункціями нирок та ін.
До безпосередніх факторів, що провокує патології ембріогенезу і, як наслідок, утворення дефекту міжшлуночкової перегородки у новонародженого, зараховуються різноманітні негативні впливи на організм матері в перші 8 тижнів вагітності. Перш за все, мова йде про такі проблеми:
- вірусних ураженнях;
- діяльності хвороботворної бактеріальної мікрофлори;
- епідемічний паротит;
- патологіях ендокринної системи;
- алкогольної і лікарської інтоксикації;
- ионизирующем радіаційному опроміненні;
- гострій нестачі вітамінів і мікроелементів в раціоні майбутньої матері.
Потовщення міжшлуночкової перегородки та інші форми ДМШП можуть спостерігатися у новонародженого і при патологічному перебігу вагітності. До цієї групи провокуючих чинників відносяться ранні і сильно виражені токсикози, високий ризик мимовільного переривання вагітності (викидня), прийом в цьому період гормональних препаратів та інші. Є відомості і про причини генетичної етіології виникнення цього деструктивного анатомо-фізіологічного розладу. Мутації такого роду в рідкісних випадках можуть поєднуватися з різними аномаліями розвитку опорно-рухового апарату і кінцівок.
Гемодинамічні відхилення при ДМШП
Внутрішньосерцеві гемодинамічнірозлади починають проявлятися приблизно через 3-5 діб після народження. Діагностика в ранньому неонатальному періоді істотно ускладнена особливостями розвитку новонародженого. Зокрема, сторонні шуми в серці відсутні через пропорційного кров'яного тиску в обох шлуночкових відділах. Цей ефект називається неонатальної гіпертензії легких. Поступово тиск в кровоносній системі змінюється в бік зниження, в результаті чого створюється необхідний для проведення діагностичних процедур градієнт. Кров починає циркулювати зліва направо - із зони підвищеного тиску в область зниженого.
Обсяг цього скидання цілком визначається анатомічними характеристиками аномального утворення і його діаметром. Нагнітання кров'яної рідини під тиском крізь патологічний канал викликає гіпертрофію стінок шлуночкової порожнини, а потім і розширення магістральної артерії, що зв'язує серце з легкими. Стрімке зростання тиску, особливо при великому діаметрі аномального отвору, призводить до рефлекторного спазмування легеневої тканини. Постійний кров'яної скидання збідненого киснем фізіологічної рідини провокує стан гіпоксії у всіх життєво важливих органах і м'язових тканинах. В результаті спостерігається стан гіпоксії - кисневого голодування.
Крім того, порушення нормального внутрисердечного кровотоку в комплексі з виникає на цьому тлі миготливої аритмії створює умови для утворення тромбів і перенесення емболів в судинну сітку мозку. Фіброз міжшлуночкової перегородки, при якому практично відсутня компрессионное опір ліво-правого скидання крові, називається нерестріктівним і вважається одним з найважчих ускладнень, що викликаються даною патологією. При великому діаметрі аномального каналу обидві порожнини починають функціонувати як єдина насосна камера, що може привести до гострої лівошлуночкової недостатності.
Методи інструментальної діагностики
Кожна дитина в неонатальний період проходить обов'язковий огляд лікарем-кардіологом, які мають спеціальну підготовку для своєчасного виявлення внутрішньоутробних патологій і аномалій розвитку.
Найменші симптоми, виявлені при аускультації (прослуховуванні) серця, служать серйозним приводом до призначення додаткової діагностики інструментальними засобами.
Це дозволить уникнути серйозних ускладнень в майбутньому. В даний час діагностика будь-якої патології або дисфункції серцевого механізму здійснюється комплексно із застосуванням рентгенологічної та ультразвукової апаратури, електро-, ангіокардіографії, двомірної допплерехокардіографіі, а також різних допоміжних методів.
Вони допоможуть в разі потреби сформувати цілісну та об'єктивну клінічну картину, прояснити приховані нюанси протікання патологічного процесу, правильно і адекватно вибрати оптимальну терапевтичну тактику. ЕКГ дозволяє швидко виявити аномалії систолічного тиску в шлуночкових порожнинах і правому передсерді, визначити характер і ступінь тяжкості аритмії, зміни нервової провідності і блокування пучка Гіса. Сучасні високочутливі методи фонокардіографії здатні зафіксувати навіть найлегший серцевий шум. Вкрай важливою діагностичною процедурою є і УЗД.
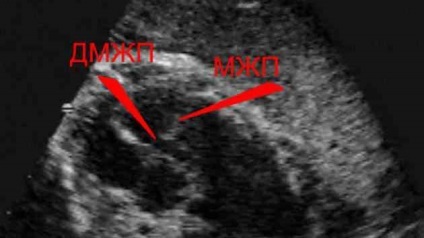
Подібне обстеження дає можливість фахівцеві візуально оцінити ступінь і характер патологічного процесу, зміни в швидкості циркуляції крові, перевірити функціональний стан клапанного апарату. На фронтальній рентгенограмі органів грудної клітини при значних розмірах аномального отвору помітна кардіомегалія - деструктивне збільшення серцевих камер і легеневої магістральної артерії. За допомогою допплерехокардіографіі визначається точна локалізація і анатомічні параметри дефектного шунта, напрямок скидання через нього, ознаки регургітації трикуспидального характеру. При різному розташуванні патологічного каналу оптимальна візуалізація досягається в різних проекціях, що подібна апаратура, оснащена поворотними датчиками, дозволяє зробити.
Лікарська терапія
Безсимптомний перебіг ДМШП при невеликому діаметрі аномального отвору дозволяє утриматися від оперативного втручання. Такий діагноз передбачає динамічний моніторинг стану немовляти. У деяких випадках не виключено мимовільне закриття дефектного шунта в період між 1-4 роками, рідше в більш пізньому віці. В інших ситуаціях здійснюється консервативна терапія серцевої недостатності або хірургічна корекція. Конкретна клінічна тактика розробляється з урахуванням діаметра патологічного каналу, його локалізації, віку пацієнта, розвитку компенсаторного механізму. При відсутності безпосередньої небезпеки для життя зазвичай питання про термінове оперативному втручанні не ставиться.
Як правило, дефекти міжшлуночкової перегородки мінімального діаметра не викликають у дітей серйозного дискомфорту. В цьому випадку лікарями даються необхідні рекомендації по режиму.
Методи консервативного лікування включають в себе прийом лікарських засобів інотропної підтримки, до яких відносяться симпатомиметические препарати, серцеві глікозиди та ін. При підвищеній легеневої гіпертензії застосовуються різні інгібіторні з'єднання ангіотензинперетворюючого ферменту. Необхідно знати, що препаратів, здатних закрити дефективний шунт, не існує. Вся лікарська терапія носить виключно профілактичний і підтримуючий характер.
хірургічна корекція
Оптимальна тактика лікування завжди вибирається на підставі гемодинамічних характеристик дефекту міжшлуночкової перегородки і базується на відомих для подібних випадків прогнозах. Залежно від цього клінічна методика може бути радикальною або паліативної. Перша передбачає застосування різних способів хірургічної корекції, які часто беруть в ушивання дефектного каналу малого діаметра П-образними швами або пластику спеціальної синтетичної латкою, виготовленої з тефлонового або дакроновий матеріалу. Сьогодні такі операції проводяться все рідше. Сучасні медичні технології дозволяють використовувати для закриття патологічного отвори спеціально для цієї мети створену біологічну тканину, наприклад консервований ксеноперікард.
Також часто виконується рентгенендоваскулярної оклюзія, що представляє собою транскатетерне хірургічну малоінвазивної методику, суть якої полягає в закритті аномального каналу за допомогою спеціальної рентгенографічною апаратури різної конструкції і технічних можливостей. Зараз у великих кардіологічних центрах використовується пристрій Амплатцера, що характеризується високою ефективністю при порівняно невеликому діаметрі дефекту міжшлуночкової перегородки. Процедура катетеризації проводиться під загальною анестезією і передбачає введення в шлуночок серця через стегнову артерію найтоншого зонда, який імплантує біологічну тканину, що повністю закриває патологічне отвір.