Дослідженню вуха повинен передувати ретельно зібраний анамнез. Крім загальних даних, особливу увагу необхідно приділити з'ясуванню причини вушного захворювання, його тривалості та характеру основних проявів захворювання.
Перед отоскоп необхідно зробити зовнішній огляд вуха. Огляд починають зі здорового вуха.
Пальпаторно визначають головним чином хворобливість і набряклість тканин, що буває при привушних регіонарних лімфаденітах і мастоидите.
Після збору анамнезу, зовнішнього огляду і пальпації переходять до огляду зовнішнього слухового проходу, барабанної перетинки, а при її перфорації і барабанної порожнини. Цей огляд носить назву отоскопии (один з ендоскопічних методів дослідження) і виконується за допомогою вушної воронки (рис. 9). При огляді вуха для випрямлення вигину зовнішнього проходу в його хрящової відділі вушну раковину відтягують лівою рукою догори і назад (у дітей грудного та раннього віку - донизу і назад).
Хоча головною метою отоскопии є огляд барабанної перетинки, спочатку потрібно скласти уявлення про зовнішньому слуховому проході: його ширині на всьому протязі, наявному звуженні в хрящовій або кістковому відділі, характер звуження (концентричному або за рахунок якоїсь із стінок), наявність виділень і т . Д.
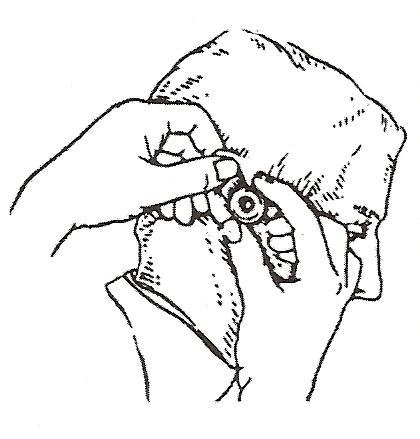
Рис.9. Методика отоскопии.
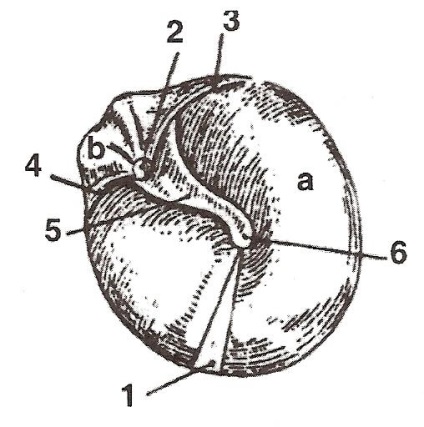
Рис.10. Барабанна перетинка (ліва): а - натягнута частина барабанної перетинки; б - розслаблена частина барабанної перетинки; 1 - світловий конус; 2 - короткий відросток молоточка; 3 - задняскладка барабанної перетинки; 4 - передня складка барабанної перетинки; 5 - рукоятка молоточка; 6 - пупок.
Огляд барабанної перетинки в більшості випадків стає вирішальним для уточнення діагнозу захворювання середнього вуха. Барабанна перетинка в нормі сірого кольору з перламутровим блиском. На ній є розпізнавальні пункти: рукоятка і короткий відросток молоточка, передня і задня складки, світловий конус (рефлекс - більш блискуча частина барабанної перетинки за рахунок відбиття світла падаючого на неї від рефлектора, світловий конус має форму трикутника, вершина якого спрямована до центру, підставу до передненижних краю барабанної перетинки), умбо (пупок) (рис. 10). Барабанна перетинка складається з двох частин: натягнутою і розслабленою.
При порушенні вентиляції або освіті рубців відзначається втягнення барабанної перетинки. При утворенні запального ексудату визначають гіперемію і випинання. При транссудате барабанна перетинка мутна, позбавлена дзеркального перламутрового блиску, іноді можна навіть визначити рівень рідини і т.д.
Також можна застосувати метод визначення рухливості барабанної перетинки. який проводиться за допомогою пневматичної воронки Зігле. По-Ронка закрита зовні збільшувальною лінзою, збоку через виступ вона з'єднана з гумовим балоном. При герметичному закритті слухового проходу воронкою, згущення і розрідження повітря за допомогою балона обумовлює коливання барабанної перетинки, які спостерігаються через лінзу (рис. 11).
Таким чином, барабанна перетинка є як би дзеркалом процесів, що відбуваються за нею і мають досить типову в кожному випадку Отоскопіческі картину, на якій багато в чому і грунтується діагностика. При великих прорив і дефектах барабанної перетинки з'являється додаткова можливість огляду самого барабанної порожнини.
Дослідження стану слухової труби. Найпростішим для лікаря способом визначення прохідності слухової труби є досвід Тойнбі. Для його проведення у пацієнта притискають крила носа до носової перегородки і пропонують зробити ковтальні руху. При гарній прохідності виникає відчуття «тріска» в вухах.
Таким же доступним є і досвід Вальсальви. Пацієнт робить глибокий вдих, закриває ніс і рот і як би намагається зробити енергійний видих, під час якого повітря потрапляє в слухові труби. При їх хорошої прохідності виникають такі ж відчуття, як в попередній пробі.
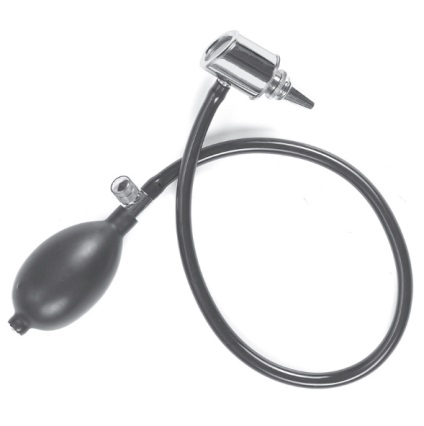
Визначити прохідність слухових труб також можна за допомогою балона Политцера. Він являє собою звичайну гумову грушу з трубкою, що має наконечник у вигляді оливи. Наконечник вводять в переддень носа, інше крило притискають до перегородки носа. Пацієнт вимовляє ( «пароплав», «шоколад»), при артикуляції м'яке піднебіння піднімається догори і роз'єднує носоглотку і ротоглотку. У цей момент енергійно здавлюють грушу і повітря потрапляє в носоглотку і слухові труби (рис. 12 а, б).

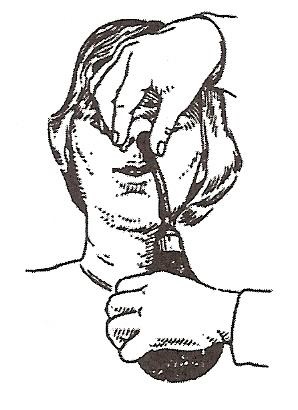
Рис.12. а - балон Политцера, б - продування слухової труби по Політцеру.
Прохідність слухової труби при виконанні дослідів Тойнбі, Вальсальви і при продуванні по Політцеру визначається на підставі відчуттів хворого, але для цієї мети можна використовувати гумову трубку з двома олівообразнимі наконечниками. Одну з олив вводять в зовнішній слуховий прохід хворого, іншу - лікаря; при гарній прохідності лікар чує звук або шум, а пацієнт відчуває поштовх в вухо.
Більш складний спосіб визначення прохідності слухової труби за допомогою вушного катетера. Катетер являє собою металеву трубочку (різних розмірів), на одному кінці вона загнута у вигляді дзьоба, інший має воронкообразное розширення. У площині дзьоба на проксимальному кінці є колечко для контролю положення дистального відділу катетера.
Після місцевої анестезії клювообразную кінець катетера обережно вводять в порожнину носа і просувають по його дну до задньої стінки носоглотки, поки не відчувається перешкода. Потім кінець катетера повертають досередини і підтягують назовні до відчуття контакту з сошником. У цьому положенні виробляють ротацію катетера назовні і його дзьоб виявляється в проекції глоточного отвори слухової труби. На проксимальний кінець катетера надягають гумову грушу, після чого виробляють продування. Контроль за ефективністю процедури здійснюють так само, як і при продуванні по Політцеру.
Оцінка результатів, отриманих за допомогою описаних методів дослідження прохідності слухової труби, заснована на суб'єктивних відповідях хворого, що є їх значним недоліком при обстеженні маленьких дітей.
Об'єктивна реєстрація прохідності слухових труб можлива за допомогою вушної манометрии. У зовнішній слуховий прохід герметично вводять гумовий ковпачок-пробку, в центрі поміщається тонка скляна трубка з розподілами. У трубці є забарвлена крапля спирту, яка приходить в рух при вдалому продуванні.
Пневмофонометрія заснована на визначенні тиску в герметично закритому зовнішньому слуховому проході в момент, коли пацієнт сприймає звук найкраще. Для цього аудіометр комбінується з компресором, що дозволяє змінювати параметри звуку і тиску. Обтуріровать зовнішній слуховий прохід можна лійкою Зігле, тоді створюється можливість визначити становище барабанної перетинки.
Пневмотубометрія використовується для дослідження прохідності слухової труби. В її глоткове гирлі вводять катетер, через компресор падають повітря; тиск, необхідний для відкриття труби, визначається водним манометром.
Звукова манометр є модифікацією попереднього дослідження, коли одночасно з надходженням повітря в слухову трубу через катетер подається звук. За допомогою плетизмографа одночасно вимірюють тиск під час відкриття і рівень звукового тиску в зовнішньому слуховому проході.
Контрастна рентгенографія приймається в діагностичних складних ситуаціях. Контрастну речовину вводять ретроградно через глоткове гирлі слухової труби через катетер або через барабанну порожнину при перфорації барабанної перетинки. На підставі оцінки отриманих даних часто визначають показання або спосіб тимпанопластики.
Більш, складним, але зате цілком об'єктивним методом визначення прохідності слухової труби є дослідження акустичного імпедансу середнього вуха і особливо тімпанометрія, результати якої досить постійні вже з перших місяців життя.
Бічна оглядова рентгенографія скроневих кісток, по Шюллеру. дозволяє виявити структуру соскоподібного відростка. На рентгенограмах добре видно печера і періантральних клітини, чітко визначається дах барабанної порожнини і передня стінка сигмовидної синуса. За даними знімкам можна судити про ступінь пневматизации соскоподібного відростка, видно характерна для мас-тоідіта деструкція кісткових перемичок між осередками.
Коса проекція, по Стенверсу. З її допомогою виводять-ся верхівка піраміди, лабіринт і внутрішній слуховий прохід. Найбільше значення має можливість оцінити стан внут-рішнього слухового проходу. При діагностиці невриноми напередодні-но-улиткового (VIII) нерва оцінюють симетричність внутрішніх слухових проходів за умови ідентичності укладання правого і лівого вуха. Укладання інформативна також в діагностиці поперечних переломів піраміди, є найчастіше одним із проявів поздовжнього перелому основи черепа.
Чіткіше структури скроневої кістки і вуха візуалізуються при використанні КТ і МРТ.
Комп'ютерна томографія (КТ). Її виконують в аксіальній та фронтальній проекціях з товщиною зрізу в 1-2 мм. КТ дозволяє виявляти як кісткові, так і м'якотканні зміни. При наявності холестеатоми дане дослідження дозволяє визначити з великою точністю її поширення, встановити фістулу полукружного каналу, карієс молоточка, ковадла. КТ скроневої кістки знахо-дить все більш широке застосування в діагностиці захворювань вуха.
Магнітно-резонансна томографія (МРТ) має переваги перед комп'ютерною томографією при виявленні м'яко тканинних утворень, диференціальної діагностики запальних і пухлинних змін. Це метод вибору в діагностиці невриноми VIII нерва.