Всім хворим з СН показана ЕхоКГ. Для точної діагностики вона повинна включати наступне.
- Оцінка систолічної та діастолічної функцій ЛШ, включаючи тиск наповнення. Останнє особливо важливо у хворих з збереженій ФВ, у яких діагноз СН менш очевидний, ніж у пацієнтів зі зниженою ФВ. Також необхідні оцінка функцій ПЖ і визначення систолічного тиску в ньому.
- Виявлення супутньої клапанної патології, особливо мітральної регургітації. Її виявляють майже завжди при вираженій дилатації ЛШ, але необхідно відрізняти функціональну митральную регургитацию від первинної, що стала причиною ЛШ-недостатності.
- Виявлення кардіоміопатії, міокардиту або констриктивному перикардиту. ЕхоКГ також грає найважливішу роль у відборі кандидатів на втручання, які можуть звернути протягом, поліпшити стан або прогноз при СН. Найбільш важливі наступні моменти.
- Визначення ФВ для відбору кандидатів на ІКД (ФВ ‹35%).
- Виявлення гібернірующего міокарда, що має потенційну можливість поліпшення функцій після реваскуляризації. Гібернірующего, тобто патологічно функціонує, але життєздатний міокард, може бути виявлений при стрес-ЕхоКГ з фізичним навантаженням або добутаміном. Виявлення гібернірующего міокарда - предиктор збільшення ФВ і поліпшення прогнозу після реваскуляризації.
- Відбір кандидатів на РСТ. В даний час не доведено, що відбір таких кандидатів по ЕхоКГ-критеріїв дозволяє чітко диференціювати пацієнтів, які дадуть відповідь і не дадуть відповіді на неї. Проте триває розробка критеріїв діссінхроніі ЛШ, що дозволяють виявляти підходящих кандидатів, а наступні параметри мають, принаймні, помірне прогностичне значення (рис. 1 і 2):
- межжелудочковая затримка, яку визначають як тимчасову різницю між початком викиду ЛШ і початком викиду ПЖ (вимірюють при імпульсному допплеровском дослідженні кровотоку на ПК і АК); значущою вважають затримку> 40 мс;
- тимчасова різниця досягнення максимальної систолічної поздовжньої швидкості руху міокарда ( "час до піку") базальними або серединними сегментами МЖП і бічної стінки ЛШ (прогностичне значення має затримка> 65 мс);
- тимчасова різниця досягнення максимальної систолічної поздовжньої, радіальної або ціркумферентной деформації різними сегментами ЛШ;
- тимчасова різниця максимального скорочення сегментів ЛШ, визначеного при 3D-дослідженні.
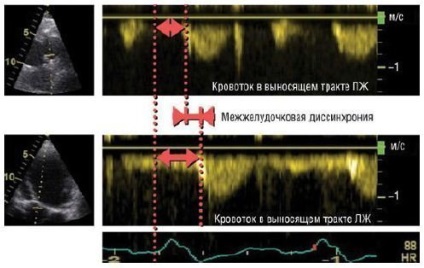
Мал. 1. Оцінка міжшлуночкової діссінхроніі у хворих з СН - кандидатів на РСТ. Час початку викиду ПЖ і ЛШ визначають по ЕКГ (наприклад, від початку комплексу QRS). Різниця між цими показниками - ознака міжшлуночкової діссінхроніі, а різницю> 40 мс вважають предиктором ефективності РСТ.
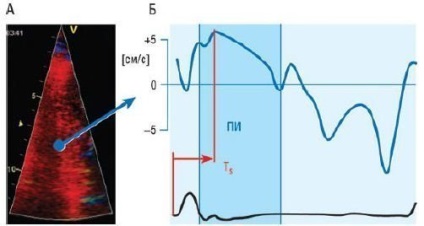
Мал. 2. Оцінка внутрижелудочковой діссінхроніі по кривим тканинної доплерографії у хворих з СН - кандидатів на РСТ. Час досягнення пікової систолічної тканинної швидкості (Ts) вимірюють при імпульсної тканинної доплерографії або кольоровий тканинної доплерографії з великою частотою кадрів (показано на малюнку), воно відповідає інтервалу від початку комплексу QRS до позитивного піку швидкості в період вигнання (ПІ). Різниця в часі досягнення пікової систолічної швидкості між базальними і серединними сегментами МЖП і бічної стінки> 65 мс служить широко використовуваним критерієм значущою внутрижелудочковой діссінхроніі.
Frank A. Flachskampf, Jens-Uwe Voigt і Werner G. Daniel