гепатобластома
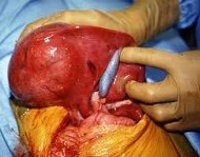
Гепатобластома - найбільш часто діагностуються злоякісна пухлина печінки у дітей, яка зустрічається в ранньому віці до 5 років, переважно - на першому році життя. Пухлина зазвичай вражає праву частку печінки, складається з одного або декількох вузлів білувато-жовтого кольору, які не мають капсули, вільно проростають в печінкову тканину і здатних продукувати жовч. На розрізі гепатобластома має чітко окреслене, дольчатое будова з вогнищами крововиливів і некрозу.
Гепатобластома виникає з ембріональних клітин печінки і містить незрілі гепатоцити, що знаходяться на різних стадіях розвитку і нездатні до виконання нормальних функцій. В гастроентерології виділяють епітеліальний і змішаний (епітеліально-мезенхімальних) морфологічні типи гепатобластома.
Епітеліальний тип гепатобластома характеризується наявністю ембріональних, фетальних і дрібноклітинних недиференційованих клітинних структур. Пухлини з ембріональних і фетальних клітин часто містять вогнища екстрамедулярного кровотворення і судинні «озера» (розширені судини, що включають еритроцити і кістковомозкові клітини). Дрібноклітинний недиференційований компонент представлений лімфоцитоподібних клітинами з високою мітотичної активністю. Змішаний тип гепатобластома поєднує в собі фетальний і / або ембріональний види гепатоцитів з компонентами мезенхіми (фіброзної, хондроидной, остеоидной тканини). Змішаний тип гепатобластома може містити тератоідние структури: острівці багатошарового плоского або залозистого епітелію, поперечно-м'язової тканини, меланінсодержащіе клітини.
причини гепатобластома
Точні причини виникнення гепатобластома не з'ясовані. Пухлина часто виявляється при спадкових аномаліях, що мають схильність до розвитку злоякісних новоутворень (сімейному аденоматіческом полипозе, гемігіпертрофіі, синдромі Бекуіта-Відеманн). Порушення внутрішньоутробного розвитку внаслідок генних мутацій або дії певного онкогена може призводити до порушення диференціювання, неконтрольованої проліферації незрілих клітин і розвитку ембріональних пухлин.
Гепатобластома може поєднуватися з іншими пухлинами дитячого віку, наприклад, пухлиною Вільмса (нефробластома). Підвищений ризик виникнення гепатобластома спостерігається у дітей, які перенесли гепатит B в період новонародженості, що мають глистную інвазію. поліпоз товстого кишечника, метаболічні порушення - спадкову Тирозинемія, гликогеновие хвороба I типу та ін.
Існує певний зв'язок між появою гепатобластома і прийомом матір'ю комбінованих оральних контрацептивів, алкогольним синдромом плоду. У дітей з гепатобластома практично не відзначається розвиток цирозу печінки.
симптоми гепатобластома
Початковий період розвитку гепатобластома протікає без вираженої симптоматики, розгорнута клініка властива для прогресуючої, метастатичної стадії пухлини. При гепатобластома у дітей може виявлятися збільшення обсягу живота, його вибухне; визначатися об'ємне ущільнення в правому підребер'ї, больовий синдром.
Прогресування гепатобластома супроводжується втратою апетиту, зниженням ваги тіла, нудотою, нездужанням. Диспепсичні розлади зустрічаються рідко. Поява фебрильною температури, блювоти, проявів жовтяниці, зниження маси тіла вказує на далеко зайшов пухлинний процес.
Рідко при гепатобластома може відбуватися передчасне статеве дозрівання внаслідок продукції пухлиною лХГ. Гепатобластома є швидкозростаючою пухлиною. Існує високий шанс метастазування гепатобластома гематогенним шляхом в легені, головний мозок, кістки і черевну порожнину.
діагностика гепатобластома
Специфічних методів діагностики гепатобластома не існує. Загальний огляд та пальпація живота дозволяють визначити наявність освіти в правому підребер'ї. УЗД печінки і черевної порожнини при гепатобластома виявляє розташування пухлини, ступінь її поширення, кількість вузлів, ураження печінкових судин і нижньої порожнистої вени. КТ і МРТ. радіоізотопне сканування печінки і ангіографія допомагають при визначенні стадії захворювання і плануванні обсягу операції.
Рентгенографія грудної клітки і черевної порожнини дозволяють встановити метастатичне ураження інших органів при гепатобластома, наявність в основний пухлини кальцификатов, виключити інші новоутворення. Біопсію печінки виконують у разі сумнівного діагнозу.
Диференціальний діагноз гепатобластома проводять з пухлиною Вільмса, нейробластомою надниркової залози і її метастазами в печінку, кістозоподобним розширенням жовчної протоки, псевдокісти підшлункової залози.
лікування гепатобластома
Лікування гепатобластома - хірургічне, полягає у видаленні пухлини шляхом часткової гепатектомії. При цьому частіше проводять видалення однієї або декількох часток печінки, уражених пухлиною - лобектомія або гемігепатектомія. Печінка, володіючи високим регенеративним потенціалом, часто здатна до повного самовідновлення.
У більш важких випадках застосовують передопераційну хіміотерапію для зменшення розмірів гепатобластома і більш повного видалення пухлини, скорочення обсягу оперативного втручання. Зазвичай дітям хіміотерапія необхідна не тільки до, а й після операції для знищення невидалених пухлинних клітин. Променева терапія може застосовуватися тільки паліативної, для купірування болю і зменшення проявів жовтяниці. У деяких випадках можливе проведення трансплантації печінки.
Класифікація гепатобластома за стадіями проводиться з урахуванням залишкового обсягу пухлини після резекції печінки. I-ой стадії відповідає повне видалення пухлини і відсутність метастазів; II-ой стадії - мікроскопічно неповне видалення пухлини, відсутність метастазів; III-їй - макроскопически неповне видалення пухлини або залученість регіонарних лімфовузлів, відсутність метастазів; IV-ої стадії - наявність віддалених метастазів.
Прогноз при гепатобластома
Прогноз лікування гепатобластома визначається спадковістю, віком пацієнта, стадією пухлини, радикальністю операції, ступенем сприйнятливості організму до проведеного лікування. Рання діагностика гепатобластома збільшує шанс на лікування захворювання.
Після лікування гепатобластома хворі перебувають під постійним лікарським наглядом онколога. гастроентеролога або гепатолога. періодично проходять обстеження, що включає визначення рівня АФП, УЗД. КТ і МРТ, рентгенографію грудної клітини.
Післяопераційна виживаність протягом 2,5 років при гепатобластома I стадії складає 90% і більше, IV стадії - менше 30%.