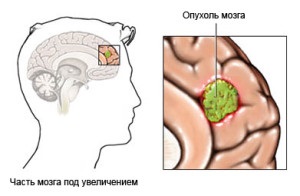
Гліоми є типом пухлини, яка починає свій розвиток в головному або спинному мозку. Її так називають, оскільки вона виникає з гліальних клітин. Найбільш поширеною областю подібних новоутворень є саме головний мозок. Гліоми складають близько 30% від усіх ракових станів центральної нервової системи в цілому, і 80% від усіх злоякісних пухлин головного мозку.
Класифікація гліом головного мозку і механізм їх виникнення
Гліоми класифікуються за типом клітин, по класах і по розташуванню. Залежно від типу клітини, гліоми названі в відповідно до певного типу клітинних структур, з якими вони поділяють гістологічні особливості, але не обов'язково з якої вони відбуваються.
Основними видами гліом є:
- Епендимоми - епендімного клітини.
- Астроцитоми - астроцити (гліобластома є злоякісної астроцитоми і найбільш поширеною первинної пухлиною головного мозку у дорослих).
- Олігодендрогліома - олігодендроціти.
- Гліоми стовбура головного мозку.
- Гліоми зорового нерва.
- Змішані гліоми, такі як олігоастроцітоми, вони містять клітини з різних типів глії.
За ступенем розвитку патологічного процесі розрізняють гліоми, які додатково класифіковані відповідно до їх класом, визначеним патологічної оцінкою пухлини.
- Низькоякісні гліоми (II класу за номенклатурою ВООЗ) добре диференційовані (НЕ анапластические). Вони мають тенденцію до доброякісному розвитку та фальшиве кращий прогноз для пацієнта. Тим не менш, вони мають стійку частоту рецидивів і підвищуються в класі протягом довгого часу, тому можуть бути класифіковані як злоякісні.
- Високоякісні гліоми (III-IV класу ВООЗ) є недиференційованими або анапластичної. По суті це злоякісна пухлина, що має найгірший прогноз.
З численних оціночних систем в даний час найбільш поширена система класифікації для астроцитом, де пухлини поділяються від I класу (найменш розвинена хвороба зі сприятливим прогнозом) до IV (найважчою хворобою з гіршими прогнозом).
По розташуванню гліоми можуть бути класифіковані за ознакою розміщення щодо мембрани в мозку під назвою тенториум. Тенторіум відокремлює паренхиму головний мозку від мозочка.
Розрізняють гліоми розміщення:
Вище мозочка, в головному мозку, і зустрічаються найчастіше у дорослих (70%).
Нижче мозочка, в мозочку і найчастіше у дітей (70%).
Розташовуються в мосту стовбура головного мозку, який складається з трьох частин (кори, середнього мозку і довгастого мозку. Міст між цими областями контролює критичні функції, такі як дихання, тому будь-які зміни та втручання в цій області, як патологічні, так і хірургічні, вкрай небезпечні для життя пацієнта.
- У Росії щорічна захворюваність первинної злоякісної гліомою становить приблизно п'ять випадків на 100000 чоловік.
- Щороку близько 22500 нових випадків злоякісної первинної пухлини головного мозку діагностується у дорослих в нашій країні, у тому числі 70% є злоякісними гліомами.
- Гліобластоми становлять приблизно від 60% до 70% злоякісних гліом, астроцитоми - від 10% до 15%, Олігодендрогліома і анапластические олігоастроцітоми - від 10%.
- Менш поширені пухлини, такі як анапластические епендимоми і анапластические гангліогліоми знаходяться в рамках 2,3%.
Крім первинних пухлин головного мозку, мозкові метастази можуть поширяться на легкі, молочні залози, перетворюватися в меланоми. Проте, останнім часом збільшення частоти мозкових метастазів від інших видів раку, таких як ниркового, передміхурової залози, колоректального вже практично не спостерігається.
Високоякісні гліоми - це сильно судинні пухлини і мають тенденцію проникати в навколишні тканини. Новоутворення часто розвивають великі ділянки некрозу і гіпоксії. Часто зростання пухлини викликає пробій в роботі гематоенцефалічного бар'єру в безпосередній близькості від патологічного процесу. Як правило, високоякісні гліоми майже завжди рецидивують навіть після повного хірургічного видалення, тому їх зазвичай називають періодичним раком мозку.
Навпаки, низькоякісні пухлини ростуть повільно. часто протягом багатьох років і можуть обходитися без лікування, якщо не ростуть і не викликають симптомів.
Симптоми, які вказують на гліому
Хоча симптоми і ознаки злоякісних гліом будуть змінюватися в залежності від розташування пухлини, яка об'єднує характеристикою клінічної картини є невблаганна прогресія. Для пухлин, розташованих в нижчих структурах головного мозку або в областях кори, що відповідають за конкретні функції, симптоми і ознаки будуть ставитися до функцій постраждалого регіону мозку.
Пацієнти можуть показувати
- Прогресуючі моторні або сенсорні порушення.
- Дисфункції мови.
- Візуальні відхилення координаційних функцій.
Пухлини, що виникають в стовбурі головного мозку, призводять до швидко прогресуючої невропатії, а також моторного і сенсорного дефіциту. Неврологічні прояви з меншою локалізацією функцій можуть включати в себе головний біль, сплутаність свідомості, втрату пам'яті і зміни особистості.
Оскільки розмір пухлини збільшується, набряк, навколишній новоутворення призводить до підвищеного внутрішньочерепного тиску і подальшим головних болів. Такі прояви, пов'язані з підвищенням внутрішньочерепного тиску, як правило, сильніше, коли пацієнт перебуває в положенні лежачи. Коли внутрішньочерепний тиск підвищується до критичного порога, зміни кров'яного тиску через неблагополучних вегетативних рефлексів може виробляти синдром позиційної головного болю, затемнення зору, запаморочення і загострення вогнищевих симптомів. Цей кластер симптомів пов'язаний з внутрішньочерепної хвилею тиску і, як правило, виникає через набряк диска зорового нерва.
Сучасні методи діагностики захворювання
Нейровізуалізація грає вирішальну роль в діагностиці, оцінці місця розташування, ступеня і біологічної активності пухлини до, під час і після лікування. Роль таких методів в діагностиці пухлин низького ступеня полягає в моніторингу можливих рецидивів захворювання або анапластичної трансформації в новоутворення високого ступеня агресивності. При високоякісних гліома, нейровізуалізація дуже необхідна для диференціації рецидиву пухлини від викликаних лікуванням змін, таких як некроз після радіовипромінювання.
Гліоми часто характеризуються дифузною інфільтрацією білої речовини. Стереотаксическая біопсія показала, що ці області виглядають нормально при звичайному контрастировании.
- Комп'ютерна томографія (КТ) та магнітно-резонансна томографії (МРТ).
МРТ є поточним золотим стандартом в моніторингу відповідей на лікування пухлини. Однак, прогностична інформація не може бути отримана до тих пір, поки не пройде кілька тижнів після початку лікування.
Найчастіше, КТ є основним методом візуалізації для оцінки симптомів гліом. Контрастна КТ може розмежувати порушення в гематоенцефалічний бар'єр, однак чутливість КТ значно нижче, ніж МРТ. І саме ця різниця в результатах може дати обмежену інформацію про біології пухлини. Наприклад, кілька підвищена щільність тканини під час моніторингу може вказувати на збільшення тканинних клітин або зростання пухлини. З іншого боку, зниження загасання в пролікованих області вказує на низьку клітинної пухлини або набряку. Проте, чітке розмежування кордонів пухлини або ступінь змін, пов'язаних з лікуванням, визначити не представляється можливим за допомогою цього методу.
Оскільки більшість ракових клітин, в тому числі гліом, демонструють високу швидкість гліколізу, ПЕТ допомагає в диференціації між пухлинними і нормальними тканинами мозку. Слід зазначити, однак, що кореляція між поглинанням і метаболізмом глюкози в пухлинах може відрізнятися від нормальної тканини в необробленої пухлини.
Діагноз стану тканини може бути отриманий під час хірургічної резекції або стереотаксичної біопсії. Біопсія застосовується тільки в тих випадках, коли новоутворення не піддається резекції, або, коли кількість пухлинної тканини не може бути видалено, або загальний клінічний стан пацієнта не дозволить використовувати інвазивну хірургію.
Стереотаксическая біопсія мозку є точною і безпечної діагностичної процедурою у пацієнтів з вогнищевими ураженнями. Спільне використання комп'ютеризованої томографії та стереотаксического каркаса дозволяє виконувати нейрохірургію в глибоких структурах головного мозку. Подібне поєднання методик дозволяє нейрохірурга визначити локалізацію пухлини з точністю до міліметра, а також оцінити глибину і тяжкість ураження прилеглих тканин, що може зіграти вирішальну роль при подальшому лікуванні і можливості реабілітації.
Методики лікування гліом різних відділів головного мозку і прогноз
Після десятиліть мінімальних досягнень в методиках комплексного лікування злоякісних гліом, в останні кілька років спостерігається ряд клінічних випробувань, які допомогли встановити нові стандарти надання медичної допомоги. У той же час, обмеження цих стратегій підняли нові питання для терапевтичних клінічних випробувань. Вирішення цих питань вимагає інноваційних методик нейровізуалізації, щоб краще оцінити реакцію на лікування. Застосування молекулярної невропатології, кількісної візуалізації пухлинного відповіді і систематичної оцінки молекулярно-цільовий терапії, а також хіміотерапії, як очікується, можуть поліпшити результати ще більше.
Хірургічна резекція була важливим компонентом лікування в комплексній терапії злоякісних гліом з появою сучасної нейрохірургії і серії випадків за Кушингом і Денді. Роль нейрохірургії розширилася в останні роки, включені методи:
- Внутрішньопухлинно доставки ліків.
- Застосування моноклональних антитіл,
- Використання вірусних генних векторів.
- Імунотерапевтичні способи.
Резекція або візуальні методи для доступу до мікросередовищі пухлини, стають все більш важливими компонентами лікувальних клінічних випробувань, оскільки вони допомагають наочно показати доставку ліків до пухлини. Крім того, вони дозволяють переконатися, що очікуваних фізіологічних ефектів, що мають відношення до режиму дії препарату, не відбулося.
В епоху молекулярно-таргетних препаратів і персоналізованої терапії, визначення шаблону генетичних і епігенетичних змін в пухлинної тканини має вирішальне значення для розуміння механізмів відповіді пухлини і її опору. В даний час стандартом лікування для недавно діагностованою гліобластоми є поєднання хірургічної резекції і ад'ювантноїтерапії.