Хвороба Боровського, так званий лейшманіоз шкіри є паразитарним хронічним ураженням шкіри. На території країн СНД може зустрічатися в Узбекистані і Туркменії, крім цього природні осередки лейшманіозу можуть спостерігатися в Азербайджані.
Етіологія лейшманіозу. Тканинний паразит Leischmania tropica, зухвалий хвороба Боровського, став відомий в 1898 році. Це найпростіше, овоїдні яйцеподібні освіти містять два ядра в протоплазмі.
Для діагностики лейшманіозу використовують мазок Романовського-Гімза.
Епідеміологія лейшманіозу. Лейшмании в організм людини заносяться під час укусу москіта Phlebotomus. Значно частіше носієм збудника лейшманіозу є собаки, ховрахи, їжаки і піщані миші. Розрізняють дві форми лейшманіозу: сільську і міську. Сільський лейшманіоз проявляється від 2 до 4 тижнів, міський значно довше може протікати в латентній (прихованій) формі.
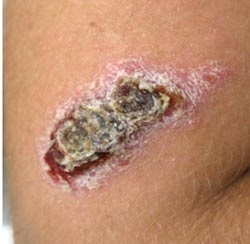
При розвитку міської форми лейшманіозу (хронічної) інкубаційний період може тривати близько одного року, в середньому від 4 до 8 місяців. Також на місці укусу з'являється хворобливий горбок, який повільно піддається некротизации. Відторгається кірка, відкриваючи глибоку виразку з в'язким гнійним вмістом. Процес може тривати до півтора років. При загоєнні міської лейшманіоз дає менш виражені рубці, так як процес не зачіпає глибоких тканин.
Після лейшманіозу до неї розвивається стійкий імунітет. При остронекротізірующійся формі несприйнятливість до супер- і реинфекции спостерігається через 2 місяці, а при пізно некротизуючим типі - за 6 місяців після початку захворювання.
Лікування лейшманіозу. При остронекротізірующійся сільській формі показаний мономицин всередину з розрахунку 4000-5000 ОД на 1 кг маси тіла 4-6 разів на добу або внутрішньом'язово по 10 000- 25 000 ОД на 1 кг маси тіла 2 рази на добу протягом 10- 12 днів. Для місцевих ін'єкцій застосовують мономіцин в 0,5% розчині новокаїну - по 100 000 ОД на ін'єкцію (в основу лейшманіом). Обколювання проводять щодня протягом 1-2 тижнів. В останні роки доведена терапевтична ефективність при шкірному лейшманіоз метацикліну.
При множинних осередках, ускладнених вторинною інфекцією, призначають антибіотики, сульфаніламіди, аутогемотерапию. У разі виявлення великої кількості збудників застосовують антималярійні кошти (делагіл) відповідно до віку і масі тіла, а також препарати сурми протягом 12-15 днів.
При пізно із'язвляется типі горбки обколюють 5% розчином акрихіну в 1% розчині новокаїну або дигідрострептоміцин. Кріотерапію, діатермокоагуляцію, електрокоагуляцію рекомендують при відсутності вторинної інфекції і при наявності одиничних, дрібних вогнищ ураження. З метою прискорення епітелізації і рубцювання виразок використовують примочки з дезінфікуючих розчинів, антисептичні мазі, що містять глюкокортикоїди - оксикорт, локакортен, гиоксизон, лоринден С, а також 4% геліоміціновую мазь, мазь Микулича або Вишневського та ін.
Профілактика лейшманіозу. Загальнодержавні профілактичні заходи передбачають знищення гризунів і москітів в регіонах, ендемічних по лейшманиозу. Особиста профілактика має на меті захисту від укусів москітів і створення стійкого імунітету. З огляду на несприйнятливість після перенесеного захворювання, застосовують активну імунізацію. На закритій ділянці тіла під шкіру уводять 0,1 - 0,2 мл рідкого середовища, що містить живу культуру збудника лейшманіозу сільського типу (Leischmania tropica major), що викликає швидкий розвиток лейшманіоми, що забезпечує імунітет до обох типів лейшманіозу.