лейкоплакія
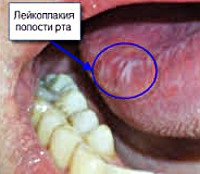
Лейкоплакія є Дискератоз, тобто порушень зроговіння. Вона розвивається частіше у людей середнього та похилого віку. Так лейкоплакия шийки матки найбільш часто зустрічається у жінок у віці 40 років. Вона займає 6% від усіх захворювань шийки матки. Лейкоплакія гортані становить третину всіх передракових станів гортані. За даними різних спостережень трансформація лейкоплакии в рак відбувається в 3-20% випадків. Однак виділяють випадки простий лейкоплакии, яка не супроводжується атипией клітин і не є передраковими станами, а відносяться до фонових процесів організму.
Причини виникнення лейкоплакії
Причини і механізм виникнення лейкоплакії до кінця не з'ясовані. Велику роль у розвитку захворювання відводять впливу зовнішніх провокуючих чинників: механічного, хімічного, термічного та ін. Роздратування слизових. Наприклад, зі спостереження гінекологів третина жінок з лейкоплакией шийки матки мають в анамнезі дані про проведення діатермокоагуляції. Це ж підтверджують випадки лейкоплакии, пов'язані з професійними шкідливостями (вплив на слизові кам'яновугільної смоли, пеку та ін.)
Особливо небезпечно поєднане вплив на слизову відразу декількох факторів. Так виникнення лейкоплакії слизової рота часто обумовлено утворюється від різнорідних металевих протезів гальванічним струмом і механічною травматизацією слизової цими протезами. У курців зазвичай спостерігається лейкоплакия червоної облямівки губ. Вона обумовлена впливом на слизову хімічних речовин тютюнового диму і термічного фактора (особливо регулярного припікання губи, що відбувається при повному викурюванні сигарети), а також хронічного травмування слизової сигаретою або мундштуком трубки.
Причиною лейкоплакии можуть бути хронічні запальні і нейродистрофические зміни слизової оболонки (наприклад, при стоматиті, гінгівіті, вагините. Хронічному циститі і ін.) Ймовірно, певну роль у розвитку лейкоплакії мають спадкові чинники, оскільки її виникнення спостерігається у пацієнтів з вродженими дискератозами.
Не останню роль у розвитку лейкоплакії грають і внутрішні чинники, пов'язані зі станом організму людини. Це недостатність вітаміну А, гормональні відхилення. инволюционная перебудова слизової статевих органів, гастроентерологічні захворювання. які призводять до зниження стійкості слизових оболонок до зовнішніх дратівливим факторам.
Класифікація лейкоплакии
За особливостями морфологічних проявів виділяють наступні форми лейкоплакії:
Кожна наступна форма захворювання розвивається на тлі попередньої і є одним з етапів відбувається патологічного процесу.
симптоми лейкоплакії
Найчастіше лейкоплакия вражає слизову оболонку порожнини рота в області щік, кутів рота, нижньої губи, рідше до процесу залучається бокова поверхня і спинка мови, слизова в області альвеолярних відростків. Лейкоплакія сечостатевих органів може розташовуватися на слизовій клітора, вульви. піхви, шийки матки. головки статевого члена, уретри і сечового міхура. Лейкоплакія дихальних шляхів частіше локалізується в області голосових зв'язок і на надгортаннике, рідко в нижньому відділі гортані.
Лейкоплакія представляє собою поодинокі або множинні білясті або біло-сірі осередки з чіткими контурами. Вони можуть бути різної форми і розмірів. Як правило, зміни слизової розвиваються непомітно, не викликаючи жодних негативних відчуттів. У зв'язку з цим захворювання часто буває випадковою діагностичною знахідкою при відвідуванні стоматолога. проведенні кольпоскопії. операції по обрізанню крайньої плоті (циркумцизіо) і т. п. Винятками є лейкоплакія слизової ладьевидной ямки сечівника, яка приводити до утруднення сечовипускання, і лейкоплакія гортані, що викликає кашель, захриплість і дискомфорт при розмові.
Процес розвитку лейкоплакії складається з декількох переходять один в іншій етапів. Він починається з появи на ділянці слизової оболонки невеликого, неяскраво вираженого запалення. Надалі відбувається зроговіння епітелію запальної ділянки з формуванням характерного білого вогнища плоскою лейкоплакії. Часто білий колір зміненої слизової нагадує наліт або плівку. Однак спроба зняти «наліт» шпателем не вдається.
Згодом на тлі плоскої лейкоплакії розвивається веррукозная. При цьому вогнище ураження ущільнюється і трохи піднімається над поверхнею слизової. Формується белесоватая горбиста бляшка з бородавчастими разрастаниями висотою 2-3 мм. На тлі вогнищ зроговіння можуть виникати ерозії і хворобливі тріщини, характерні для ерозивно форми лейкоплакії.
Основною небезпекою лейкоплакії є можливість її злоякісної трансформації. Період часу, через який починається злоякісне переродження, дуже індивідуальний і залежить від форми захворювання. Лейкоплакія може існувати десятиліттями, не перетворюючись на злоякісне новоутворення. Найбільш схильні до переходу в рак веррукозная і виразкова форми, а найвищий відсоток виникнення злоякісної пухлини спостерігається при лейкоплакії мови.
Існує ряд ознак, за якими можна запідозрити злоякісну трансформацію тієї чи іншої форми лейкоплакії. До таких ознак відноситься раптова поява ущільнень або ерозій у вогнищі плоскою лейкоплакії, її нерівномірний ущільнення, захоплююче лише один край вогнища. Для ерозивно форми ознаками виникнення злоякісної пухлини є: поява в центрі ерозії ущільнень, виразка поверхні, утворення сосочкових розростань, різке збільшення розмірів ерозії. Слід зазначити, що відсутність перерахованих ознак не є гарантією доброякісності процесу і може спостерігатися на ранніх стадіях злоякісного переродження лейкоплакії.
діагностика лейкоплакії
При локалізації лейкоплакии в доступних огляду місцях (ротова порожнина, головка статевого члена, клітор) діагноз зазвичай не викликає труднощів. Остаточний діагноз встановлюється на підставі цитології і гістологічного вивчення матеріалу, отриманого під час біопсії ділянки зміненої слизової оболонки.
Цитологічне дослідження є обов'язковим в діагностиці лейкоплакии. Воно дозволяє виявити характерну для передракових захворювань клітинну атипию. В ході цитологічного дослідження мазків з ураженої ділянки слизової виявляють велику кількість клітин багатошарового епітелію з ознаками зроговіння. Однак в мазок зазвичай не потрапляють клітини з нижче розташованих шарів слизової, де можуть розташовуватися атипові клітини. Тому при лейкоплакії важливо проведення цитологічного дослідження не мазка, а біопсії.
При гістології біопсії виявляється ороговевающий епітелій, що не має поверхневого функціонального шару, так як верхні шари епітелію знаходяться в стані паракератозу або гіперкератозу. Може бути виявлена різна ступінь атипії базальних клітин і базально-клітинна гіперактивність, які свідчать про можливість злоякісної трансформації освіти. Виражена атипія є показанням для консультації у онколога.
Лейкоплакія шийки матки діагностується гінекологом при огляді в дзеркалах і в ході кольпоскопії. Проведення Шиллер тесту виявляє ділянки слизової, які не піддаються фарбуванню йодом. При підозрі на лейкоплакію шийки матки проводять не тільки біопсію підозрілих ділянок, а й вишкрібання цервікального каналу. Мета такого дослідження - виключення передракових і ракових змін ендоцервікса.
При підозрі на лейкоплакію гортані проводять ларингоскопію. виявляє ділянки білого щільно спаяні з підлеглими тканинами нальоту. Дослідження доповнюють біопсією. Діагностику лейкоплакии уретри або сечового міхура здійснюють за допомогою уретро- і цистоскопії з біопсією ураженої ділянки.
лікування лейкоплакії
Лейкоплакія будь-якої форми і локалізації вимагає комплексного лікування. Воно полягає в усуненні факторів, що спровокували розвиток лейкоплакії, і супутніх порушень. Так само як: звільнення порожнини рота від металевих протезів, відмова від куріння, усунення гіповітамінозу А. терапія патології шлунково-кишкового тракту, лікування ендокринних і соматичних захворювань, а також інфекційних і запальних процесів.
Проста лейкоплакія без клітинної атипії часто не вимагає радикальних лікувальних заходів. Але такі пацієнти повинні спостерігатися і періодично проходити обстеження. Виявлення в ході гістологічного дослідження базально-клітинної гіперактивності і клітинної атипії є показанням для видалення вогнища лейкоплакії найближчим часом.
Видалення уражених ділянок слизової може проводитися за допомогою лазера або радіохвильового методу. шляхом діатермокоагуляції і електроекзіціі (висічення електроножем). Небажано застосування кріодеструкції. оскільки після впливу рідкого азоту на слизовій залишаються грубі рубці. В окремих випадках потрібне хірургічне висічення не тільки слизової, але і ділянки ураженого органу (уретри, піхви, сечового міхура), що тягне за собою проведення реконструктивно-пластичної операції. Ознаки злоякісної транформации лейкоплакии є показанням для радикальних операцій з подальшою рентгентерапії.
Локалізація лейкоплакії на слизовій гортані вимагає проведення мікроларінгохірургіческой операції. Коагуляція уражених ділянок слизової сечового міхура можлива в ході цистоскопии. У лікуванні лейкоплакії сечового міхура успішно застосовують введення в сечовий міхур озонованого масла або рідини, а також газоподібного озону. Однак в разі наполегливої перебігу захворювання потрібно резекція сечового міхура.
Своєчасне і адекватне лікування лейкоплакії дає позитивний результат. Однак не можна виключити виникнення рецидивів захворювання. Тому в подальшому пацієнту необхідно спостереження. З обережністю слід ставитися до народних методів лікування і теплових процедур. Вони можуть сприяти злоякісної трансформації лейкоплакії і погіршити перебіг захворювання.